Lümfisõlmede eemaldamine: näidustused, vastunäidustused, võimalikud tüsistused, tagajärjed ja taastusravi. Kubeme lümfisõlme eemaldamise etapid ja tehnika Eemaldatud lümfisõlm kubemes tagajärjed
Loodus on varustanud meie keha ainulaadse kaitsesüsteemiga, mida õigusega kutsutakse alaliseks tervisekaitsjaks. See on lümfisüsteem, mis on esindatud igas, isegi kõige mikroskoopilisemas kehaosas. Seda esindavad kolm komponenti: lümfoidkude, lümfisoonte võrgustik ja nende kaudu ringlev lümfivedelik. Tähtis roll lümfisüsteem onkoloogia kujunemisel, kuna just lümfi kaudu levivad vähirakud inimkehas.
Lümfisüsteem tervise valvel
Lümfoidkoe on hajutatud kogu kehas, paiknedes igas elundis ja igas anatoomilises piirkonnas sõlmeliste klastrite - lümfisõlmede - kujul. Need paiknevad nii pealiskaudselt, naha all kui ka sügavamal - lihaskihtide vahel, piki veresooni, elundite läheduses, kehaõõntes ja suhtlevad omavahel lümfisoonte kaudu. Lümfoidkoe roll on kaitsvate rakkude tootmine: selles küpsevad ja paljunevad luuüdist tulevad plasmarakud, makrofaagid, B- ja T-lümfotsüüdid, peamised kaitserakud.
Lümfisoonte võrgustik algab kõige õhematest kapillaaridest, mida miljonid asuvad kõikjal. Nendesse kapillaaridesse siseneb kudede rakkudevaheline vedelik (kehavedelik). See peseb erinevate organite koerakke, lihaseid, luid, nahka jne, imendub lümfisüsteemi kapillaaridesse, moodustades lümfi. Sellesse lümfi satuvad patogeenid, kasvajarakud, toksiinid. Kapillaarid ühinevad väikesteks lümfisoonteks ja need suuremateks ning lähevad lähimatesse lümfisõlmedesse. Neid läbides neutraliseeritakse lümf kaitserakkude poolt ja läheb veresoonte kaudu edasi kaugematesse lümfisõlmedesse ja seal juhtub sama.
Selle tulemusena kogutakse kogu juba puhastatud lümfi suurde rindkere lümfikanalisse, mis voolab ülemisse õõnesveeni ja läheb südamesse.
Kuidas ja miks tekivad lümfisõlmedes vähi metastaasid?
Mis tahes lokaliseerimisega vähkkasvaja annab metastaase lümfisõlmedesse. Kuidas see juhtub? Millal pahaloomuline kasvaja kasvab ja muutub kobedamaks (alates 2. staadiumist), selle rakud uhutakse koevedelikuga välja ja satuvad lümfikapillaaridesse. Sealt suunatakse lümfiga läbi lümfisoonte lähimatesse lümfisõlmedesse. Selliseid sõlme, mis asuvad kasvajale lähemal, nimetatakse valvuriteks.
Seal vähirakud settivad, osaliselt neutraliseeritakse ja osa rakke paljunevad ja moodustavad sekundaarse kasvajakolde – metastaasid lümfisõlmedesse. See kasvab järk-järgult ja mõnda aega seda ümbritsevad kaitserakud ei lase vähirakkudel edasi liikuda. See tähendab, et pahaloomuline protsess on mõnda aega lokaliseeritud. See võib kesta mitu kuud kuni mitu aastat, olenevalt kasvaja pahaloomulisuse astmest. Kui metastaas kasvab ja muutub lahti, sisenevad selle rakud lümfi ja mööduvasse lümfisoonesse, suundudes järgmisse lümfikollektorisse – kaugemasse lümfisõlme. Ja seal mõneks ajaks vähk lokaliseerub, moodustades metastaasid, mis teatud aja möödudes levib vähirakud veresoonte kaudu suurtesse tsentraalsetesse lümfisõlmedesse, mis paiknevad mööda suuri veresooni, retroperitoneaalses ruumis, mediastiinumis.
Mis on lümfisõlmede kaitsefunktsioon vähi korral?
Kui vähirakke sisaldava lümfivedeliku teel ei oleks lümfisõlmi, satuksid need kohe rindkere lümfikanalisse, sealt edasi vereringesse ja kanduksid koos verega elunditesse, moodustades seal kaugeid metastaase. See tähendab, et vähkkasvaja läheks kohe üle 4., metastaatilise staadiumisse ja patsientidel oleks vähe võimalusi olla efektiivne.
Just lümfisõlmed hoiavad kasvajaprotsessi enam-vähem pikka aega kinni, andes võimaluse “võita aega”, milleks on võimalik läbi viia. tõhus ravi ja vältida vähi üleminekut kaugelearenenud metastaatilise staadiumisse.

Vähi lümfisõlmede suuruse vahel on otsene seos.
Maailma vähistatistika kohaselt:
- 12% patsientidest avastati metastaasid lümfisõlmedes kuni 2 cm suuruse kasvajaga,
- 32% - kasvajaga 2–3 cm,
- 50% - kasvaja läbimõõduga 3-4 cm,
- 65% - kasvaja suurusega 4-6 cm,
- 90% patsientidest, kelle kasvajad on suuremad kui 6 cm.
Kuidas määratakse vähkkasvaja staadium metastaaside järgi lümfisõlmedes?
AT rahvusvaheline klassifikatsioon vähk etappide kaupa, lisaks kasvaja suurusele on oluliseks kriteeriumiks lümfisõlmede metastaaside kahjustuse määr.
Seda märki tähistatakse sümboliga N (ladina keeles nodus - sõlm):
- 1. astme vähiga metastaase lümfisõlmedes ei tuvastata, seda näitab N0;
- 2. astme vähiga: üksikud metastaasid lähimates lümfisõlmedes - N1;
- 3. staadiumi vähiga: mitmed metastaasid piirkondlikes (lähimates) lümfisõlmedes - N2;
- 4. staadiumi vähiga: nii piirkondlikud kui ka kauged lümfisõlmed on metastaasidest mõjutatud - N3.
Need on üldised ideed, kuid iga vähitüübi jaoks on valikuvõimalusi, olenevalt anatoomiast ja haige organi läheduses asuvate lümfisõlmede rühmade arvust (N2a, N2b jne). Nx sümbol diagnoosis tähendab, et puuduvad uuendatud andmed lümfisõlmede kahjustuse kohta.
Lümfisõlmede peamised rühmad, millel on onkoloogias diagnostiline väärtus
Meie kehas on tohutult palju lümfisõlmi - väikseimast kuni suurimani, mis asuvad kõikjal. Aga just lümfikollektorid, millesse metastaasid lümfisoonte kaudu levivad, jagunevad anatoomilise põhimõtte järgi rühmadesse. Üldiselt jagunevad kõik lümfisõlmed pindmisteks, mis paiknevad peaaegu naha all, ja sügavateks, mis asuvad sügaval lihaskihtides, kehaõõnsustes - rindkere-, kõhu- ja vaagnaõõnes.
Pindmiste lümfisõlmede hulgas on esmatähtsad järgmised rühmad:
- emakakaela;
- aksillaarne;
- kubeme.
Sügavad lümfisõlmed hõlmavad:
- intrathoracic;
- sõlmed kõhuõõnde;
- vaagnaõõne sõlmed;
- retroperitoneaalne.
Need on suured lümfikollektorid, kus vähi leviku ajal leitakse alati metastaase, neid nimetatakse regionaalseteks ehk paiknevad vähist mõjutatud organi läheduses. Onkoloogilise haiguse kahtluse korral saadab arst patsiendi tingimata diagnostilisele uuringule, et määrata vähi lümfisõlmed ultraheli, CT või MRI abil.
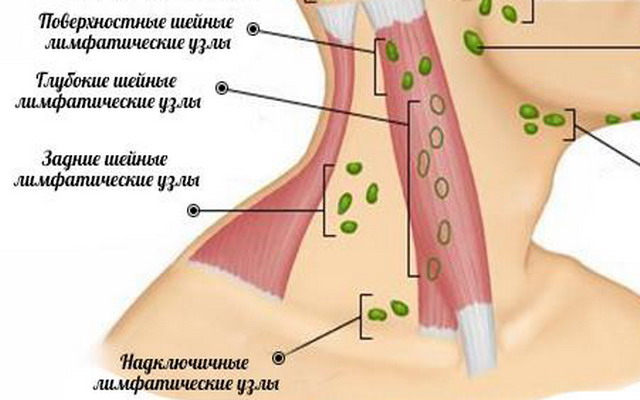
Vähk ja emakakaela lümfisõlmed
Kaelal paiknevad lümfisõlmed mitmes kihis ja rühmas: pindmised, paiknevad subkutaanselt, sügavad, paiknevad fastsia all ja piki sternocleidomastoid lihaseid, tagumised emakakaela sõlmed, mis paiknevad nende lihaste taga ja supraklavikulaarsed.
Metastaaside allikad emakakaela lümfisõlmedes
Järgmised kasvajad moodustavad kaela lümfisõlmedes metastaase:
Metastaaside sümptomid emakakaela lümfisõlmedes
tagasi normaalseks emakakaela lümfisõlmed ei ole väliselt nähtavad ega ole palpeeritavad. Kaela lümfisõlmede vähi ja metastaaside korral määratakse visuaalselt üks või mitu ümarat või ovaalset moodustist, mille kohal on muutumatu nahk. Need on puudutamisel tihedad, piiratud nihutatavad, sageli valutud, suurus võib varieeruda 2–8 cm läbimõõduga, lümfogranulomatoosiga võivad nad kujutada endast laienenud sõlmede konglomeraati, ulatudes suured suurused. Sügavate emakakaela sõlmede suurenemisega ei kontuurita neid subkutaanselt, vaid ilmneb kaela asümmeetria ja paksenemine.
Kaela lümfisõlmede mis tahes suurenemise korral on vaja läbida uuring, sest mõnikord ilmnevad metastaasid varem kui primaarne kasvaja ise. Patoloogia sümptomite kindlaksmääramine on arstide üks peamisi ülesandeid.
Vähk ja aksillaarsed lümfisõlmed
Kaenlaaluses on suur lümfoidkoe kogunemine 6 sõlmede rühma kujul, mõned neist külgnevad kaenla seintega, teised asuvad sügavamal, piki veresooni ja närve.
Järgmised kasvajad võivad metastaaseeruda aksillaarseteks või aksillaarseteks lümfisõlmedeks:

Tavaliselt on aksillaarsete lümfisõlmede esimeseks sümptomiks tunne võõras keha kaenla alt, nagu oleks midagi teel. Valu tekib siis, kui lümfisõlm paikneb närvi lähedal, võib ilmneda ka käe tuimus, naha kipitus. Kui anumad on kokku surutud, ilmub käe turse. Väliselt võib kätt üles tõstes märgata kaenlaaluste piirkonna mugulasid, samuti on sõlmed kergesti kombatavad.
Vähk ja kubeme lümfisõlmed
Lümfisõlmede kubemerühm paikneb reite ülaosas ja alakõhus piki kubemevolti. Pinna sõlmed asuvad nahaalune kude, sügavate sõlmede rühm asub fastsia all reieluu veresoonte lähedal.
Kubeme lümfisõlmi mõjutavad järgmised vähitüübid:
- munandivähiga;
- väliste suguelundite vähiga;
- emakakaelavähiga;
- eesnäärmevähiga;
- vähi korral põis;
- pärasoolevähiga;
- nahavähiga alajäsemete, tuhara- ja nimme-ristluu-, kubemepiirkondades;
- lümfogranulomatoos ja mitte-Hodgkini lümfoomid.
Vähk kõhu ja vaagna lümfisõlmedes
Suur hulk lümfisõlmi kõhuõõnes paikneb kõikjal: parietaalselt mööda kõhukelme, piki veresooni, soolestikus ja piki soolestikku, omentumis, palju on neid maksa, põrna väravates. Vaagna lümfisõlmed paiknevad ka parietaalselt ja piki niude veresooni, elundeid ümbritsevas koes - põis, emakas, eesnääre, pärasool.
Nendes lümfisõlmedes levivad nende õõnsuste kõigi organite kasvaja vähirakud:
- maovähk;
- maksavähk;
- soolevähk;
- kõhunäärmevähk;
- emakavähk ja emakakaelavähk;
- munasarjavähk;
- põievähk;
- eesnäärmevähk.
Intracavitaarsete metastaaside sümptomid sõltuvad nende asukohast. Näiteks võivad soolestiku soolestiku sõlmed põhjustada soolekoolikuid, kõhukinnisust ja isegi soolesulgus. Metastaasid maksa väravates, pigistades portaalveeni, põhjustavad portaalhüpertensiooni sündroomi - venoosse vere stagnatsiooni elundites ja alajäsemetel, turset, astsiiti (vedeliku kogunemine kõhuõõnde), mao ja söögitoru veenide laienemist, mis võib põhjustada ohtlikku verejooksu kõrgsurve portaalveeni süsteemis. Tavaliselt avalduvad aga vaid suured metastaasid, mis suruvad kokku elundeid ja veresooni. Vähiga kahjustatud väikesed lümfisõlmed võivad pikka aega ei avaldu mingil viisil ja seda saab tuvastada ainult spetsiaalsete uurimismeetodite abil.
Oluline on mõista, mis sõltub sellest, millisesse kehaosasse patoloogia on levinud, samuti sellest, kuidas patsient end tunneb. Tähelepanuväärne on, et protseduuride maksumus on sageli 26% madalam kui Euroopa või USA haiglates.
AT meditsiinipraktika On teada järgmised pahaloomuliste kasvajate leviku viisid:
- lümfogeenne;
- hematogeenne;
- segatud.
Lümfogeenset metastaasi iseloomustab kasvajarakkude tungimine lümfisoonesse ja seejärel lümfivoolu kaudu lähedalasuvatesse või kaugematesse lümfisõlmedesse. Epiteeli vähid (nt melanoom) levivad tõenäolisemalt lümfogeenset teed pidi. kasvajaprotsessid siseorganid: magu, käärsool, kõri, emakas – on seega võimelised tekitama metastaase lümfisõlmedes.
Hematogeenne rada viitab kasvajaprotsesside levikule verevoolu abil kahjustatud elundist tervele. Veelgi enam, lümfogeenne rada viib piirkondlike (mõjutatud organi lähedal) metastaasideni ja hematogeenne rada soodustab mõjutatud rakkude levikut kaugematesse organitesse. Lümfogeensed metastaasid on hästi uuritud, mis võimaldab tuvastada enamiku kasvajate tekkefaasis ja osutada õigeaegset arstiabi.
Kaelapiirkonnas moodustavad lümfisõlmed kollektori, mis kogub lümfi, mis tuleb pea, rinnaku, ülemised jäsemed, samuti kõhukelmest, kehatüvest ja jalgadest. Arstid on loonud mustri metastaaside tee ja lümfikanali kulgemise vahel. Sellega seoses tuvastatakse metastaasid lõua tasemel ja lõualuu all asuvates lümfisõlmedes alahuule, keele eesmise osa ja kasvajaprotsessides. suuõõne, ülemine lõualuu. Keele tagumiste osade, suupõhja, kilpnäärme, neelu ja kõri tsoonide pahaloomuliste kasvajate metastaasid levivad kaela tsooni lümfisõlmedesse, nimelt unearteri neurovaskulaarse kimbu piirkonda. Rinna- või kopsuvähiga tekivad sageli metastaasid rangluust kõrgema piirkonna lümfisõlmedes (väljaspool sternocleidomastoid lihast). Kõhukelme piirkonna pahaloomulised kasvajad metastaaseeruvad lümfisõlmedesse, mis asuvad rangluu kohal (sternocleidomastoid lihase sees). Kubeme lümfisõlmed sisaldavad vähi metastaase alajäsemed, ristluu- ja tuharapiirkonnad, samuti välised suguelundid.
Metastaaside all mõistetakse rakkude sekundaarset patoloogilist kahjustust, mis kasvab inimkeha kudedes esmase haiguse allikast.
Lümfisüsteemi ülesandeks on südame-veresoonkonna lisandina ainevahetusprotsesside alalhoidmine, samuti puhastamine (filtreerimine) rakutasandil. Lümfisõlmed ühendatakse rühmadesse vastavalt lokaliseerimisele inimkehas ja nende ülesandeks on toota lümfotsüüte - immuunrakke, mis võitlevad kehasse sisenevate kahjulike võõrorganismidega.
Metastaaside arengut mõjutavad põhjused:
- vanusefaktor (metastaasid ilmnevad sagedamini vanemas eas);
- arengut kaasnevad haigused(krooniline, nõrgestav organismi kaitsevõime);
- algfookuse suurus ja asukoht pahaloomuline kasvaja(suure kasvaja olemasolu suurendab metastaaside tekkimise võimalust);
- kasvajarakkude levik (pahaloomuliste kasvajate kasv elundi seina on kõige ohtlikum ja põhjustab sageli metastaase kui elundi luumenisse kasvavad kasvajad).
Metastaaside sümptomid lümfisõlmedes
Rahvusvaheline pahaloomulist tüüpi kasvajate klassifikatsioon määratleb metastaasid lümfisõlmedes ladina tähega N. Haiguse staadiumi kirjeldab metastaaside arv, mitte kahjustatud koe suurus. N-0 näitab metastaaside puudumist, N-1 tähendab üksikut metastaasi kasvajaga külgnevates sõlmedes, N-2 - piirkondlike lümfisõlmede suurt hulka metastaase. Nimetus N-3 tähendab lähedaste ja kaugemate lümfisõlmede samaaegset kahjustust, mis on omane kasvajaprotsessi neljandale etapile.
Lümfisõlmede metastaaside esmased sümptomid on suuruse märkimisväärne suurenemine, mis määratakse visuaalse uurimise ja palpatsiooniga. Kõige sagedamini eristuvad muutused emakakaela, supraklavikulaarsetes, aksillaarsetes ja kubeme lümfisõlmedes, mis on pehme-elastse struktuuriga ja valutud.
Lümfisõlmede kasvuga kaasneb sageli kaalulangus ja patsiendi seisundit iseloomustab üldine nõrkus, aneemia. Hoiatusmärkideks on ka temperatuur, sagedased külmetushaigused, neuroosid, maksa suurenemine, migreen, nahapunetus. Metastaaside ilmnemine viitab pahaloomulise kasvaja progresseerumisele. Lümfadenopaatia enesetuvastusega (suurenenud lümfisõlm) peaksite pöörduma spetsialisti poole ilma ise ravimata.
Oluline on märkida, et sageli tuvastatakse metastaasid lümfisõlmedes varem kui probleemi allikas - pahaloomuline kasvaja.
Metastaasid kaela lümfisõlmedes
Kaela piirkonna kasvajad on ühendatud väikeseks, kuid üsna mitmekesisemaks kliinilised ilmingud Grupp. Neoplasme täheldatakse nii elundis endas (kõri, neelu, söögitoru, kilpnääre jne) ja sisse pehmed koed kael mitteorgan.
Peamine lümfikollektor asub kaelal ja selle sõlmedes tekivad metastaasid lümforetikulaarse koe kahjustuse tõttu, lümfogranulomatoosi, hematosarkoomi, lümfosarkoomi, pahaloomuliste kasvajate metastaaside (Virchow metastaaside) tagajärjel.
Metastaasid kaela lümfisõlmedes põhjustavad sõlmede kuju, suuruse, struktuuri ja ehhogeensuse muutumist. Lümfogranulomatoos esineb kõige sagedamini (60% juhtudest) metastaasidega kaela sõlmedesse. Sel juhul võib patoloogilisi protsesse täheldada retroperitoneaalse tsooni aksillaar-, kubeme-, mediastiinumi- ja lümfisõlmedes. Esineb kilpnäärme ja kaela lümfisõlmede samaaegset kahjustust, mis on kliiniliselt sarnane kilpnäärmevähiga, millel on metastaasid emakakaela sõlmedesse.
Lümfogranulomatoos mõjutab tõenäolisemalt 20–30-aastaseid patsiente või üle 60-aastaseid inimesi (tavaliselt mehi). Haiguse esmaseks ilminguks on elastse konsistentsiga lümfisõlme või sõlmede rühma suurenemine. Lisaks märgitakse erineva tiheduse ja suurusega lümfisõlmede sulandumist üheks konglomeraadiks. Patsiendid kurdavad: üldine nõrkus, higistamine, nahasügelus, temperatuur ja isutus. Kliiniline pilt varieerub sõltuvalt haiguse individuaalsest käigust ja staadiumist, mistõttu kirjeldatud sümptomid võivad olla ebamäärased või puududa täielikult.
Sageli tuvastatakse lümfosarkoomiga metastaasid lümfisõlmedes. Sõlmed on laienenud ja tiheda struktuuriga ning mõjutatud konglomeraadi sisemiste muutuste kiirus võib paari nädalaga põhjustada külgnevate elundite kokkusurumise. Uuringu käigus võib patsient paljastada kubeme- ja aksillaarsete sõlmede kasvu.
Koos pea ja kaela pahaloomuliste kasvajatega (keele kasvajaprotsessid, süljenäärmed, kilpnääre, kõri) metastaasid kaela lümfisõlmedes avastatakse rinnavähi, kopsu- või kõhuõõneorganite kahjustuse korral, mis viitab haiguse neljandale staadiumile.
Ligikaudu 30% primaarsete kasvajaprotsesside olukordadest jäävad diferentseerimata. Patsiendi uurimiseks kaelavähi esinemise suhtes kasutatakse anesteesiat kasutades diagnostikat. Kilpnäärmevähk võib esineda varjatud kujul, avaldudes ainult metastaasidena emakakaela lümfisõlmedesse. Palpatsiooni- ja ultrahelimeetod ei näita alati tihedaid kasvajaid, seetõttu kasutatakse laialdaselt punktsiooni- ja ekstsisioonibiopsiaid.
Metastaasid emakakaela lümfisõlmedesse
Emakakaela lümfisõlmede kahjustus - metastaase emakakaela lümfisõlmedes iseloomustavad tavalised sümptomid:
- sõlmede märkimisväärne kasv;
- kuju muutus (kontuurid on ebaühtlased, hägused);
- täheldatakse kajakaid kahjustusi.
Ultraheliuuringul tuvastatakse sõlme põiki- ja pikisuunalise suuruse suhte rikkumine või erinevus (alla 1,5) pika ja lühikese telje vahel. Teisisõnu, kui lümfisõlm omandab ümara kuju, on selle lüüasaamise tõenäosus suur.
Vähiprotsessid lümfisõlmedes suurendavad neis vedelikusisaldust. Ultraheli skaneerimine näitab sõlme kontuuri hägustumist. Lümfisõlme kapsel haiguse varases staadiumis on endiselt äratuntav. Pahaloomuliste rakkude kasvades kontuurid kustutatakse, kasvaja kasvab lähedalasuvateks kudedeks ning samuti on võimalik, et mitmed mõjutatud lümfisõlmed ühinevad üheks konglomeraadiks.
Metastaasid emakakaela lümfisõlmedes tekivad lümfoomidest, kopsu-, seedetrakti-, eesnäärme- või rinnavähist. Kõige sagedamini, kui metastaasid leitakse kaela lümfisõlmedes, on primaarse kasvaja lokaliseerimine hingamisteede või seedesüsteemi ülemistes osades.
Kaela lümfisõlmede suurenemine esineb järgmiste vähivormide korral:
- kõri, keele, suu limaskesta vähiprotsessid;
- kilpnäärme kahjustus;
Diagnoos tehakse punktsiooni või ekstsisioonibiopsia abil. Ravivõimalused hõlmavad kiiritus- ja kirurgiline eemaldamine mõjutatud sõlm.
Metastaasid kubeme lümfisõlmedes
Kubeme tsooni lümfisõlmed viivitavad ja hävitavad patogeensed mikroorganismid tungides lümfisüsteemi vaagnaelunditest (sageli suguelundite piirkonnast) ja alajäsemetest. Kubeme lümfisõlmedes võivad tekkida primaarsed pahaloomulised kasvajad või lümfoomid.
Kubeme lümfisõlmed jagunevad sügavateks ja pindmisteks. Viimased asuvad niinimetatud "reieluu kolmnurga" piirkonnas ja reie laia sidekirme pinnal, nende arv varieerub neljast kahekümne tükini. Kubemesõlmed suhtlevad alajäsemete kudedega, kõhukelmega, kõhukelme eesseinaga naba all. Sügavate lümfisõlmede arv kubemes on vahemikus üks kuni seitse. Nende asukoht on reie laia sidekirme plaadi pinna all. Need sõlmed on omavahel ühendatud lümfisoontega, mis asuvad kubemepiirkonna pinnal ja sügaval reieluu tsoonis.
Valutu sümptom koos sõlmede suuruse iseloomuliku suurenemisega võib viidata metastaasidele kubeme lümfisõlmedes. Kubeme lümfisõlmede kasv esineb järgmiste vähivormide korral:
- nimmepiirkonna melanoom või alajäsemete nahavähk;
- pahaloomuline kasvaja pärasooles;
- suguelundite vähk;
- lümfogranulomatoos (Hodgkini lümfoom).
Kubemesõlmede kahjustuse juhtumid nõuavad jalgade naha, samuti väikeses vaagnas ja kõhuõõnes paiknevate elundite põhjalikku uurimist. Diagnostika eesmärgil kasutavad nad: kompuutertomograafiat (CT), kolonoskoopiat, tsüstoskoopiat, hüsteroskoopiat, FEGDS-i.
Metastaasid kubeme lümfisõlmedesse
Kubemepiirkonna lümfisõlmed läbivad suguelunditest, pärasoole põhjast ja kõhuseinast ning alajäsemetest tuleva lümfi. Asukoha järgi jagunevad sõlmed pindmisteks ja sügavateks.
Jalade pahaloomulised kasvajad, sakro-tuhara tsoon, välised suguelundid moodustavad metastaase kubeme lümfisõlmedes. Lümfisõlmed on kubemevoltide ümarate tihendite kujul. Sõlmed on tihedalt joodetud lähedalasuvate kudede külge ja on passiivsed, mida täheldatakse nende liigutamisel.
Vähitüübid, mis põhjustavad kubeme lümfisõlmede turset:
- melanoom või jalgade naha (nimmepiirkonna) vähkkasvajad;
- pärasoole onkoloogia;
- suguelundite piirkonna pahaloomulised moodustised;
- Hodgkini lümfoom (lümfogranulomatoos).
Lümfogranulomatoosi esialgne areng koos kubeme lümfisõlmede kahjustustega on üsna haruldane (10%). Seda haigust iseloomustab kehakaalu langus, ebamõistlik temperatuuri tõus, liigne higistamine öösel.
Läbivaatuse käigus uurib arst palpatsiooniga lümfisõlmi, esmalt mööda ja seejärel risti kubemevolti, kasutades libisevaid ringjaid liigutusi, ning liigub reie laia sidekirme piirkonda.
Metastaasid retroperitoneaalsetesse lümfisõlmedesse
Retroperitoneaalne ruum on kõhupiirkond kõhukelme seina taga, mis on piiratud kõhukelme, seljalihaste, ristluu, diafragma ja kõhu külgseintega. Retroperitoneaalse ruumi lümfisüsteemi kuuluvad piirkondlikud lümfisõlmed, veresooned ja suured lümfikollektorid, millest pärineb rindkere lümfijuha.
Pahaloomuliste kasvajate lokaliseerimisel kõhukelme piirkonnas on järgmised sümptomid: palavik, kramplik valu kõhus (ilmub paroksüsmaalselt), väljaheite häired kõhulahtisuse kujul (harvemini kõhukinnisus). Metastaase retroperitoneaalsetes lümfisõlmedes täheldatakse sugurakkude kasvajaprotsessides munandites, neerudes, vähis seedetrakti. Retroperitoneaalsete lümfisõlmede suurenemine põhjustab närvijuurte kokkusurumise tõttu tugevat seljavalu, mis mõnikord katab psoas-lihase. Seedetrakti sümptomid on tavalised ja kaalulangus on dramaatiline.
Retroperitoneaalse ruumi lümfisõlmede ja elundite seisundi hindamine viiakse läbi vastavalt tulemustele ultraheli, arvuti- ja magnetresonantstomograafia. Ultraheli skaneerimine näitab metastaasidega sõlmesid ümarate või piklikena, mida iseloomustavad selged kontuurid ja struktuuri homogeensus. CT-meetodil määratakse metastaasid lümfisõlmedes ümara kuju, pehmete kudede struktuuri järgi. Mõjutatud retroperitoneaalse õõnsuse lümfisõlmed on homogeense struktuuri ja tihedusega, samuti selgete kontuuridega ning võivad ühineda suurteks konglomeraatideks. Juhul, kui lümfisõlmede massiivid katavad selgroogu, kõhukelme tsooni aordi ja alumist õõnesveeni, kasutatakse kasvajaprotsesside paremaks äratundmiseks intravenoosset kontrasti.
Metastaasid paraaordi lümfisõlmedesse
Paraaordi lümfisõlmede asukoht on lülisamba nimmeosa eesmine osa piki aordi.
Metastaase paraaordi lümfisõlmedesse täheldatakse suguelundite piirkonna, neerude ja neerupealiste ning seedetrakti vähiga patsientidel. Näiteks mao pahaloomuliste kasvajate korral tuvastatakse kahjustatud paraaordi lümfisõlmed 40% juhtudest. Kasvajaprotsessid, millel on metastaasid paraaordi lümfisõlmedesse, klassifitseeritakse haiguse kolmandaks või neljandaks etapiks. Veelgi enam, kolmanda astme onkoloogia paraaordi sõlmede kahjustuste sagedus ulatub 41% -ni ja neljanda astme - 67%. Tuleb märkida, et näiteks munasarjavähi paraaordi lümfisõlmede metastaasid on keemiaravi suhtes resistentsed.
Pankreasevähi arengul on oma lümfogeense metastaasi etapid:
- esimene etapp - metastaasid jõuavad kõhunäärme peani;
- teine etapp - mõjutatud on retropüloorilised ja hepatoduodenaalsed lümfisõlmed;
- kolmas etapp on metastaaside tungimine tsöliaakiasse ja ülemistesse mesenteriaalsetesse sõlmedesse;
- neljas etapp on metastaasid paraaordi lümfisõlmedesse.
Arstid märgivad, et kõhunäärme pahaloomulisi kasvajaid iseloomustab agressiivne kulg ja nende prognoos on halb. juhtudel surmav tulemus pankreasevähist haiged hõivavad kõigi onkoloogiliste haiguste seas 4-5 kohta. Kõrget suremust seostatakse kasvajaprotsesside kordumisega postoperatiivsel perioodil (K-ras mutatsioonid paraaordi lümfisõlmedes).
Metastaasid kõhuõõne lümfisõlmedes
Kõhuõõnes paikneb suur hulk lümfisõlmi, mis on takistuseks infektsioonidele ja vähirakkudele. Kõhukelme lümfisõlmed jagunevad parietaalseteks (koondunud nimmepiirkonda) ja intraparietaalseteks (ridade kaupa).
Kõhukelme lümfisõlmede kahjustus on lümfoproliferatiivse haiguse tagajärg (esmane kasvaja moodustub lümfisõlmes endas) või metastaaside tagajärg. Lümfogranulomatoos ja lümfosarkoom on lümfoproliferatiivsed haigused, mis põhjustavad sõlme tihenemist ja kasvu ilma valu sündroom. Kõhuõõne lümfisõlmede metastaasid tuvastatakse mitmete vähivormide korral, kui kasvajarakud tungivad lümfivooluga kahjustatud elundist lümfisõlmedesse. Seega põhjustavad kõhukelme organite (näiteks mao) ja väikese vaagna (näiteks munasarja) pahaloomulised kasvajad metastaaside moodustumist kõhukelme lümfisõlmedes.
Peamine kriteerium, mis kinnitab metastaaside olemasolu lümfisõlmedes, on sõlme suuruse suurenemine (kuni 10 cm või rohkem). Appi tulevad ka kõhuõõne CT ja MRI uuringud, et saada anatoomiliste struktuuride visualiseerimist.
Melanoomi metastaasid lümfisõlmedesse
Melanoom on haruldane pahaloomuline kasvaja, mis mõjutab kõige sagedamini lõunapoolsete piirkondade elanikke. Tuleb märkida, et 70% juhtudest moodustub melanoom olemasoleva pigmenteerunud nevuse või sünnimärgi kohas.
Melanoomi areng toimub kahes faasis:
- horisontaalne - kasv epiteelikihi sees (kestab 7 kuni 20 aastat);
- vertikaalne - epidermise kihtide sissekasv ja sellele järgnev invasioon läbi basaalmembraani pärisnahasse ja nahaalusesse rasvkoesse.
Vertikaalset staadiumi iseloomustab kiirus ja metastaaside moodustumine. Melanoomi metastaasid lümfisõlmedes on peamiselt tingitud kasvaja bioloogilistest omadustest. Metastaasid lümfogeensel teel tekivad nahas, piirkondlikes lümfisõlmedes. Mõjutatud lümfisõlmed muutuvad tiheda konsistentsiga ja suurenevad.
Diagnostiliste meetodite hulgas eristatakse moodustumise aspiratsioonibiopsiat, lümfisõlmede kirurgilist biopsiat, radiograafiat, CT-d ja kogu keha MRI-d. Melanoomi metastaaside eemaldamine lümfisõlmedes toimub piirkondliku lümfikollektori täieliku ekstsisiooniga või kasvajaga külgnevate lümfisõlmede eemaldamisega (kui diagnoos tehakse biopsia alusel).
Metastaasid supraklavikulaarsetesse lümfisõlmedesse
Metastaasid supraklavikulaarsetes lümfisõlmedes tekivad, kui:
- diferentseerumata vähk (esmane kasvaja asub kaelas või peas);
- kasvajaprotsessid kopsudes;
- seedetrakti vähk.
Virchowi (Troisieri) sõlmede tuvastamine vasakpoolses supraklavikulaarses piirkonnas viitab kõhuõõne pahaloomulise kasvaja esinemisele. Parempoolsete supraklavikulaarsete sõlmede lüüasaamine võimaldab kahtlustada kopsuvähki või eesnäärme. Metastaasid subklavia kolmnurga lümfisõlmedes võivad viidata kopsu- või rinnavähile.
Üks levinumaid kasvajaid, maovähk, diagnoositakse "Virchow metastaaside" tuvastamisega (sagedamini vasakpoolsetes supraklavikulaarsetes lümfisõlmedes). Pahaloomulised munasarjarakud tungivad mõnikord diafragma ja nimme lümfisõlmede lümfisoontesse, mis põhjustab lümfogeenseid metastaase diafragma kohal - metastaase supraklavikulaarsetesse lümfisõlmedesse.
Supraklavikulaarsete sõlmede suurenemine on murettekitav sümptom, mis tähendab enamasti kasvajaprotsesse rinnaku või kõhu piirkonnas. 90% -l esinevad sarnased sümptomid üle 40-aastastel patsientidel, patsientide osakaalul noorem vanus moodustab 25% juhtudest. Parempoolsete lümfisõlmede kahjustus vastab mediastiinumi, kopsude, söögitoru kasvajale. Vasakpoolsete sõlmede suuruse suurenemine supraklavikulaarses tsoonis näitab munasarjade, munandite, eesnäärme, põie, neerude, mao ja kõhunäärmevähki.
Metastaasid mediastiinumi lümfisõlmedes
Mediastiinum on rindkere õõnsuse osa, mis piirneb eest rinnaku, ranniku kõhrede ja retrosternaalse fastsiaga ning tagant eesmise tsooniga. rindkere lülisamba, ribi kaelad, prevertebral fastsia, külgedel - mediastiinumi pleura lehed. Mediastiinumi piirkonda näitab altpoolt diafragma ja ülalt tingimusliku horisontaaljoonega. Rindkere lümfijuha, retrosternaalsed lümfisõlmed ja eesmised mediastiinumi lümfisõlmed sisenevad mediastiinumi tsooni.
Lisaks kopsuvähile moodustavad metastaasid mediastiinumi lümfisõlmedes kilpnäärme ja söögitoru kasvajaprotsesse, neeru hüpernefroomi, munandivähki (seminoomi), pigmenteerunud pahaloomulisi moodustisi (melanosarkoom), emakavähki (koorionepitelioom) ja muid kasvajaid. Mediastiinumi lümfisõlmede kahjustus on pärast lümfogranulomatoosi ja lümfosarkoomi pahaloomuliste protsesside arengus kolmandal kohal. Vähirakud hõlmavad kõiki mediastiinumi lümfisõlmede rühmi, kõige sagedamini on kahjustatud paratrahheaalsed ja bifurkatsioonilised.
Väikese suurusega primaarsed kasvajad annavad sageli ulatuslikke metastaase mediastiinumi lümfisõlmedes. Ilmekas näide sellisest metastaasist on kopsuvähk mediastiinne vorm. AT kliiniline pilt kirjeldab kaela ja pea pehmete kudede turset, ees olevate veenide turset ja põimumist rind("meduusi pea"), esineb düsfaagia, häälekähedus, stridori tüüpi hingamine. Röntgenikiirgus näitab enamikul juhtudel metastaaside ülekaalu tagumises mediastiinumis.
Rinnavähi korral on kahjustatud lümfisõlmede kogunemine lokaliseeritud mediastiinumi eesmises osas. Täpsusmeetodiks kasutatakse mammüograafiat (piimanäärmete veenide kontrastuuringut). Venoosse voodi katkemine, pigistamine, marginaalsete defektide olemasolu annavad tunnistust metastaaside olemasolust, mis nõuavad eemaldamist või kiiritusravi.
Metastaaside ravi lümfisõlmedes
Onkoloogia peamine reegel on lümfisõlmede seisundi uurimine nii kasvaja tsoonis endas kui ka kaugemates. See võimaldab teil kõige täpsemini diagnoosida ja määrata tõhusa raviprogrammi.
Pinnal asetsevaid lümfisõlmi, mis on ligipääsetavad väliseks uuringuks, uuritakse biopsia ja punktsioonimeetoditega. Sügavamate lümfisõlmede seisundit uuritakse ultraheli, CT, MRI abil. Positronemissioontomograafiat (PET) peetakse kõige täpsemaks meetodiks metastaaside tuvastamiseks lümfisõlmedes, tänu millele on võimalik ära tunda pahaloomuliste rakkude päritolu kõige raskemini ligipääsetavates ja veidi suurenenud lümfisõlmedes.
Metastaaside ravi lümfisõlmedes põhineb samadel põhimõtetel nagu võitlus esmase vähkkasvaja vastu – operatsioon, keemiaravi, kiiritusravi. Nende tehnikate kombinatsiooni kasutatakse individuaalselt, sõltuvalt haiguse staadiumist (pahaloomuline kasvaja), lümfisüsteemi kahjustuse astmest.
Primaarse kasvaja ekstsisiooniga kaasneb reeglina kõigi selle piirkondlike lümfisõlmede eemaldamine (lümfadenektoomia). Mõjutatud rakkudega lümfisõlmi, mis asuvad vähkkasvajast kaugemal, ravitakse kiiritusravi meetoditega või tehakse vereta radiokirurgia CyberKnife'i abil.
Lümfisõlmede metastaaside õigeaegne diagnoosimine ja ravi võib blokeerida kasvajarakkude kasvu ja pikendada patsiendi eluiga.
Metastaaside prognoos lümfisõlmedes
Patsientide ellujäämist mõjutavad tegurid jagunevad tinglikult seotud:
- vähiga;
- patsiendi kehaga;
- ettenähtud raviga.
Kõige olulisem prognostiline tegur on piirkondlike lümfisõlmede lüüasaamine ilma kaugemate metastaasideta. Näiteks "mitte lamerakk-kartsinoomi" kaela lümfisõlmede metastaaside prognoos jääb pettumuseks - 10-25 kuud. Maovähiga patsientide ellujäämine sõltub radikaalse operatsiooni võimalusest. Ainult väike osa opereerimata või radikaalselt opereeritud patsientidest jõuab 5-aastase verstapostini. Keskmine kestus eluiga on 3-11 kuud ja seda näitajat mõjutab kaugmetastaaside olemasolu või puudumine.
Rinnavähi metastaaside esinemine lümfisõlmedes halvendab oluliselt prognoosi. Reeglina täheldatakse ägenemisi ja metastaase esimese viie aasta jooksul pärast operatsiooni 35-65% naistest, mis näitab protsessi aktiveerumist. Oodatav eluiga pärast ravi on 12-24 kuud.
Pea-, kaela- ja kehatüve melanoomiga patsientidel on prognoos ebasoodsam kui jäsemete melanoomiga patsientidel, kuna nende kasvajate lümfisõlmede metastaaside risk on 35% suurem.
Eduka ravi kriteeriumiks võib olla viieaastane elulemus. Prognoosi pärast kasvaja väljalõikamist ei määra mitte ainult metastaaside olemasolu või puudumine piirkondlikes lümfisõlmedes, vaid ka mõjutatud sõlmede arv.
Kui metastaasid leitakse lümfisõlmedes ilma primaarse kasvaja fookuseta, võib prognoos olla soodne. Lümfisõlmede isoleeritud metastaaside viieaastase elulemuse alusel tehtud eriravi tulemus on: aksillaarsete lümfisõlmede kahjustuse korral - üle 64%, kubeme - üle 63%, emakakaela - 48%.
Oluline on teada!
Perifeersete lümfisõlmede kahjustusi põhjustavad sagedamini veise mükobakterid. Seda tuleb Venemaa teatud piirkondades, eriti maapiirkondades, diagnoosi tegemisel arvesse võtta. Paljud autorid seostavad spetsiifilise protsessi arengut lümfisõlmedes MBT lümfotropismi ja lümfisõlmede barjäärifunktsiooniga, mis on rikas mononukleaarse fagotsüütide süsteemi elementide poolest, milles esinevad kõige sagedamini esialgsed reaktiivsed (ja seejärel spetsiifilised) muutused. .
Lümfostaas - pehmete kudede turse, mis areneb kõige sagedamini jäsemetel. Haigust saab hallata kombineeritud dekongestantraviga.
Mis on lümfödeem?
Lümfostaas - pehmete kudede turse valgurikka vedeliku kogunemise tagajärjel lümfisooned. Kõige sagedamini esineb see käes ja jalas, kuid võib mõjutada ka pead, kaela, rindkere, kõhtu ja suguelundeid. Lümfostaasi saab oluliselt vähendada ja hallata manuaalse lümfidrenaažimassaaži ja kombineeritud dekongestantraviga. Teraapia hõlmab kompressioonsidemeid, nahahooldust ja võimlemist. Enamik patsiente näeb olulisi tulemusi esimese kahe ravinädala jooksul.
Lümfostaasi probleem
Kui teil tekib mõni järgmistest sümptomitest, võib see olla lümfiturse. Pidage meeles, et haiguse varajane avastamine on võti haiguse ennetamiseks ja selle tagajärgede minimeerimiseks:
alajäsemed
- jalgade turse,
- Kingad läksid kitsaks
- Sõrmede põhja turse
- Tuimus ja kipitus
- Soojustunne kahjustatud jäsemetes.
ülemised jäsemed
- rindade turse või kõvadus pärast kasvaja eemaldamist,
- Rinnahoidja läks kitsaks
- Turse, surve, raskustunne käes,
- Sõrmused või käevõrud hakkasid muljuma,
- Soojustunne käes.
Mis põhjustab lümfödeemi?
Lümfödeemi üheks põhjuseks on lümfisõlmede eemaldamise operatsioon, tavaliselt vähiravi käigus.Lümfisõlmed filtreerivad läbi nende voolava vedeliku, püüdes kinni bakterid, viirused ja muud võõrkehad, mis seejärel valgete vereliblede poolt lagundavad. Ilma normaalse lümfidrenaažita võib vigastatud käsi või jalga koguneda vedelik, mis põhjustab lümfiturset.
Haigust võivad põhjustada ka ravimid, kiiritusravi ja lümfisõlmede trauma. Seda tüüpi nimetatakse sekundaarseks lümfostaasiks.
Primaarne lümfostaas ilmneb sünnil või areneb puberteedieas. Selle põhjus pole teada.
Mida saaks teha?
Lümfödeemi ravi sõltub selle põhjustest ja hõlmab kompressioonravi, massaaži, õige toitumine ja nahahooldus. Lisaks olete protsessis kaasatud ja saate ennast aidata, suurendades nii ravi mõju kui ka ennetamisel.
Paistes käe või jala tõstmine võib hõlbustada lümfivedeliku äravoolu. Võimaluse korral tõstke jäse südame tasemest kõrgemale. Ärge avaldage survet kaenlaaluste või kubeme piirkonnale ning ärge hoidke jäsemeid ilma toeta väga kaua, kuna see võib suurendada turset. Kerge treening võib aidata turset vähendada. Lihaste kasutamine treeningu ajal aitab lümfivedelikul loomulikult ringelda. Kuid treening suurendab ka verevoolu lihastesse. Kui teil on turse, on oluline treenimise ajal kahjustatud jäse korralikult siduda.
Pärast operatsiooni või kiiritusravi
Kui teile on tehtud operatsioon mõne lümfisõlme eemaldamiseks, kasutage kahjustatud kätt või jalga nii palju kui võimalik. Enamik inimesi taastub 4–6 nädalat pärast operatsiooni ja on võimeline naasta oma tavapäraste tegevuste juurde. Patsiendid võivad alustada lümfödeemi profülaktikaga kohe pärast operatsiooni, keemiaravi, kiiritusravi või pärast vähiravi lõppu.
Operatsioon sai oma nime prantsuse onkoloogi Duquesne'i auks, kes kirjeldas esmakordselt kirurgilise sekkumise tehnikat pahaloomulise kasvaja eemaldamiseks kubeme-reieluu lümfisõlmedes. Millised on operatsiooni näidustused, milline on ettevalmistus, kuidas operatsioon toimub, kas esineb tüsistusi?
Metastaaside sümptomid lümfisõlmedes
Pahaloomulise kasvaja esmased tunnused lümfisõlmedes:
- Sõlmede suuruse suurendamine. Seda saab kindlaks teha ainult spetsialist visuaalse uurimise ja palpatsiooni käigus;
- Kaalukaotus;
- Üldine nõrkus, aneemia;
- Kehatemperatuuri tõus;
- Sagedased külmetushaigused;
- Tuimad valud, täiskõhutunne kohtades, kuhu lümf on koondunud;
- Kudede asümmeetria, naha turse:
- Öine higistamine jne.
Lümfisõlmede diagnoosimine kubeme-reieluu piirkonnas
Mõjutatud lümfisõlmede täpseks asukoha määramiseks ja ravitaktika kindlaksmääramiseks on väga oluline läbida põhjalik diagnoos, et mõista, millised näidustused Duquesne'i operatsiooniks võimaldavad seda tüüpi. kirurgiline sekkumine.
Olenemata kasvaja asukohast ja asukohast peavad spetsialistid diagnoosima kogu lümfisüsteemi. Pahaloomulised rakud võivad ju kergesti transportida läbi vere ja lümfi teistesse piirkondadesse.
Tänapäeval kasutatakse erinevaid meetodeid metastaaside diagnoosimiseks kubeme-reieluu piirkonna lümfisõlmedes. Esiteks vaatab patsient läbi onkoloog. Vastuvõtus saab ta teha punktsiooni, võtta biopsia edasiseks histoloogiliseks uuringuks. Samuti määrab spetsialist patsiendile muudatusi laboriuuringud- täielik vereanalüüs.
Lisaks võib spetsialist sõltuvalt kliiniku võimalustest, kubeme-reieluu piirkonna suurenenud lümfisõlmede diagnoosimiseks vajaliku varustuse olemasolust määrata muid uuringuid.
Näiteks võib see olla vaagnaelundite ultraheli; CT skaneerimine- võimaldab teil saada täieliku pildi kahjustatud piirkonna lümfisõlmede seisundist; lümfangioadenograafia - võimaldab täpselt leida metastaase sõlmedes, määrata pahaloomuliste kasvajate struktuuri; positronemissioontomograafia (PET) - määrab täpselt haiguse staadiumi, iseloomustab pahaloomulise fookuse ravivastuse astet.
Millal on näidustatud lümfadenektoomia?
Näidustused Duquesne'i operatsiooniks: pahaloomuline kasvaja lümfisõlmedes (metastaasid), samuti välissuguelundite (peenis, tupp) kasvajate metastaaside ennetamine, vältides ebanormaalsete rakkude edasist levikut.
Operatsiooni kohustuslikud näidustused on lümfogeensete metastaaside esinemine vaagnaelundite vähi, välissuguelundite naiste ja meeste puhul.
Sellist operatsiooni võib määrata nii kasvaja esimeses kui ka teises staadiumis, eeldusel, et lümfisõlmed ei ole kadunud, pole muutunud väiksemaks.
Spetsialistid eemaldavad ka lümfisõlmed Duquesne'i meetodil, et teha kindlaks, kas metastaasid on tekkinud või mitte.
Esialgne ettevalmistus kubeme-reieluu lümfadenektoomiaks
Nagu iga kirurgilise sekkumise puhul, peate seda tüüpi operatsiooniks valmistuma. Selleks loovutage kiireloomulise vereülekande vajaduse korral kindlasti oma verd. Seejärel rääkige oma arstile kõigist kroonilised haigused, allergia ravimite suhtes, ravimite kohta, mida patsient praegu võtab. Operatsiooni päeval peate raseerima kubemepiirkonda.
Tähtis! Mõni päev enne Duquesne'i operatsiooni peaks patsient lõpetama aspiriini või seda sisaldavate ravimite võtmise. Aspiriinil võib olla negatiivne mõju vere hüübimisprotsessile.
Operatsiooni käik
Mõni päev enne operatsiooni konsulteerib patsient anestesioloogiga. Ta määrab anesteesia meetodi: kohalik või üldine.
Operatsioonipäeval võtab patsient vajadusel rahustit (rahustit), et tulla lõdvestunult, kartmata operatsioonituppa.
Duquesne'i operatsiooni taktika:
- Patsient asetatakse selili, jalad lahti. Tema põlve alla asetatakse väike padi.
- Anestesioloog teeb kohalikku või üldnarkoosi.
- Kirurg teeb sisselõike kubeme sideme keskosa tasemel. Seejärel lõikas ta välja nahaaluse rasvakihi, reieluu kolmnurga tasemel asuva suure saphenoosveeni, aga ka kuded ja tegelikult ka lümfisõlmed ise kubeme-reieluu piirkonnas.
- Kirurg rakendab spetsiaalseid siidõmblusi. Mööda haava servi paneb spetsialist sälgud, mis takistavad lümfi kogunemist.
- Patsient viiakse taastusravi tuppa. Edaspidi viiakse ta eduka sekkumise korral üle tavapalatisse.
Mõned onkoloogid usuvad, et Duquesne'i operatsioon ei ole radikaalne, sest endiselt on võimalus pahaloomuliste rakkude edasiseks levikuks.
Seetõttu modifitseerivad mõned spetsialistid seda tüüpi operatsiooni, mille käigus nad mitte ainult ei eemalda suurt saphenoosveeni koos kubeme-reieluu lümfisõlmedega, vaid ühendavad lahti ka pindmised ja sügavad lümfikanalid, läbivad lümfisooned ja dreneerivad haigest allpool oleva jala. tasemel.
Seega suurendavad spetsialistid eduka taastumise võimalust, väldivad võimalikku retsidiivi esinemist.
Kõige sagedamini kasutavad nad naiste kubeme lümfisõlmede pahaloomulise kahjustuse korral kaheetapilise operatsiooni kasutamist. Esiteks teeb onkoloog radikaalse vulvektoomia ja kuu aega hiljem eemaldab lümfisõlmed Duquesne'i meetodil.
Kubeme-reieluu lümfadenektoomia vastunäidustused
Duquesne'i operatsioonil ei ole eripiiranguid. Operatsioon on kõige parem teha 2 nädalat pärast peenise operatsiooni. Selle aja jooksul paraneb haav veidi, lümfisõlmed, milles oli põletikuline protsess, kaovad.
Patsientidel, kellel on samaaegselt haaratud vaagna- ja kubeme lümfisõlmed, soovitatakse teha vaagna lümfadenektoomia.
Taastumine pärast kubeme-reieluu lümfadenektoomiat
Pärast operatsiooni peab patsient olema arsti järelevalve all. Operatsioonijärgse turse vältimiseks tuleb patsiendi jalad rippuda või jalg kergelt kõverdatud asendis. puusaliiges 3-5 päeva jooksul. Haava paranemise protsess pärast Duquesne'i operatsiooni on 2-3 kuud.
Operatsiooni tagajärjed võivad olla erinevad. Patsiendil võib kirurgilise sekkumise kohas tekkida lümfi kogunemine; verejooks koos hematoomi moodustumisega; lümfiteede mädanemine; vereringe protsessi rikkumine opereeritud piirkonnas; valu jäsemetes.
Duquesne'i operatsiooni absoluutsed näidustused - kubeme-reieluu piirkonna lümfisõlmede pahaloomuline kasvaja, suhtelised näidustused - ennetamine võimalik välimus metastaasid. Eduka operatsiooni korral on reieluu- ja vaagnapiirkonna lümfisõlmede vähk juhitav, seda saab üle kanda stabiilse remissiooni staadiumisse.
Lümfisõlmede vähk (lümfoom) kubemes
Üks kõige enam rasked haigused millest arstid veel palju ei tea, on vähk. Statistika järgi on peaaegu viis protsenti kõigist diagnoositud vähijuhtudest kubeme lümfisõlmede vähk.
Nagu teate, on lümfisüsteem loodud selleks, et kaitsta keha viiruste ja mis tahes kolmanda osapoole bakterite eest. Järelikult tabab haigus eelkõige organismi kaitsesüsteemi. Kubemevähk areneb kõige sagedamini lümfisõlmede piirkonnas. Mis on sellise meditsiinikursuse põhjus, pole siiani teada.
Lümfisõlmede vähi põhjused
Kasvaja arengu algus
Kui inimene isiklikult või koos oma lähedastega on sellise diagnoosiga kokku puutunud, tekib esimene küsimus: miks? Nagu ka teiste vähiliikide puhul, ühemõtteline vastus see küsimus ei. Arstid jagavad ainult kahte kubemepiirkonna kahjustuse etappi.
Esmane kahjustus võib olla üldise immuunsuse vähenemise, endokriinsete haiguste esinemise, viiruste sagedase kehakahjustuse, kokkupuute keemiliste elementidega tagajärg. To võimalikud põhjused hõlmab ka patsiendi vanust ja geneetilise eelsoodumuse olemasolu. Eelkõige ei välista arstid, et kubeme lümfisõlmede vähk võib olla pärilik.
Aktiivne ja ere kiirgus võib samuti provotseerida sellise haiguse arengut. Vähi sekundaarne levik on seotud muutunud rakkude järkjärgulise üleminekuga lümfisüsteemi veresoonte kaudu vaagnaelundite kahjustusest.
Haiguse sümptomid
Lümfisõlmede vähi õigeaegseks diagnoosimiseks peate kuulama oma keha. Kui teil on kahtlusi, peaksite sügavama diagnoosi saamiseks pöörduma spetsialistide poole.
Kubeme lümfisõlmede kahjustus
Kui lümfisõlmede vähk tekib, on sümptomid järgmised:
- suurenenud lümfisõlmed kubemes. Sondimise korral jälgitakse tihendit, samas valu ei pruugi tekkida. Erilist tähelepanu tuleks adresseerida üle 50-aastastele meestele, kellel selline haigus kõige sagedamini diagnoositakse. Mõnikord on lümfisõlmede turse seotud füsioloogilised põhjused ja see ei ole patoloogiline. Kuid pikenenud lümfadeniit peaks muidugi hoiatama;
- asümptomaatiline palavik koos samaaegse suurenenud higistamisega, eriti öösel;
- sügeluse või survetunde olemasolu kubemeõõnes;
- naha värvuse muutus kubeme lümfisõlmede piirkonnas.
Täiendavad haiguse esinemise tunnused, mis on arsti juurde minemise põhjuseks, on:
- kaalulangus ja isutus. Pealegi kaotab inimene väga kiiresti kaalu, tal on ebatervislik välimus;
- kroonilise kõhukinnisuse või muude seedesüsteemi häirete ilmnemine;
- hemoglobiini taseme järsk langus veres;
- viirusliku või bakteriaalse iseloomuga haiguste esinemissageduse suurenemine;
- üldine halb enesetunne, vähenenud jõudlus.
Neid sümptomeid nimetatakse ka beeta sümptomiteks. Kahjuks näitavad need märgid, et haigus on juba jõudnud viimastesse etappidesse. Kui analüüsite loendit, selgub, et need märgid võivad viidata muude haiguste esinemisele. See vähendab õigeaegse õige diagnoosi tõenäosust. Kui ilmnevad sümptomid, ei tohiks mingil juhul ise ravida, eriti tugineda traditsioonilisele meditsiinile.
Kubeme lümfisõlmede vähi peamised arenguetapid
Kubeme lümfisõlmede vähk viimases staadiumis
Nagu iga teine haigus, läbib kubemepiirkonna lümfisõlmede onkoloogiline kahjustus mitu etappi. Esitame need inimese seisundi halvenemise järjekorras. Esiteks mõjutab vähk ühte lümfisõlmede piirkonda.
Kõige sagedamini ei märka inimene selles etapis isegi muutusi oma tervislikus seisundis. Seetõttu peaksite tervise halvenemise korral oma arsti teavitama kõigist isegi väiksematest nüanssidest.
Arstid peavad haiguse teiseks staadiumiks olukorda, kus lümfisüsteemi koes toimub mutatsioon, mis on põhjustatud vähirakud.
Kolmandas etapis on juba kahjustatud kubeme sisemiste õõnsuste lümfisüsteemi elemendid. Haiguse arengu viimane etapp on seotud teiste siseorganite kahjustusega.
Ravi ja ennetamine
Kahjuks pole tõsiseid ennetusmeetmeid, kui avastatakse kõhuõõne lümfisõlmede vähk, veel loodud. Ainus, mida arstid soovitavad, on igal aastal läbida ennetavad uuringud, mis võimaldavad haiguse korral kiiremini ravi alustada. See suurendab soodsa tulemuse tõenäosust.
Kasvaja ravimiseks kasutavad arstid enamasti operatsiooni.
Patsiendil eemaldatakse mitte ainult kahjustatud, vaid ka piirkondlikud lümfisõlmed, mis aitab kaasa täiendavale kaitsele retsidiivide eest. Lisaks mööduvad patsiendid kubeme lümfisõlmede vähi korral kiiritusravi. Selle efekti tehnika on laialt tuntud: haigestunud rakkude eemaldamiseks rakendatakse kahjustatud piirkonda röntgenikiirgus. Samuti on võimalik määrata ioniseeriva kiirguse kuur. Seda valikut kasutatakse ainult toimingu ajal.
Keemiaravi on näidanud häid tulemusi vähiravis. See aitab vähendada vähirakkude kasvu ja takistada nende levikut teistesse organitesse. Samuti vähendab see metastaaside riski.
Paralleelselt, keha üldise nõrkuse tõttu, määravad arstid patsiendile erinevad ravimid mis tugevdavad immuunsust. Inimene, kellel on diagnoositud vähk, peaks oma vastupanuvõime suurendamiseks korralikult sööma. Loomulikult on selle kohutava haigusega edu võti õige suhtumine taastumisse. Sugulased ja sõbrad peaksid patsienti kindlasti toetama, mis koos meditsiinilise ja kirurgilise raviga võimaldab nii rasketest testidest kiiresti läbida.
Video: elage suurepäraselt! Kubeme lümfogranuloom
Kui kasulik oli artikkel teile?
Kui leiate vea, tõstke see lihtsalt esile ja vajutage tõstuklahvi + sisestusklahvi või klõpsake siin. Tänud!
Täname teid sõnumi eest. Parandame vea peagi
Lümfadenopaatia on sümptom, mis kaasneb paljudega mitmesugused haigused. Kui keha puutub kokku patoloogiliste ainete ja mikroorganismidega, võtavad kogu löögi lümfisõlmed. Muudel juhtudel võivad nad mängida negatiivset rolli. Näiteks kasvaja metastaasid arenevad peamiselt piirkondlikes lümfisõlmedes. Sageli, kui lümfisõlmedes avastatakse patoloogilisi protsesse, viiakse tõhusa konservatiivse ravi puudumise taustal läbi lümfisõlmede eemaldamine - lümfadenektoomia.
Mis on lümfadenektoomia
Lümfadenektoomia on kirurgiline sekkumine, mille eesmärgiks on patoloogiliselt muutunud lümfisõlme eemaldamine. Tänapäeval peetakse lümfisõlmede eemaldamist lihtsaks operatsiooniks. Mõnel juhul tehakse lümfadenektoomia kohaliku infiltratsioonianesteesia all. Operatsiooni olemus koosneb mitmest järjestikusest etapist:
- Patsiendi operatsioonieelne ettevalmistus – sisaldab kirurgi ja anestesioloogi läbivaatust. Näidustuste ja vastunäidustuste määramine, anesteesia meetodi valik, operatsioonivälja ettevalmistamine.
- Otsese operatsiooni läbiviimine. Kirurgilist välja töödeldakse antiseptilise lahusega. Seejärel tehakse kahjustatud lümfisõlme kohale naha ja pehmete kudede sisselõige. Sõlm lõigatakse välja tervete kudede piirides. Pärast seda pestakse haav antiseptilise lahusega ja õmmeldakse. Mõnel juhul paigaldatakse drenaaž.
- Postoperatiivne ja rehabilitatsiooniperiood. Selle peamine eesmärk on tüsistuste ennetamine ja taastumine normaalne toimimine organism.
Lümfadenektoomia võib olla iseseisev operatsioon või keerulisema kirurgilise sekkumise etapp. Kasvajate radikaalne kirurgiline ravi on võimatu ilma piirkondlike lümfisõlmede eemaldamiseta.
Näidustused lümfisõlmede eemaldamise operatsiooniks
Lümfisõlmed eemaldatakse diagnostilise ja meditsiinilistel eesmärkidel. Näidustused operatsiooniks on väga lai valik. Tavalistel juhtudel on see kaugelearenenud lümfadeniit. Sõlmes ja ümbritsevates kudedes tekkinud mädased protsessid nõuavad kirurgilist sekkumist. Sel juhul on operatsiooni eesmärk kõrvaldada tekkinud adenoflegmon, eemaldada sõlm ja tühjendada õõnsus.
Lümfadenektoomial on ka väga kõrge diagnostiline väärtus. Esiteks kasutatakse seda juhtudel, kui lümfadenopaatiat põhjustanud protsessi olemust ja põhjust pole muude meetoditega võimalik kindlaks teha. Teiseks saadetakse uuringutele ka muude operatsioonide käigus eemaldatavad sõlmed, et mitte jätta vahele võimalikku patoloogilist protsessi nende kudedes. Lümfisõlmede struktuuri lõikude proove uurivad histoloogid mikroskoobi all. Need annavad lõpliku järelduse põhjuse, looduse kohta patoloogiline protsess ja tema kraad.
Lümfadenektoomia on näidustatud järgmiste haiguste diagnoosimiseks ja raviks:
- Kõhuõõne, rinna- ja vaagnaelundite kasvajad.
- Spetsiifiline ja mittespetsiifiline lümfadeniit.
- Hematoloogilised haigused: sarkoom, leukeemia, lümfoom.
- HIV-nakkus.
- Tuberkuloos, süüfilis, sarkoidoos.
Arsti nõuanne. Kui teil on lümfisõlmed ilma objektiivse põhjuseta paistes, pidage kindlasti nõu oma arstiga.
Operatsiooni võimalikud tagajärjed ja tüsistused
Lümfödeem on tavaline tüsistus pärast lümfisõlmede eemaldamise operatsiooni (foto: www.flebosklinic.com)
Lümfadenektoomiaga, nagu kõigi kirurgiliste sekkumistega, kaasnevad teatud riskid. Neid võib seostada nii operatsiooni enda kui ka anesteesiaga. Allolevate sõlmede kustutamisel kohalik anesteesia kasutage infiltratsioonianesteesia jaoks anesteetikumi. Mõnikord esineb ravimiallergia juhtumeid ravimi ühe või teise komponendi suhtes. Kergete ilmingute korral on see palavik, valu, punetus ja lööve. Raskematel juhtudel võib reaktsioon areneda anafülaksiana. Patsient langeb järsult vererõhk ta kaotab teadvuse. Selle vältimiseks tuleb enne anesteesiat teha anesteetikumiga test.
Operatsiooni ajal võivad tekkida järgmised ohud:
- Kahju veresoon koos verejooksu arenguga. Reeglina see suurt ohtu ei kujuta, kuna veritsussoon hüübib või õmmeldakse kiiresti. Probleem võib tekkida inimestel, kellel on veritsushäire. Väikeste veresoonte kahjustusega naha ja pehmete kudede sisselõike ajal võib kaasneda verejooks, mida on raske peatada ilma erivahenditeta.
- Närvikahjustus operatsiooni ajal ei avaldu väliselt. Tagajärjed algavad kell operatsioonijärgne periood. Elundi või kehaosa innervatsiooni rikkumisel on iseloomulikud sümptomid. Näiteks kui ülemiste jäsemete närvid on kahjustatud, valutab patsiendi käsi. Nad ei kaota lihasjõudu, nad ei saa liigestes liigutusi teha täies amplituudis. Lisaks liikumishäiretele kannatab ka tundlikkus. Käsi muutub puudutamisel külmaks. Aja jooksul lihased atroofeeruvad. See muutub eriti märgatavaks kahe jäseme omavahelisel võrdlemisel.
Pärast operatsiooni on tüüpiline tüsistus lümfödeemi areng. See on pehmete kudede turse, mis on tingitud lümfivedeliku äravoolu rikkumisest. Lümfi väljavoolu puudumine jäsemest põhjustab selle suuruse märkimisväärset suurenemist.
Taastusperioodi tunnused pärast lümfadenektoomiat

Võimlemine on lümfadenektoomiajärgse taastusravi struktuuri oluline element (foto: www.infogorlo.ru)
Taastusravi periood on organismi normaalse funktsioneerimise taastamiseks eriti oluline. Sellel on mitu eesmärki:
- Postoperatiivsete tüsistuste ennetamine.
- Valu eemaldamine.
- Patsiendi psühholoogilise seisundi korrigeerimine.
- Naaske tavaellu.
Taastusravi meetodid on üsna mitmekesised. Pärast lümfisõlme eemaldamist on füsioteraapia harjutused ja võimlemine eriti olulised. Liigeste liikuvuse, lihasjõu taastamiseks kasutage spetsiaalseid harjutusi.
Füüsilist aktiivsust saab täiendada füsioteraapia meetoditega. Need tagavad erinevate füüsiliste tegurite: impulsside, voolude, magnetväljade terapeutilise toime inimkehale. Õigesti valitud füsioteraapia kombinatsioon aitab kaasa ka heale haavade paranemisele. Lümfadenektoomiajärgne massaaž on ette nähtud vereringe parandamiseks, lümfivedeliku äravoolu soodustamiseks ja lümfödeemi vältimiseks.
Erilist tähelepanu tuleks pöörata psühhoteraapiale. Igal haigusel pole mitte ainult füüsilisi ilminguid. See muudab ka inimese sisemist seisundit. Keha on ümber ehitatud ja kohandub uute eksistentsitingimustega. Seetõttu on väga oluline pöörata tähelepanu psühhokorrektsioonile.