Milline peaks olema terve inimese kardiogramm. Elektrokardiograafia (EKG): teooria alused, eemaldamine, analüüs, patoloogiate avastamine
Inglise A. Walleri poolt 19. sajandi 70. aastatel praktilistel eesmärkidel rakendatud südame elektrilist aktiivsust registreeriv aparaat teenib inimkonda ustavalt tänapäevani. Muidugi on see peaaegu 150 aasta jooksul läbi teinud arvukalt muudatusi ja täiendusi, kuid selle töö põhimõte, mis põhineb südamelihases levivate elektriliste impulsside andmed, jäi samaks.
Nüüd on peaaegu iga kiirabi meeskond varustatud kaasaskantava, kerge ja mobiilse elektrokardiograafiga, mis võimaldab teil kiiresti teha EKG, mitte kaotada väärtuslikke minuteid, diagnoosida ja viia patsient kiiresti haiglasse. Suure fokaalse müokardiinfarkti ja muude erakorralisi meetmeid vajavate haiguste puhul loevad minutid, nii et kiireloomuline elektrokardiogramm päästab iga päev rohkem kui ühe elu.
EKG dešifreerimine kardioloogiameeskonna arsti jaoks on tavaline asi ja kui see viitab ägeda kardiovaskulaarse patoloogia olemasolule, siis sireeni sisselülitamisel läheb meeskond kohe haiglasse, kus kiirabist mööda minnes. viib patsiendi blokki intensiivravi kiiret abi osutama. Diagnoos EKG abil on juba pandud ja aega pole kadunud.
Patsiendid tahavad teada...
Jah, patsiendid tahavad teada, mida tähendavad makist jäetud arusaamatud hambad lindile, seetõttu soovivad patsiendid enne arsti juurde minekut ise EKG dešifreerida. Kõik pole aga nii lihtne ja "keerulise" plaadi mõistmiseks peate teadma, mis on inimese "mootor".
Imetajate süda, kuhu kuulub ka inimene, koosneb neljast kambrist: kahest abifunktsioonidega atriast, millel on suhteliselt õhukesed seinad, ja kahest vatsakesest, mis kannavad põhikoormust. Südame vasak ja parem osa erinevad ka üksteisest. Vere andmine kopsuvereringesse on parema vatsakese jaoks vähem keeruline kui vasaku vatsakesega vere surumine süsteemsesse vereringesse. Seetõttu on vasak vatsake rohkem arenenud, kuid kannatab ka rohkem. Kuid olenemata erinevusest peaksid mõlemad südame osad töötama ühtlaselt ja harmooniliselt.

Süda on oma struktuurilt ja elektrilise aktiivsuse poolest heterogeenne, kuna kontraktiilsed elemendid (müokard) ja taandumatud elemendid (närvid, veresooned, ventiilid, rasvkude) erinevad erineval määral elektrilise reaktsiooni poolest.
Tavaliselt on patsiendid, eriti vanemad, mures: kas EKG-l on müokardiinfarkti märke, mis on täiesti arusaadav. Selleks peate aga rohkem tundma õppima südame ja kardiogrammi kohta. Ja me püüame seda võimalust pakkuda, rääkides lainetest, intervallidest ja juhtmetest ning loomulikult mõnest levinud südamehaigusest.
Südame võime
Esmakordselt õpime kooliõpikutest tundma südame spetsiifilisi funktsioone, seega kujutame ette, et südamel on:
- automatism, mis on tingitud impulsside spontaansest tekkest, mis seejärel põhjustab selle ergutamist;
- erutuvus või südame võime aktiveeruda põnevate impulsside mõjul;
- või südame "võimet" tagada impulsside juhtimine nende tekkekohast kontraktiilsetesse struktuuridesse;
- Kokkuleppelisus, see tähendab südamelihase võimet teostada kokkutõmbeid ja lõõgastuda impulsside kontrolli all;
- toonilisus, mille puhul diastoolis olev süda ei kaota oma kuju ja tagab pideva tsüklilise aktiivsuse.
Üldiselt on rahulikus olekus (staatiline polarisatsioon) südamelihas elektriliselt neutraalne ja biovoolud(elektrilised protsessid) selles tekivad põnevate impulsside mõjul.
Südame biovoolusid saab registreerida
Elektrilised protsessid südames on tingitud naatriumioonide (Na +) liikumisest, mis paiknevad algselt väljaspool müokardi rakku, selle sees ja kaaliumiioonide (K +) liikumisest, mis tormavad raku seest väljapoole. . See liikumine loob tingimused transmembraansete potentsiaalide muutusteks kogu südametsükli jooksul ja kordumiseks depolarisatsioonid(erutus, seejärel kokkutõmbumine) ja repolarisatsioonid(üleminek algsesse olekusse). Kõigil müokardi rakkudel on elektriline aktiivsus, kuid aeglane spontaanne depolarisatsioon on iseloomulik ainult juhtivussüsteemi rakkudele, mistõttu on nad võimelised automatiseerima.
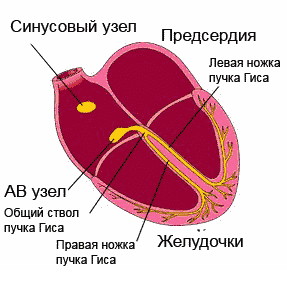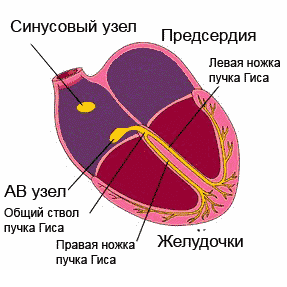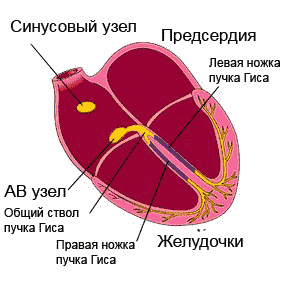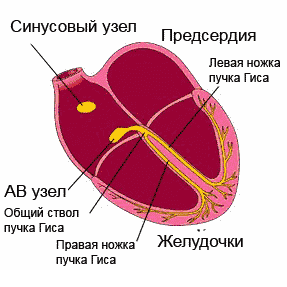 Ergastus levis läbi juhtiv süsteem, katab järjestikku südame osakondi. Alustades sinoatriaalsest (siinus)sõlmest (parema aatriumi seinast), millel on maksimaalne automatism, läbib impulss kodade lihaseid, atrioventrikulaarset sõlme, His kimbu koos jalgadega ja läheb vatsakestesse, erutades samal ajal juhtivussüsteemi osad juba enne omaenda automatismi avaldumist.
Ergastus levis läbi juhtiv süsteem, katab järjestikku südame osakondi. Alustades sinoatriaalsest (siinus)sõlmest (parema aatriumi seinast), millel on maksimaalne automatism, läbib impulss kodade lihaseid, atrioventrikulaarset sõlme, His kimbu koos jalgadega ja läheb vatsakestesse, erutades samal ajal juhtivussüsteemi osad juba enne omaenda automatismi avaldumist.
Ergastus, mis tekib müokardi välispinnal, jätab selle osa elektronegatiivseks nende piirkondade suhtes, mida erutus pole puudutanud. Kuid tänu sellele, et keha kudedel on elektrijuhtivus, projitseeritakse biovoolud keha pinnale ning neid saab registreerida ja salvestada liikuvale lindile kõvera - elektrokardiogrammi kujul. EKG koosneb hammastest, mida korratakse pärast iga südamelööki ja nende kaudu näidatakse neid rikkumisi, mis on inimese südames.
Kuidas EKG-d tehakse?
Sellele küsimusele oskavad ilmselt vastata paljud. Vajadusel ei ole ka EKG tegemine keeruline - elektrokardiograaf on igas kliinikus olemas. EKG tehnika? Vaid esmapilgul tundub, et ta on kõigile nii tuttav, kuid vahepeal teavad teda vaid elektrokardiogrammi tegemise eriväljaõppe saanud tervishoiutöötajad. Kuid vaevalt tasub meil detailidesse laskuda, sest keegi ei luba meil niikuinii sellist tööd ilma ettevalmistuseta teha.

Patsiendid peavad teadma, kuidas õigesti valmistuda: see tähendab, et enne protseduuri on soovitatav mitte üle süüa, mitte suitsetada, mitte tarbida alkohoolseid jooke ja narkootikume, mitte osaleda raskes füüsilises töös ja mitte juua kohvi, vastasel juhul võite EKG-d petta. Seda kindlasti antakse, kui mitte midagi muud.
Niisiis, täiesti rahulik patsient riietub vöökohani lahti, vabastab jalad ja heidab diivanile pikali ning õde määrib vajalikud kohad (juhtmed) spetsiaalse lahusega, paigaldab elektroodid, millest lähevad seadmesse erinevat värvi juhtmed. ja teha kardiogramm.
Arst siis dešifreerib selle, aga huvi korral võite proovida ise oma hambad ja vahed selgeks teha.
Hambad, juhtmed, vahed
Võib-olla ei paku see jaotis kõigile huvi, siis võib selle vahele jätta, kuid neile, kes proovivad oma EKG-d iseseisvalt välja mõelda, võib see olla kasulik.
EKG-s olevad hambad on näidatud ladina tähtedega: P, Q, R, S, T, U, kus igaüks neist peegeldab südame erinevate osade seisundit:
- P - kodade depolarisatsioon;
- QRS kompleks - vatsakeste depolarisatsioon;
- T - vatsakeste repolarisatsioon;
- Väike U-laine võib viidata distaalse ventrikulaarse juhtivuse süsteemi repolarisatsioonile.

EKG salvestamiseks kasutatakse reeglina 12 juhet:
- 3 standard - I, II, III;
- 3 tugevdatud unipolaarset jäseme juhet (vastavalt Goldbergerile);
- 6 tugevdatud unipolaarset rindkere (Wilsoni järgi).
Mõnel juhul (arütmiad, südame ebanormaalne asukoht) on vaja kasutada täiendavaid unipolaarseid rindkere ja bipolaarseid juhtmeid ning vastavalt Nebule (D, A, I).

EKG tulemuste dešifreerimisel mõõdetakse selle komponentide vaheliste intervallide kestust. See arvutus on vajalik rütmi sageduse hindamiseks, kus erinevates juhtmetes olevate hammaste kuju ja suurus näitavad rütmi olemust, südames toimuvaid elektrilisi nähtusi ja (teatud määral) elektrilist aktiivsust. müokardi üksikute lõikude, see tähendab, et elektrokardiogramm näitab, kuidas meie süda sellel või muul perioodil töötab.
Video: õppetund EKG lainete, segmentide ja intervallide kohta
EKG analüüs
EKG rangem tõlgendamine viiakse läbi hammaste pindala analüüsimise ja arvutamise teel spetsiaalsete juhtmete abil (vektoriteooria), kuid praktikas saavad nad üldiselt hakkama sellise indikaatoriga nagu elektrilise telje suund, mis on QRS-i koguvektor. Selge on see, et iga rindkere on omal moel paigutatud ja südamel pole nii ranget asukohta, ka vatsakeste kaalusuhe ja juhtivus nende sees on kõigil erinev, seetõttu on dekodeerimisel horisontaalne või vertikaalne suund. on näidatud.
Arstid analüüsivad EKG-d järjestikuses järjekorras, määrates kindlaks normi ja rikkumised:
- Hinnake südame löögisagedust ja mõõtke pulssi (tavalise EKG-ga - siinusrütm, südame löögisagedus - 60 kuni 80 lööki minutis);
- Intervallid arvutatakse (QT, norm on 390-450 ms), iseloomustades kontraktsioonifaasi (süstooli) kestust spetsiaalse valemi abil (sagedamini kasutan Bazetti valemit). Kui see intervall pikeneb, on arstil õigus kahtlustada,. Ja hüperkaltseemia, vastupidi, viib QT-intervalli lühenemiseni. Intervallidest peegelduv impulsi juhtivus arvutatakse arvutiprogrammi abil, mis suurendab oluliselt tulemuste usaldusväärsust;
- nad hakkavad lugema isoliinist piki hammaste kõrgust (tavaliselt on R alati kõrgem kui S) ja kui S ületab R ja telg kaldub paremale, siis mõtlevad nad parema vatsakese rikkumistele, kui vastupidi - vasakule ja samal ajal on S kõrgus suurem kui R II ja III juhtmetes - kahtlustatakse vasaku vatsakese hüpertroofiat;
- Uuritakse QRS-kompleksi, mis moodustub elektriliste impulsside juhtimisel vatsakese lihasesse ja määrab viimase aktiivsuse (norm on patoloogilise Q-laine puudumine, kompleksi laius ei ületa 120 ms) . Kui see intervall on nihutatud, räägivad nad Tema kimbu jalgade blokaadist (täielikest ja osalistest) või juhtivuse häiretest. Ja mitte täielik blokaad Hisi parempoolse kimbu haru on parema vatsakese hüpertroofia elektrokardiograafiline kriteerium ja His kimbu vasaku kimbu mittetäielik blokaad võib viidata vasaku hüpertroofiale;
- Kirjeldatakse ST-segmente, mis kajastavad südamelihase algseisundi taastumisperioodi pärast selle täielikku depolarisatsiooni (tavaliselt paikneb isoliinil) ja T-lainet, mis iseloomustab mõlema vatsakese repolarisatsiooni protsessi, mis on suunatud ülespoole. , on asümmeetriline, selle amplituud on lainepikkusest allpool, see on pikem kui QRS kompleks.
Dekodeerimist teostab ainult arst, kuid mõned kiirabi parameedikud tunnevad suurepäraselt ära levinud patoloogia, mis on hädaolukorras väga oluline. Kuid kõigepealt peate ikkagi teadma EKG normi.

Nii näeb välja terve inimese kardiogramm, kelle süda töötab rütmiliselt ja õigesti, kuid mitte kõik ei tea, mida see rekord tähendab, mis võib muutuda erinevates füsioloogilistes tingimustes, näiteks raseduse ajal. Rasedatel naistel on süda rinnus erinevas asendis, mistõttu elektritelg nihkub. Lisaks lisandub olenevalt perioodist koormus südamele. EKG raseduse ajal kajastab neid muutusi.
Kardiogrammi näitajad on suurepärased ka lastel, nad "kasvavad" koos beebiga, seetõttu muutuvad need vastavalt vanusele, alles 12 aasta pärast hakkab lapse elektrokardiogramm lähenema täiskasvanu EKG-le.
Halvim diagnoos: südameatakk

Kõige tõsisem diagnoos EKG-s on muidugi see, mille äratundmisse kardiogramm kuulub peamist rolli, on ju tema (esimene!) see, kes leiab üles nekroosi tsoonid, määrab kahjustuse lokaliseerimise ja sügavuse ning suudab eristada ägedat infarkti mineviku armidest.
Müokardiinfarkti klassikalised märgid EKG-l on sügava Q-laine (OS) registreerimine, segmendi tõusST, mis deformeerib R-d, silub seda ja sellele järgneb negatiivse teravaotsalise võrdhaarse T-laine ilmumine. Selline ST segmendi tõus meenutab visuaalselt kassi selga ("kass"). Siiski eristatakse müokardiinfarkti Q-lainega ja ilma.

Video: südameataki märgid EKG-l
Kui südamega on midagi valesti
Sageli leiate EKG järeldustest väljendi: "". Reeglina on selline kardiogramm inimestel, kelle süda on pikka aega kandnud lisakoormust, näiteks ülekaalulisusega. On selge, et vasak vatsake sellistes olukordades ei ole lihtne. Siis kaldub elektritelg vasakule ja S muutub suuremaks kui R.

südame vasaku (vasaku) ja parema (parema) vatsakese hüpertroofia EKG-l
Video: südame hüpertroofia EKG-l
Teie küsimusele vastab üks esinejatest.
Selle jaotise küsimustele vastavad praegu: Sazykina Oksana Jurievna, kardioloog, terapeut
Võite tänada spetsialisti abi eest või toetada VesselInfo projekti meelevaldselt.
EKG tõlgendamise küsimustes märkige kindlasti ära patsiendi sugu, vanus, kliinilised andmed, diagnoosid ja kaebused.
Kiire lehel navigeerimine
Peaaegu iga elektrokardiogrammi läbinud inimene tunneb huvi erinevate hammaste tähenduse ja diagnostiku poolt kirjutatud terminite vastu. Kuigi EKG-st saab täieliku tõlgenduse anda ainult kardioloog, saab igaüks hõlpsasti aru, kas tal on hea südame kardiogramm või esineb kõrvalekaldeid.
EKG näidustused
Mitteinvasiivne uuring - elektrokardiogramm - viiakse läbi järgmistel juhtudel:
- Patsiendi kaebused kõrge vererõhu, rinnakutaguse valu ja muude südamepatoloogiale viitavate sümptomite kohta;
- Varem diagnoositud südame-veresoonkonna haigusega patsiendi heaolu halvenemine;
- Kõrvalekalded sisse laboratoorsed uuringud veri - kõrge kolesteroolitase, protrombiin;
- Operatsiooni ettevalmistamise kompleksis;
- Endokriinse patoloogia avastamine, närvisüsteemi haigused;
- Pärast raskeid infektsioone kõrge riskiga südame tüsistused;
- Profülaktilistel eesmärkidel rasedatele;
- Juhtide, pilootide jne terviseseisundi uurimine.
EKG dekodeerimine - numbrid ja ladina tähed
Südame kardiogrammi täiemahuline tõlgendamine hõlmab südame löögisageduse, juhtivussüsteemi töö ja müokardi seisundi hindamist. Selleks kasutatakse järgmisi juhtmeid (elektroodid paigaldatakse rinnale ja jäsemetele kindlas järjekorras):
- Standard: I - vasak / parem ranne kätel, II - parem randme ja pahkluu piirkond vasakul jalal, III - vasak pahkluu ja ranne.
- Tugevdatud: aVR - parem ranne ja kombineeritud vasak üla-/alajäsemed, aVL - vasak ranne ja kombineeritud vasak pahkluu ja parem randmeosa, aVF - vasaku hüppeliigese tsoon ja mõlema randme kombineeritud potentsiaal.
- Rindkere (potentsiaali erinevus paikneb rinnaelektroodil iminapaga ja kõigi jäsemete kombineeritud potentsiaalid): V1 - elektrood IV roietevahelises ruumis piki rinnaku paremat piiri, V2 - IV roietevahelises ruumis rinnaku vasakul. rinnaku, V3 - IV roide peal piki vasakut parasternaalset joont, V4 - V roietevahe piki vasakpoolset keskklavikulaarset joont, V5 - V roietevaheline ruum piki eesmist aksillaarjoont vasakul, V6 - V roietevaheline ruum piki keskmist aksillaarne joon vasakul.
Täiendavad rinnalihased – paiknevad sümmeetriliselt vasaku rinnalihase suhtes täiendava V7-9-ga.
Üks südametsükkel EKG-l on kujutatud PQRST-graafikuga, mis registreerib südame elektriimpulsid:
- P laine - kuvab kodade ergastuse;
- QRS-kompleks: Q-laine - vatsakeste depolarisatsiooni (ergastuse) algfaas, R-laine - vatsakeste ergastuse tegelik protsess, S-laine - depolarisatsiooniprotsessi lõpp;
- laine T - iseloomustab elektriliste impulsside väljasuremist vatsakestes;
- ST segment - kirjeldab müokardi algseisundi täielikku taastumist.
EKG indikaatorite dekodeerimisel on oluline hammaste kõrgus ja asukoht isoliini suhtes, samuti nendevaheliste intervallide laius.
Mõnikord registreeritakse T-laine taga U-impulss, mis näitab verega kaasa kantud elektrilaengu parameetreid.
EKG näitajate tõlgendamine - täiskasvanute norm

Elektrokardiogrammil mõõdetakse hammaste laiust (horisontaalset kaugust) - lõdvestusperioodi kestust - sekundites, kõrgust I-III juhtmetes - elektriimpulsi amplituudi - mm. Tavaline täiskasvanu kardiogramm näeb välja selline:
- Südame löögisagedus on normaalne pulss vahemikus 60-100/min. Mõõdetakse kaugus külgnevate R-lainete tippudest.
- EOS - südame elektriline telg on elektrijõu vektori kogunurga suund. Tavaline indikaator on 40-70º. Kõrvalekalded näitavad südame pöörlemist ümber oma telje.
- P laine - positiivne (suunatud ülespoole), negatiivne ainult pliis aVR. Laius (ergastuse kestus) - 0,7 - 0,11 s, vertikaalne suurus - 0,5 - 2,0 mm.
- Intervall PQ - horisontaalne kaugus 0,12 - 0,20 s.
- Q-laine on negatiivne (isoliini all). Kestus on 0,03 s, kõrguse negatiivne väärtus on 0,36–0,61 mm (võrdne ¼ R-laine vertikaalmõõtmest).
- R-laine on positiivne. Selle kõrgus on oluline - 5,5 -11,5 mm.
- Hammas S - negatiivne kõrgus 1,5-1,7 mm.
- QRS kompleks - horisontaalne kaugus 0,6 - 0,12 s, summaarne amplituud 0 - 3 mm.
- T-laine on asümmeetriline. Positiivne kõrgus 1,2 - 3,0 mm (võrdne 1/8 - 2/3 R-lainega, negatiivne aVR-juhtmes), kestus 0,12 - 0,18 s (rohkem kui QRS-kompleksi kestus).
- ST segment - kulgeb isoliini tasemel, pikkus 0,5 -1,0 s.
- U laine - kõrguse indikaator 2,5 mm, kestus 0,25 s.
Täiskasvanute EKG dekodeerimise lühendatud tulemused ja tabelis toodud norm:
Uuringu tavapärasel läbiviimisel (salvestuskiirus - 50 mm / s) tehakse täiskasvanute EKG dekodeerimine järgmiste arvutuste kohaselt: 1 mm paberil intervallide kestuse arvutamisel vastab 0,02 sekundile.
Positiivne P-laine (standardjuhtmed), millele järgneb normaalne QRS-kompleks, näitab normaalset siinusrütmi.
EKG norm lastel, dekodeerimine
Laste kardiogrammi parameetrid erinevad mõnevõrra täiskasvanute omadest ja sõltuvad vanusest. Dekrüpteerimine Südame EKG lastel on norm:
- Südame löögisagedus: vastsündinud - 140 - 160, 1 aasta pärast - 120 - 125, 3 aastat - 105 -110, 10 aastat - 80 - 85, 12 aasta pärast - 70 - 75 minutis;
- EOS - vastab täiskasvanute näitajatele;
- siinusrütm;
- hammas P - ei ületa 0,1 mm kõrgust;
- QRS-kompleksi pikkus (diagnoosimisel sageli mitte eriti informatiivne) - 0,6 - 0,1 s;
- PQ intervall - väiksem või võrdne 0,2 s;
- Q-laine - mittepüsivad parameetrid, negatiivsed väärtused pliis III on vastuvõetavad;
- P laine - alati isoliini kohal (positiivne), kõrgus ühes juhtmes võib kõikuda;
- laine S - mittekonstantse väärtuse negatiivsed näitajad;
- QT - mitte rohkem kui 0,4 s;
- QRS-i ja T-laine kestus on võrdsed, need on 0,35 - 0,40.

Näide arütmiaga EKG-st
Kardiogrammi kõrvalekallete kohaselt ei saa kvalifitseeritud kardioloog mitte ainult diagnoosida südamehaiguse olemust, vaid ka fikseerida patoloogilise fookuse asukoha.
Arütmiad
Eristage järgmisi südame rütmihäireid:
- Siinusarütmia - RR intervallide pikkus kõigub kuni 10% erinevusega. Seda ei peeta laste ja noorte patoloogiaks.
- Siinusbradükardia on kontraktsioonide sageduse patoloogiline vähenemine 60-ni minutis või vähem. P-laine on normaalne, PQ alates 12 s.
- Tahhükardia - südame löögisagedus 100-180 minutis. Noorukitel - kuni 200 minutis. Rütm on õige. Siinustahhükardiaga on P-laine normist veidi kõrgem, ventrikulaarse tahhükardiaga - QRS - pikkuse indikaator üle 0,12 s.
- Ekstrasüstolid - erakordsed südame kokkutõmbed. Üksikuid tavalisi EKG-d (igapäevasel Holteril - mitte rohkem kui 200 korda päevas) peetakse toimivaks ja need ei vaja ravi.
- Paroksüsmaalne tahhükardia on paroksüsmaalne (mitu minutit või päeva) südamelöökide sageduse tõus kuni 150-220 minutis. On iseloomulik (ainult rünnaku ajal), et P-laine sulandub QRS-iga. Kaugus R-lainest P kõrguseni järgmisest kokkutõmbumisest on alla 0,09 s.
- Kodade virvendus - ebaregulaarne kodade kontraktsioon sagedusega 350-700 minutis ja vatsakesed - 100-180 minutis. P-lainet pole, peen-jämedad võnked kogu isoliini ulatuses.
- Kodade laperdus - kuni 250-350 kodade kontraktsiooni minutis ja regulaarsed vähenenud ventrikulaarsed kontraktsioonid. Rütm võib olla õige, EKG-l on saehambalised kodade lained, eriti väljendunud standardjuhtmetes II - III ja rindkeres V1.
EOS-i asukoha kõrvalekalle
Kogu EOS-vektori muutus paremale (üle 90º), kõrgem S-laine kõrgus võrreldes R-lainega viitavad parema vatsakese patoloogiale ja His-kimbu blokaadile.
Kui EOS on nihkunud vasakule (30-90º) ja diagnoositakse S- ja R-hammaste kõrguse patoloogiline suhe, tekib vasaku vatsakese hüpertroofia, jala blokaad n. His. EOS-i kõrvalekalle viitab südameinfarktile, kopsutursele, KOK-ile, kuid seda juhtub ka normis.
Juhtimissüsteemi häired
Kõige sagedamini registreeritakse järgmised patoloogiad:
- 1 kraadine atrioventrikulaarne (AV-) blokaad – PQ kaugus üle 0,20 s. Iga R järel järgneb loomulikult QRS;
- Atrioventrikulaarne blokaad 2 spl. - EKG ajal järk-järgult pikenev PQ tõrjub mõnikord QRS-kompleksi (Mobitz 1 kõrvalekalle) või registreeritakse QRS-i täielik prolaps võrdse pikkusega PQ taustal (Mobitz 2);
- AV sõlme täielik blokaad – kodade HR on kõrgem kui vatsakeste FR. PP ja RR on samad, PQ on erineva pikkusega.
Valitud südamehaigused
EKG dekodeerimise tulemused võivad anda teavet mitte ainult esinenud südamehaiguse, vaid ka teiste elundite patoloogiate kohta:
- Kardiomüopaatia - kodade hüpertroofia (tavaliselt vasakul), madala amplituudiga hambad, p.Gis osaline blokaad, kodade virvendus või ekstrasüstolid.
- Mitraalstenoos - vasak aatrium ja parem vatsake on laienenud, EOS lükatakse tagasi paremale, sageli kodade virvendus.
- Mitraalklapi prolaps - lamenenud/negatiivne T-laine, mõningane QT-intervalli pikenemine, depressiivne ST-segment. Võimalikud on mitmesugused rütmihäired.
- Kopsude krooniline obstruktsioon - EOS normist paremal, madala amplituudiga hambad, AV blokaad.
- Kesknärvisüsteemi kahjustus (sh subarahnoidaalne hemorraagia) - patoloogiline Q, lai ja kõrge amplituudiga (negatiivne või positiivne) T-laine, väljendunud U, rütmihäire pikk QT kestus.
- Hüpotüreoidism - pikk PQ, madal QRS, lame T-laine, bradükardia.
Üsna sageli tehakse müokardiinfarkti diagnoosimiseks EKG. Samal ajal vastab iga selle etapp kardiogrammi iseloomulikele muutustele:
- isheemiline staadium - terava tipuga tipptasemel T fikseeritakse 30 minutit enne südamelihase nekroosi algust;
- kahjustuse staadium (muutused registreeritakse esimestel tundidel kuni 3 päevani) - ST isoliini kohal oleva kupli kujul ühineb T-lainega, madala Q ja kõrge R-ga;
- äge staadium (nädalad 1-3) - südame halvim kardiogramm südameataki ajal - kuplikujulise ST säilimine ja T-laine üleminek negatiivsetele väärtustele, R kõrguse langus, patoloogiline Q;
- alaäge staadium (kuni 3 kuud) - ST võrdlemine isoliiniga, patoloogilise Q ja T säilimine;
- armistumise staadium (mitu aastat) - patoloogiline Q, negatiivne R, tasandatud T-laine normaliseerub järk-järgult.
Ärge andke häirekella, kui leiate EKG-s patoloogilised muutused. Tuleb meeles pidada, et tervetel inimestel esineb mõningaid kõrvalekaldeid normist.
Kui elektrokardiogramm tuvastas patoloogilised protsessid südames, määratakse teile kindlasti kvalifitseeritud kardioloogi konsultatsioon.
Elektrokardiogramm on esimene südameseisundi näitaja. See peegeldab kõiki inimese südame-veresoonkonna probleeme, võimaldab tuvastada vaevusi varajases staadiumis, et võtta vajalikku ravi. Kuid õigeks diagnoosimiseks tuleb kardiogrammi õigesti tõlgendada.
Mis on kardiogramm
EKG dešifreerimiseks on vaja selget arusaamist selle testi sisust. Elektrokardiogramm kuvab skemaatiliselt südamelihase elektrilist aktiivsust paberil või elektroonilisel kandjal. See on salvestatud spetsiaalsele kalibreeritud paberile. Ruudu horisontaaltelje (väikseim jaotus) pikkus on 1 mm, ajaliselt on see vastavalt 0,04 sekundit, suured 5 mm plokid võrdub 0,2 sekundiga. Mustad märgid ülaosas tähistavad kolmesekundilisi intervalle. Kahest plokist koosnev vertikaaljoon on võrdne ühe millivoldiga - see on elektripinge ühik, tuhandik volti. Et mõista, mis on kaalul, tasub vaadata EKG ärakirja fotot.
Kardiogramm kuvab 12 juhtmestikku: esimene pool pärineb jäsemetest ja teine rind. Need sõltuvad elektroodide asukohast inimkehal, mistõttu on väga oluline neid õigesti paigutada. Need juhtmed peegeldavad müokardi erinevate osade aktiivsust. Elektroodid kehal on paigutatud vastavalt.
Impulsi levik läbi südame kardiogrammil kuvatakse intervallide, segmentide ja hammastega. Viimased on tähistatud ladina tähtedega: P, Q, R, S, T, U. R-laine on alati negatiivne, see kuvab müokardi indikaatoreid, Q ja S on positiivsed, need näitavad impulsi levimist piki interventrikulaarset. vahesein. Mis puutub T- ja U-lainete tõlgendamisse, siis kõik sõltub nende kujust, amplituudist ja märgist. Esimene peegeldab müokardi repolarisatsiooni ja teise väärtus diagnoosimisel ei mängi erilist rolli. Tavaline dekrüpteerimine EKG näeb ette, et kõik näitajad tuleb arvutada sajandiksekundi täpsusega, muidu võidakse neid valesti tõlgendada.
Milliseid näitajaid peetakse optimaalseks
EKG tõhusaks dešifreerimiseks peate uurima normi näitajaid. Kõigepealt peaksite tähelepanu pöörama südame löögisagedusele. Tavaliselt peaks see olema siinus. See tähendab, et P-lainetel peaks olema konstantne kuju, P-P ja R-R indikaatorite vaheline kaugus peaks olema sama ning kontraktsioonide arv peaks olema 60-80 minutis.
Südame elektriline telg on vatsakeste ergastusvektori kuva impulsist, seda peetakse spetsiaalsete meditsiiniliste tabelite järgi, seega võib EKG dešifreerimine algajatele tunduda väga keeruline. EOS-i kõrvalekalded määratakse alfanurga järgi. Kui telg on normaalasendis, on nurga väärtus 50-70 kraadi. Tasub olla tähelepanelik: R-laine peaks olema kõrgem kui S. Hammaste intervallid näitavad, kuidas elektriimpulss südame sektsioonide vahel läbib. Igal neist on normi spetsiifilised näitajad.
- Q-R-S lainerühma laius tavatingimustes on 60-100 ms.
- Q-T lainerühm näitab vatsakeste kontraktsiooni kestust. Norm on 390-450 ms.
- Q-laine optimaalne pikkus on 0,04 s ja sügavus ei ületa 3 mm.
- S-hamba kõrgus ei tohi ületada 20 mm.
- T-laine norm on see, et I ja II juhtmetes peaks see tõusma ja pliis aVR peaks sellel olema negatiivne indikaator.
Ebanormaalsuse ja haiguste tuvastamine
Kui tegelete normi näitajatega, saab EKG dešifreerimisel tuvastada mis tahes patoloogia iseseisvalt. Alustame pulsisagedusest. Kui elektriline erutus ei alga siinussõlmest, on see arütmia näitaja. Sõltuvalt südameharust, kus depolarisatsioon algab, diagnoositakse tahhükardia (rütmi kiirenemine) või bradükardia (aeglustus). Teine oluline kõrvalekallete näitaja on ebanormaalsed hambad ja intervallid.
- Q- ja T-lainete vahelise intervalli pikenemine näitab müokardiiti, reumat, skleroosi või koronaarhaigust. Kui Q väärtused ei vasta normile, näitab see müokardi patoloogiaid.
- Kui R-lainet ei kuvata kõigis juhtmetes, näitab see, et ventrikulaarne hüpertroofia on võimalik.
- Kõrvalekalded ST segmendis viitavad müokardi isheemiale.
- T-laine, mis on väljaspool vahemikku, võib viidata hüpokaleemiale või hüperkaleemiale.
- P-laine laienemine, eriti kaks korda, näitab atrioventrikulaarset blokaadi.
- ST-segmendi järsk tõus tähendab, et patsiendil on ägeda südameataki või perikardiidi oht ning selle laskumine viitab müokardiisheemiale või sellele, et inimene võtab südameglükosiide.
See või see südame elektrilise telje asend võib viidata erinevatele haigustele. Kui EOS on horisontaalne või kallutatud vasakule, võime rääkida patsiendi hüpertensioonist. Kui telg kaldub paremale, on võimalik, et inimesel on krooniline kopsuhaigus. Arst peaks muretsema, kui lühikese aja jooksul muudab elektritelg ootamatult asendit. EOS-i eripära on see, et selle näitajad võivad sõltuda erinevaid tegureid. Näiteks vertikaalset asendit leidub sageli kõhnadel ja horisontaalset täisväärtuslikel inimestel.
Kardiogramm võib näidata mitmeid haigusi. Kuid ärge kiirustage ennast diagnoosima. Algajatele on EKG-d väga raske tõlgendada, kuna kõiki näitajaid ei saa iseseisvalt arvutada. Parem on pöörduda spetsialisti poole, kes tõlgendab kardiogrammi õigesti ja suudab täpset diagnoosi panna.
medso-sud.ru
Põhireeglid
Patsiendi läbivaatuse tulemuste uurimisel Arstid pööravad tähelepanu sellistele EKG komponentidele nagu:
- hambad;
- intervallid;
- Segmendid.
EKG lindi iga rea jaoks on ranged normaalsed parameetrid, vähimgi kõrvalekalle, millest võib viidata rikkumistele südame töös.
EKG analüüs
Kogu EKG liinide komplekti uuritakse ja mõõdetakse matemaatiliselt, mille järel saab arst määrata mõned südamelihase ja selle juhtivussüsteemi töö parameetrid: pulss, pulss, südamestimulaator, juhtivus, südame elektriline telg.
Praeguseks on kõiki neid näitajaid uuritud ülitäpse elektrokardiograafiga.
Südame siinusrütm
See on parameeter, mis peegeldab siinussõlme mõjul tekkivate südame kontraktsioonide rütmi (normaalne). See näitab südame kõigi osade töö sidusust, südamelihase pinge- ja lõdvestumisprotsesside järjestust.
Rütm on väga lihtne tuvastada kõrgeimate R-lainete järgi: kui nende vaheline kaugus on kogu salvestuse vältel sama või ei erine rohkem kui 10%, siis patsiendil ei esine arütmiat.
südamerütm
Löökide arvu minutis saab määrata mitte ainult pulsi lugedes, vaid ka EKG abil. Selleks peate teadma EKG registreerimise kiirust (tavaliselt 25, 50 või 100 mm / s), samuti kõrgeimate hammaste kaugust (ühest tipust teise).
Korrutades salvestusaja ühe mm võrra segmendi R-R pikkus saate oma südame löögisagedust. Tavaliselt on selle jõudlus vahemikus 60 kuni 80 lööki minutis.

Ergutuse allikas
Südame autonoomne närvisüsteem on konstrueeritud nii, et kokkutõmbumisprotsess sõltub närvirakkude kuhjumisest ühes südame tsoonis. Tavaliselt on see siinusõlm, mille impulsid lahknevad kogu südame närvisüsteemis.
Mõnel juhul võivad teised sõlmed (kodade, ventrikulaarne, atrioventrikulaarne) võtta südamestimulaatori rolli. Seda saab kindlaks teha uurides P-laine on silmapaistmatu, paiknedes vahetult isoliini kohal.
Juhtivus
See on kriteerium, mis näitab impulsi ülekande protsessi. Tavaliselt edastatakse impulsid järjestikku ühelt südamestimulaatorilt teisele, järjekorda muutmata.
Elektriline telg
Indikaator, mis põhineb vatsakeste ergastusprotsessil. Matemaatiline Q, R, S lainete analüüs juhtmetes I ja III võimaldab arvutada nende ergastuse teatud tulemusvektori. See on vajalik Tema kimbu okste toimimise kindlakstegemiseks.
Saadud südame telje kaldenurka hinnatakse väärtusega: 50-70° normaalne, 70-90° kõrvalekalle paremale, 50-0° kõrvalekalle vasakule.
Hambad, segmendid ja intervallid
Hambad - isoliini kohal asuvad EKG lõigud, nende tähendus on järgmine:
- P- peegeldab kodade kokkutõmbumise ja lõõgastumise protsesse.
- Q, S- peegeldavad interventrikulaarse vaheseina ergastusprotsesse.
- R- vatsakeste ergastusprotsess.
- T- vatsakeste lõõgastumise protsess.
Intervallid on EKG lõigud, mis asuvad isoliinil.
- PQ- peegeldab impulsi levimisaega kodadest vatsakestesse.
Segmendid - EKG lõigud, sealhulgas intervall ja laine.
- QRST- vatsakeste kokkutõmbumise kestus.
- ST- vatsakeste täieliku erutuse aeg.
- TP on südame elektrilise diastoli aeg.

Norm meestel ja naistel
Südame EKG dekodeerimine ja täiskasvanute näitajate normid on esitatud selles tabelis:

Terve lapsepõlve tulemused
Laste EKG mõõtmiste tulemuste ja nende normide dešifreerimine selles tabelis:

Ohtlikud diagnoosid
Milline ohtlikud seisundid saab määrata dekodeerimise ajal EKG näitude järgi?
Ekstrasüstool
See nähtus mida iseloomustab ebaregulaarne südametegevus. Inimene tunneb kontraktsioonide sageduse ajutist tõusu, millele järgneb paus. Seda seostatakse teiste südamestimulaatorite aktiveerumisega, mis saadab koos siinussõlmega täiendava impulsspuhangu, mis viib erakordse kontraktsioonini.
Arütmia
Iseloomustatud siinusrütmi sageduse muutus kui impulsid saabuvad erinevatel sagedustel. Vaid 30% nendest rütmihäiretest vajavad ravi, sest võib põhjustada tõsisemaid haigusi.
Muudel juhtudel võib see olla kehalise aktiivsuse ilming, hormonaalse taseme muutus, palaviku tagajärg ja see ei ohusta tervist.

Bradükardia
Tekib siis, kui siinusõlm on nõrgenenud, ei suuda genereerida õige sagedusega impulsse, mille tagajärjel aeglustub ka pulss, kuni 30-45 lööki minutis.
Tahhükardia
Vastupidine nähtus, mida iseloomustab südame löögisageduse tõus üle 90 löögi minutis. Mõnel juhul tekib ajutine tahhükardia tugeva füüsilise koormuse ja emotsionaalse stressi mõjul, samuti palavikuga seotud haiguste ajal.

Juhtivuse häire
Lisaks siinussõlmele on ka teisi teise ja kolmanda järgu südamestimulaatoreid. Tavaliselt juhivad nad impulsse esimese järgu südamestimulaatorist. Kuid kui nende funktsioonid nõrgenevad, võib inimene tunda nõrkus, pearinglus põhjustatud südame depressioonist.
Võimalik ka alla lasta vererõhk, sest vatsakesed tõmbuvad kokku harvemini või arütmiliselt.
Miks võivad jõudluses olla erinevused?
Mõnel juhul ilmnevad EKG uuesti analüüsimisel kõrvalekalded varem saadud tulemustest. Millega seda ühendada saab?
- erinev kellaaeg. Tavaliselt soovitatakse EKG-d teha hommikul või pärastlõunal, kui keha pole veel jõudnud stressitegurite mõjule.
- Koormused. On väga oluline, et patsient oleks EKG salvestamise ajal rahulik. Hormoonide vabanemine võib suurendada südame löögisagedust ja moonutada jõudlust. Lisaks ei ole enne uuringut soovitatav ka rasket füüsilist tööd teha.
- sööki. Seedeprotsessid mõjutavad vereringet ning alkohol, tubakas ja kofeiin võivad mõjutada südame löögisagedust ja survet.
- elektroodid. Vale kattumine või juhuslik käiguvahetus võib jõudlust tõsiselt muuta. Seetõttu on oluline mitte liigutada salvestuse ajal ega rasvatustada nahka elektroodide paigaldamise piirkonnas (kreemide ja muude nahatoodete kasutamine enne uuringut on äärmiselt ebasoovitav).
- Taust. Mõnikord võivad teised seadmed elektrokardiograafi tööd häirida.
Täiendavad uurimismeetodid
Päitsed
meetod südame töö pikaajaline uurimine, mille teeb võimalikuks kaasaskantav kompaktne magnetofon, mis suudab salvestada tulemusi magnetlindile. Meetod on eriti hea siis, kui on vaja uurida korduvaid patoloogiaid, nende sagedust ja esinemisaega.

Jooksurada
Erinevalt tavapärasest puhkeolekus registreeritud EKG-st põhineb see meetod tulemuste analüüsil pärast treeningut. Seda kasutatakse kõige sagedamini riskide hindamiseks. võimalikud patoloogiad ei tuvastata standardse EKG-ga, samuti kui määratakse südameinfarktiga patsientidele taastusravi.
Fonokardiograafia
 Võimaldab analüüsida südamehääli ja müra. Nende kestus, sagedus ja esinemisaeg korreleeruvad südametegevuse faasidega, mis võimaldab hinnata klappide talitlust, endokardiidi ja reumaatilise südamehaiguse tekkeriske.
Võimaldab analüüsida südamehääli ja müra. Nende kestus, sagedus ja esinemisaeg korreleeruvad südametegevuse faasidega, mis võimaldab hinnata klappide talitlust, endokardiidi ja reumaatilise südamehaiguse tekkeriske.
Standardne EKG on südame kõigi osade töö graafiline kujutis. Selle täpsust võivad mõjutada paljud tegurid, seega tuleb järgida arsti nõuandeid.
Küsitlusest selgub enamus südame-veresoonkonna süsteemi patoloogiad, kuid täpseks diagnoosimiseks võib vaja minna täiendavaid uuringuid.
Lõpuks soovitame vaadata videokursust "EKG kõigile" dekodeerimise kohta:
www.oserdce.com
Mis on EKG, kuidas see protseduur on
EKG saamise põhimõte on väga lihtne. Jutt käib sellest, et patsiendi nahale on kinnitatud andurid, mis salvestavad südamelöögiga kaasnevaid elektriimpulsse. Salvestamine toimub paberilehele. Pädev arst võib selle diagrammi põhjal palju öelda patsiendi tervise kohta.
See kujutab tsüklilisi muutusi vastavates elektriimpulssides. Oluline on märkida, et see diagnostikameetod ei ole absoluutselt täpne ja ammendav. Seda võib pigem pidada peamiste järelduste aluseks.
Mida täpselt EKG-s näidatakse?

Oletame, et peate tegema elektrokardiogrammi. Kuidas seda õigesti teha? Kas selle protseduuri läbiviimiseks pean olema spetsialist või kui kõiki vajalikke reegleid järgitakse hoolikalt, võib protseduuri läbi viia ka mittespetsialist? Proovime neile küsimustele vastata.
Huvitav on see, et elektrokardiogrammi kasutatakse mitte ainult südamepatsientide ravis, vaid ka paljudel muudel juhtudel:
- See ei toimu mitte ainult erinevate arstlike läbivaatuste käigus, vaid ka nende haiguste diagnoosimiseks, mis ei ole otseselt seotud südamega, kuid võivad tekitada selles tüsistusi.
- Samuti kontrollitakse just nende ravimite kasutamisel, millel on organismile tugev mõju, nii sageli ka südame-veresoonkonna terviseseisundit, et ennetada selliste ravimite võtmise võimalikke tagajärgi.
Sellistel juhtudel on tavaks kontrollida mitte ainult enne, vaid ka pärast ravikuuri lõppu.
Protseduur ise ei ole väga keeruline. Selle kogukestus ei ületa kümmet minutit. Ruumi temperatuur ei tohi olla liiga madal. Samal ajal peab ruum olema ventileeritud. Selle ja sarnaste reeglite järgimine on sellise protseduuri puhul väga oluline. See on tingitud asjaolust, et kõik muutused patsiendi füüsilises seisundis kajastuvad elektrokardiogrammis.
Siin on mõned muud nõuded:
- Enne protseduuri alustamist tuleb patsiendile anda puhkust. Selle kestus peaks olema vähemalt veerand tundi.
- Lugemisprotseduuri ajal peaks patsient lamama selili.
- Töö ajal peaks tal olema ühtlane hingamine.
- Arvestada tuleb ka söömise ajaga. Kõike tuleks teha kas tühja kõhuga või mitte varem kui kaks tundi pärast viimast söögikorda. See vastuvõtt ei tohiks olla rikkalik.
- Loomulikult ei ole protseduuri päeval lubatud võtta rahustavaid ega toniseerivaid ravimeid. Samuti ärge jooge kohvi ega teed ega muid sarnaseid jooke. Kui patsient suitsetab, peaks ta sellest harjumusest hoiduma vähemalt tund enne protseduuri.
Diagnostikatehnika, sealhulgas  See hõlmab nelja elektroodi kinnitamist käte ja pahkluude külge ning kuue iminapa paigaldamist patsiendi rinnale.
See hõlmab nelja elektroodi kinnitamist käte ja pahkluude külge ning kuue iminapa paigaldamist patsiendi rinnale.
Tehke seda järgmises järjekorras. Igal elektroodil on kindel värv. Pange nende alla niiske lapp. Seda tehakse nii juhtivuse suurendamiseks kui ka elektroodi nakkuvuse parandamiseks nahapinnaga.
Iminappade paigaldamisel rinnale desinfitseeritakse nahk tavaliselt alkoholilahusega. Diagrammil kuvatakse mitut tüüpi hambaid, millel on erinev kuju.
Diagnostika teostamiseks piisab andmete salvestamisest mitte kauemaks kui neljaks järjestikuseks tsükliks.
Niisiis, millistel juhtudel on mõtet minna arsti juurde ja teha kardiogrammi?
Peamisi valikuid on mitu:
- Seda tuleks teha, kui tunnete selgelt ebamugavustunnet rinnus.
- Hingelduse korral, kuigi see võib tunduda tuttav, on mõttekas pöörduda arsti poole EKG tegemiseks.
- Kui olete ülekaaluline, on teil kahtlemata südamehaiguste oht. Soovitatav on regulaarselt teha elektrokardiogrammi.
- Kroonilise ja tugeva stressi esinemine teie elus on oht mitte ainult teie südamele, vaid ka teistele inimkeha süsteemidele. EKG on sellisel juhul ülioluline.
- On selline krooniline haigus nagu tahhükardia. Kui teil on see haigus, tuleb EKG-d regulaarselt teha.
- Paljud peavad hüpertensiooni võimalikuks sammuks südameataki suunas. Kui selles etapis diagnoosite regulaarselt EKG-d, suureneb teie taastumisvõimalus järsult.
- Enne kirurgilise operatsiooni tegemist on oluline, et arst veenduks. Et su süda saaks sellega hakkama. Kontrollimiseks võib teha EKG.
Kui sageli on vaja sellist protseduuri kasutada? Selle määrab tavaliselt raviarst. Kui olete aga üle neljakümne, on mõistlik seda protseduuri teha igal aastal. Kui olete palju vanem, peaksite EKG-d tegema vähemalt kord kvartalis.
Mida näitab EKG
Vaatame, mida me elektrokardiogrammil näeme:
- Kõigepealt räägib ta üksikasjalikult kõigist südamelöökide rütmi omadustest. Eelkõige võimaldab see teil jälgida südame löögisageduse tõusu või nõrka südamelööki. Diagramm näitab, millises rütmis ja millise jõuga patsiendi süda lööb.
- Veel üks oluline eelis on see, et EKG suudab näidata mitmesuguseid südamele omaseid patoloogiaid. See on tingitud asjaolust, et mis tahes, näiteks kudede nekroos, juhib elektrilisi impulsse teisiti kui terve kude. Sellised tunnused aitavad tuvastada ka neid, kes ei ole veel haiged, kuid kellel on kalduvus seda teha.
- Olemas EKG eemaldamine koormuse all. See on kasulik juhtudel, kui suhteliselt terve inimene soovib hinnata oma südame tervist.
Indikaatorite dekodeerimise põhimõtted
Kardiogramm ei ole üks, vaid mitu erinevat graafikut. Kuna patsiendi külge on kinnitatud mitu elektroodi, saab põhimõtteliselt mõõta elektrilisi impulsse nende iga paari vahel. Praktikas sisaldab EKG kaksteist graafikut. Arst hindab hammaste kuju ja sagedust ning arvestab ka elektriliste signaalide suhet erinevatel graafikutel.
Iga haigus vastab EKG graafikute konkreetsetele tunnustele. Kui need on kindlaks tehtud, võimaldab see patsiendile õige diagnoosi panna. Norm ja rikkumised EKG tõlgendamisel on väga olulised. Iga näitaja nõuab kõige hoolikamat tähelepanu. Usaldusväärne tulemus tekib siis, kui analüüs on tehtud täpselt ja usaldusväärselt.
hammaste lugemine
EKG-l on viis erinevat tüüpi lainekuju. Need on tähistatud ladina tähtedega: S, P, T, Q ja R. Igaüks neist iseloomustab ühe tööd  südame lõigud.
südame lõigud.
Arvesse võetakse ka erinevat tüüpi intervalle ja segmente. Need tähistavad teatud tüüpi hammaste vahelist kaugust ja neil on ka oma tähetähised.
Samuti võetakse analüüsis arvesse QRS-kompleksi (seda nimetatakse ka QRS-intervalliks).
Täpsemalt on EKG elemendid näidatud siin toodud joonisel. See on omamoodi EKG dekodeerimise tabel.
Esiteks hinnatakse südame löögisagedust. Nagu teate, on see tavaliselt 60-80 lõiget sekundis.
Kuidas arst tulemusi analüüsib
Elektrokardiogrammi uurimine toimub mitmel järjestikusel etapil:
- Selles etapis peab arst arvutama ja analüüsima intervalle. Arst uurib QT-intervalli. Kui see segment on pikenenud, näitab see eelkõige südame isheemiatõbe, kui räägime lühenemisest, siis võime rääkida hüperkaltseemiast.
- Pärast seda määratakse indikaator, näiteks südame elektriline telg (EOS). Seda tehakse arvutuse abil, mis põhineb elektrokardiogrammi erinevat tüüpi lainete kõrgusel.
- Pärast seda käsitletakse kompleksi.Jutt käib R-tüüpi hambast ja selle lähimatest lõikudest graafikus mõlemal küljel.
- Järgmine on intervall. Arvatakse, et normaalse südame jaoks peaks see olema keskjoonel.
- Pärast seda tehakse uuritud andmete põhjal lõplik kardioloogiline järeldus.
- P - tavaliselt peaks olema positiivne, näitab bioelektri olemasolu kodades;
- Q-laine on tavaliselt negatiivne, see viitab interventrikulaarsele vaheseinale;
- R - iseloomustab elektripotentsiaali vatsakeste müokardis;
- S-laine - tavaolukorras on see negatiivne, näitab elektri lõplikku protsessi vatsakestes, tavaliselt on selline hammas madalam kui R-laine;
- T - peab olema positiivne, siin räägime biopotentsiaali taastumisprotsessist südames.
- Pulss peaks olema vahemikus 60–80 minutis. Kui see ületab neid piire, näitab see rikkumisi südame töös.
- QT - täiskasvanu jaoks on normaalne intervall 390-450 millisekundit.
- QRS-intervalli laius peaks olema ligikaudu 120 millisekundit.
Võimalikud vead tulemuses
Vaatamata ilmsetele eelistele on sellel protseduuril ka teatud puudused:

Patoloogiad EKG tõlgendamisel saab määrata kardiogrammi erinevate variantide olemasolevate kirjelduste järgi. Seal on üksikasjalikud tabelid, mis aitavad kindlaks teha tuvastatud patoloogia tüübi. Tulemuse usaldusväärsuse suurendamiseks tuleks kardiogrammi kombineerida teiste diagnostikameetoditega.
Protseduuri maksumus
Kui me räägime hindadest Moskvas, siis on need umbes 650–2300 rubla. Ärgem unustagem, et kardiogrammi saamisel on suur tähtsus selle analüüsil kvalifitseeritud arsti poolt ja meditsiiniseadmete enda kvaliteedil.
Peterburis on keskmine hind umbes sama, mis Moskvas. EKG hind koos dekodeerimisega Selle protseduuri maksumus on ligikaudu 1500 rubla.
Samuti on olemas teenus sellise spetsialisti koju kutsumiseks. Moskvas saab seda teenust osutada 1500 rubla eest, Habarovskis 900 rubla eest ja Saratovis 750 rubla eest.
Järeldus
EKG on oluline vahend teie südame-veresoonkonna süsteemi diagnoosimiseks. Tal on enda kohta palju öelda. Mõttekas on regulaarselt, vähemalt kord kahe aasta jooksul, pöörduda arsti poole EKG-sse.
cardiohelp.com
EKG tõlgendamine
Iga elektrokardiogramm kuvab südame tööd (selle elektrilist potentsiaali kontraktsioonide ja lõdvestuste ajal) 12 kõverana, mis on salvestatud 12 juhtmesse. Need kõverad erinevad üksteisest, kuna näitavad elektriimpulsi läbimist läbi südame erinevate osade, näiteks esimene on südame esipind, kolmas taga. EKG registreerimiseks 12 juhtmestikus kinnitatakse patsiendi kehale kindlates kohtades ja kindlas järjestuses spetsiaalsed elektroodid.
Kuidas dešifreerida südame kardiogrammi: üldpõhimõtted
Elektrokardiograafilise kõvera peamised elemendid on:
EKG analüüs
Pärast elektrokardiogrammi saamist hakkab arst seda hindama järgmises järjekorras:
- See määrab, kas süda lööb rütmiliselt, st kas rütm on õige. Selleks mõõdab ta R-lainete vahesid, need peaksid olema igal pool ühesugused, kui ei, siis see on juba vale rütm.
- Arvutab südame löögisageduse (HR). Seda on lihtne teha, teades EKG salvestuskiirust ja lugedes külgnevate R-lainete vahel olevate millimeetriliste rakkude arvu.Tavaliselt ei tohiks südame löögisagedus ületada 60-90 lööki. minutis.
- Vastavalt spetsiifilistele tunnustele (peamiselt P-laine järgi) määrab see südame erutusallika. Tavaliselt on see siinusõlm, st tervel inimesel peetakse siinusrütmi normaalseks. Kodade, atrioventrikulaarne ja ventrikulaarne rütm viitab patoloogiale.
- Hindab südame juhtivust hammaste ja segmentide kestuse järgi. Igaühe neist on normi näitajad.
- Määrab südame elektrilise telje (EOS). Väga kõhnadele on iseloomulik EOS-i vertikaalsem asend, täisinimestele horisontaalsem. Patoloogiaga nihkub telg järsult paremale või vasakule.
- Analüüsib üksikasjalikult hambaid, segmente ja intervalle. Arst kirjutab nende kestuse kardiogrammile käsitsi sekunditega (see on EKG-l arusaamatu ladina tähtede ja numbrite komplekt). Kaasaegsed elektrokardiograafid analüüsivad neid näitajaid automaatselt ja annavad kohe mõõtmistulemused, mis lihtsustab arsti tööd.
- Annab järelduse. See näitab tingimata rütmi õigsust, erutuse allikat, südame löögisagedust, iseloomustab EOS-i ja toob esile ka spetsiifilised patoloogilised sündroomid (rütmihäired, juhtivuse häired, südame üksikute osade ülekoormuse olemasolu ja müokardi kahjustus), kui ükskõik milline.
Näited elektrokardiograafilistest leidudest
Tervel inimesel võib EKG järeldus välja näha selline: siinusrütm pulsisagedusega 70 lööki. min. EOS normaalasendis, patoloogilisi muutusi ei tuvastatud.
Samuti võib mõne inimese puhul normaalseks võimaluseks pidada siinustahhükardiat (südame löögisageduse kiirenemine) või bradükardiat (aeglane pulss). Eakatel inimestel võib üsna sageli järeldus viidata mõõdukate difuussete või metaboolsete muutuste esinemisele müokardis. Need seisundid ei ole kriitilised ja pärast sobiva ravi saamist ja patsiendi toitumise korrigeerimist kaovad enamasti alati.

Lisaks võib kokkuvõttes rääkida ST-T intervalli mittespetsiifilisest muutusest. See tähendab, et muutused ei ole indikatiivsed ja nende põhjust ei ole võimalik kindlaks teha ainult EKG abil. Veel üks üsna levinud seisund, mida saab kardiogrammi abil diagnoosida, on repolarisatsiooniprotsesside rikkumine, see tähendab vatsakeste müokardi taastumise rikkumine pärast erutust. Seda muutust võib põhjustada rasked haigused süda, samuti kroonilised infektsioonid, hormonaalne tasakaalutus ja muud põhjused, mida arst hiljem otsib.
Arvestatakse prognostiliselt ebasoodsaid järeldusi, milles on andmeid müokardi isheemia, südame hüpertroofia, rütmi- ja juhtivushäirete esinemise kohta.
EKG dešifreerimine lastel
Kogu kardiogrammide dešifreerimise põhimõte on sama, mis täiskasvanutel, kuid lapse südame füsioloogiliste ja anatoomiliste iseärasuste tõttu on tavanäitajate tõlgendamisel erinevusi. See kehtib peamiselt südame löögisageduse kohta, kuna kuni 5-aastastel lastel võib see ületada 100 lööki. minutis.
Samuti võib imikutel ilma patoloogiata registreerida siinus- või hingamisarütmiat (südame löögisageduse tõus sissehingamisel ja aeglustumine väljahingamisel). Lisaks erinevad mõnede hammaste ja vahede omadused täiskasvanute omadest. Näiteks võib lapsel olla mittetäielik blokaad südame juhtivussüsteemis - Tema kimbu parem jalg. Kõiki neid omadusi võtavad lastekardioloogid EKG kohta järelduse tegemisel arvesse.
EKG omadused raseduse ajal
Raseda naise keha läbib erinevaid uue asendiga kohanemisprotsesse. Teatud muutused toimuvad ka südame-veresoonkonna süsteemis, mistõttu võib lapseootel emade EKG veidi erineda terve täiskasvanu südameuuringu tulemustest. Esiteks on hilisemates etappides EOS-i väike horisontaalne kõrvalekalle, mis on põhjustatud suhtelise paigutuse muutumisest. siseorganid ja kasvav emakas.
Lisaks võib lapseootel emadel esineda kerge siinustahhükardia ja südame üksikute osade ülekoormuse tunnused. Need muutused on seotud veremahu suurenemisega kehas ja kaovad tavaliselt pärast sünnitust. Nende avastamist ei saa aga jätta ilma põhjaliku läbimõtlemise ja naise põhjalikuma uurimiseta.
EKG dešifreerimine, indikaatorite norm
EKG dešifreerimine on asjatundliku arsti asi. Selle funktsionaalse diagnostika meetodiga hinnatakse järgmist:
- südame rütm - elektriliste impulsside generaatorite seisund ja neid impulsse juhtiva südamesüsteemi seisund
- südamelihase enda (müokardi) seisund. selle põletiku olemasolu või puudumine, kahjustus, paksenemine, hapnikunälg, elektrolüütide tasakaaluhäired
Kuid tänapäeva patsientidel on sageli juurdepääs oma meditsiinilistele dokumentidele, eriti elektrokardiograafia filmidele, millele on kirjutatud meditsiinilised aruanded. Oma mitmekesisusega võivad need rekordid viia paanikahäireni ka kõige tasakaalukama, kuid asjatundmatud inimese. Tõepoolest, sageli ei tea patsient kindlalt, kui ohtlik elule ja tervisele on EKG-kile tagaküljele funktsionaalse diagnostiku käega kirjutatud ning terapeudi või kardioloogi vastuvõtuni on veel paar päeva aega.
Kirgede intensiivsuse vähendamiseks hoiatame lugejaid koheselt, et ilma tõsise diagnoosita (südameinfarkt, ägedad arütmiad) ei lase patsiendi funktsionaaldiagnostik patsienti kabinetist välja, vaid saadab vähemalt arstiga konsultatsioonile. spetsialistist kolleeg sealsamas. Ülejäänud "avatud saladuste" kohta selles artiklis. Kõigil ebaselgetel EKG patoloogiliste muutuste korral on ette nähtud EKG kontroll, igapäevane jälgimine (Holter), ECHO kardioskoopia (südame ultraheli) ja koormustestid (jooksurada, veloergomeetria).
Numbrid ja ladina tähed EKG dekodeerimisel

PQ- (0,12-0,2 s) - atrioventrikulaarse juhtivuse aeg. Kõige sagedamini pikeneb see AV-blokaadi taustal. Lühendatud CLC ja WPW sündroomide korral.
P - (0,1s) kõrgus 0,25-2,5 mm kirjeldab kodade kokkutõmbeid. Võib rääkida nende hüpertroofiast. 
QRS - (0,06-0,1 s) - ventrikulaarne kompleks
QT - (mitte rohkem kui 0,45 s) pikeneb hapnikuvaeguse (müokardi isheemia, infarkt) ja rütmihäirete ohuga.
RR - ventrikulaarsete komplekside tippude vaheline kaugus peegeldab südame kontraktsioonide regulaarsust ja võimaldab arvutada pulsisagedust.
EKG dekodeerimine lastel on näidatud joonisel 3
Südame löögisageduse kirjeldamise võimalused
Siinusrütm
See on EKG-l kõige levinum kiri. Ja kui midagi muud ei lisata ja sagedus (HR) on näidatud vahemikus 60 kuni 90 lööki minutis (näiteks pulss 68`) - see on kõige edukam variant, mis näitab, et süda töötab nagu kell. See on siinussõlme (peamine südamestimulaator, mis genereerib südame kokkutõmbumist põhjustavaid elektrilisi impulsse) seatud rütm. Samal ajal tähendab siinusrütm heaolu nii selle sõlme seisundis kui ka südame juhtivussüsteemi tervises. Teiste kirjete puudumine eitab patoloogilisi muutusi südamelihases ja tähendab, et EKG on normaalne. Lisaks siinusrütmile võib see olla kodade, atrioventrikulaarne või ventrikulaarne, mis näitab, et rütm on seatud nende südame osade rakkude poolt ja seda peetakse patoloogiliseks.
See on noorte ja laste normi variant. See on rütm, mille korral impulsid väljuvad siinussõlmest, kuid südamelöökide vahelised intervallid on erinevad. Selle põhjuseks võivad olla füsioloogilised muutused (hingamisteede arütmia, kui südame kokkutõmbed aeglustuvad väljahingamisel). umbes 30% siinuse arütmia vajavad kardioloogi jälgimist, kuna neid ähvardab tõsisemate rütmihäirete teke. Need on arütmiad pärast reumaatilist palavikku. Müokardiidi taustal või pärast seda, selle taustal nakkushaigused, südamedefekte ja inimestel, kellel on pärilik arütmia.
Need on südame rütmilised kokkutõmbed, mille sagedus on alla 50 minutis. Tervetel inimestel tekib bradükardia näiteks une ajal. Samuti on bradükardiat sageli näha professionaalsetel sportlastel. Patoloogiline bradükardia võib viidata haige siinuse sündroomile. Samal ajal on bradükardia rohkem väljendunud (südame löögisagedus keskmiselt 45–35 lööki minutis) ja seda täheldatakse igal kellaajal. Kui bradükardia põhjustab südame kokkutõmbumise pause päeval kuni 3 sekundit ja öösel umbes 5 sekundit, põhjustab kudede hapnikuvarustuse häireid ja avaldub näiteks minestamisena, on näidustatud operatsioon südamestimulaatori paigaldamiseks, mis asendab siinussõlme, kehtestades südamele normaalse kontraktsioonide rütmi.
Siinustahhükardia
Südame löögisagedus üle 90 minutis - jaguneb füsioloogiliseks ja patoloogiliseks. Tervetel inimestel kaasneb siinustahhükardiaga füüsiline ja emotsionaalne stress, kohvi joomine, mõnikord kange tee või alkohol (eriti energiajoogid). See on lühiajaline ja pärast tahhükardia episoodi normaliseerub südame löögisagedus lühikese aja jooksul pärast koormuse lõpetamist. Patoloogilise tahhükardiaga häirib südamepekslemine patsiendi puhkeolekus. Selle põhjused on temperatuuri tõus, infektsioonid, verekaotus, dehüdratsioon, türotoksikoos, aneemia, kardiomüopaatia. Ravige põhihaigust. Siinustahhükardia peatatakse ainult südameataki või ägeda koronaarsündroomi korral.
Ekstrasüstool
Need on rütmihäired, mille puhul siinusrütmist väljapoole jäävad kolded annavad erakordseid südame kokkutõmbeid, mille järel tekib kahekordistunud paus, mida nimetatakse kompenseerivaks. Üldiselt tajub patsient südamelööke ebaühtlasena, kiirena või aeglasena, mõnikord kaootilisena. Kõige rohkem häirivad südame rütmihäired. Võib esineda ebamugavustunne rinnus põrutuste, kipituse, hirmu- ja tühjusetunde näol kõhus.
Mitte kõik ekstrasüstolid ei ole tervisele ohtlikud. Enamik neist ei too kaasa olulisi vereringehäireid ega ohusta ei elu ega tervist. Need võivad olla funktsionaalsed (paanikahoogude, kardioneuroosi, hormonaalsete häirete taustal), orgaanilised (IHD-ga, südamedefektid, müokardi düstroofia või kardiopaatia, müokardiit). Need võivad viia ka mürgistuse ja südameoperatsioonini. Sõltuvalt esinemiskohast jagunevad ekstrasüstolid kodade, vatsakeste ja antrioventrikulaarseteks (tekivad kodade ja vatsakeste piiril asuvas sõlmes).
- Üksikud ekstrasüstolid on kõige sagedamini haruldased (vähem kui 5 tunnis). Tavaliselt on need funktsionaalsed ega häiri normaalset verevarustust.
- Kahe paariga ekstrasüstolid kaasnevad teatud arvu normaalsete kontraktsioonidega. Selline rütmihäire viitab sageli patoloogiale ja nõuab täiendavat läbivaatust (Holteri monitooring).
- Allorütmiad on keerulisemad ekstrasüstoolide tüübid. Kui iga teine kontraktsioon on ekstrasüstool, on tegemist bigümeeniaga, kui iga kolmas on trigüneemia ja iga neljas kvadrihümeenia.
Ventrikulaarsed ekstrasüstolid on tavaks jagada viide klassi (vastavalt Launile). Neid hinnatakse igapäevase EKG jälgimise käigus, kuna tavapärase EKG indikaatorid mõne minuti pärast ei pruugi midagi näidata.
- Klass 1 - üksikud haruldased ekstrasüstolid sagedusega kuni 60 korda tunnis, mis pärinevad ühest fookusest (monotoopne)
- 2 - sagedane monotoopiline rohkem kui 5 minutis
- 3 - sagedane polümorfne (erineva kujuga) polütoopne (erinevatest fookustest)
- 4a - paaris, 4b - rühm (trigüümeenia), paroksüsmaalse tahhükardia episoodid
- 5 - varajased ekstrasüstolid
Mida kõrgem klass, seda tõsisemad on rikkumised, kuigi tänapäeval ei nõua isegi 3. ja 4. klass alati uimastiravi. Üldiselt, kui päevas on vähem kui 200 ventrikulaarset ekstrasüstoli, tuleks need klassifitseerida funktsionaalseteks ja mitte nende pärast muretseda. Sagedasema korral on näidustatud COP ECHO, mõnikord - südame MRI. Nad ei ravi ekstrasüstooli, vaid haigust, mis selleni viib.
Paroksüsmaalne tahhükardia
Üldiselt on paroksüsm rünnak. Rütmi paroksüsmaalne kiirendus võib kesta mitu minutit kuni mitu päeva. Sel juhul on südamelöökide vahelised intervallid samad ja rütm tõuseb üle 100 minutis (keskmiselt 120-lt 250-le). Tahhükardia on supraventrikulaarsed ja ventrikulaarsed vormid. Selle patoloogia aluseks on elektrilise impulsi ebanormaalne ringlus südame juhtivussüsteemis. Sellist patoloogiat tuleb ravida. Kodused abinõud rünnaku kõrvaldamiseks:
- hinge kinni hoidmine
- suurenenud sunnitud köha
- näo sukeldamine külma vette
WPW sündroom
Wolff-Parkinson-White'i sündroom on paroksüsmaalse supraventrikulaarse tahhükardia tüüp. Nimetatud seda kirjeldanud autorite nimede järgi. Tahhükardia ilmnemise keskmes on täiendava närvikimbu olemasolu kodade ja vatsakeste vahel, mille kaudu läbib impulss kiirem kui peamisest südamestimulaatorist.
Selle tulemusena tekib südamelihase erakordne kokkutõmbumine. Sündroom nõuab konservatiivset või kirurgiline ravi(arütmiavastaste tablettide ebaefektiivsuse või talumatusega, kodade virvendusarütmia episoodidega, kaasuvate südamedefektidega).
CLC – sündroom (Clerk-Levy-Christesco)
mehhanismi poolest sarnane WPW-ga ja seda iseloomustab tavapärasega võrreldes varasem vatsakeste ergastus tänu täiendavale kimbule, mida mööda närviimpulss. Kaasasündinud sündroom avaldub kiirete südamelöökide rünnakutes.
Kodade virvendus
See võib olla rünnaku või püsiv vorm. See avaldub laperduse või kodade virvenduse kujul.
Kodade virvendus
Kodade virvendus
Kui süda väreleb, tõmbub see kokku täiesti ebaregulaarselt (väga erineva kestusega kontraktsioonide vahelised intervallid). See on tingitud asjaolust, et rütmi ei määra siinusõlm, vaid teised kodade rakud.
Selgub, et sagedus on 350 kuni 700 lööki minutis. Täisväärtuslikku kodade kontraktsiooni lihtsalt ei toimu, kokkutõmbuvad lihaskiud ei taga vatsakeste tõhusat täitmist verega.
Selle tulemusena süveneb südame poolt vere vabanemine ning elundid ja kuded kannatavad hapnikunälja käes. Kodade virvendusarütmia teine nimetus on kodade virvendus. Mitte kõik kodade kokkutõmbed ei jõua südame vatsakestesse, seetõttu on südame löögisagedus (ja pulss) alla normaalse (bradüsüstool sagedusega alla 60) või normaalne (normosüstool 60–90) või üle normi (tahhüsüstool). rohkem kui 90 lööki minutis).
Kodade virvendusarütmiast on raske mööda vaadata.
- Tavaliselt algab see tugeva südamelöögiga.
- See areneb kõrge või normaalse sagedusega absoluutselt mitterütmiliste südamelöökide seeriana.
- Selle seisundiga kaasneb nõrkus, higistamine, pearinglus.
- Hirm surma ees on väga väljendunud.
- Võib esineda õhupuudust, üldist erutust.
- Mõnikord esineb teadvusekaotus.
- Rünnak lõpeb rütmi normaliseerumisega ja urineerimistungiga, mille käigus väljub suur hulk uriini.
Rünnaku peatamiseks kasutavad nad refleksimeetodeid, ravimeid tablettide või süstide kujul või kardioversiooni (südame stimuleerimine elektrilise defibrillaatoriga). Kui kodade virvenduse rünnakut ei kõrvaldata kahe päeva jooksul, suureneb trombootiliste tüsistuste (trombemboolia) risk kopsuarteri, insult).
Südamelöögi pideva virvenduse korral (kui rütm ei taastu ei ravimite või südame elektrilise stimulatsiooni taustal) muutuvad nad patsientidele tuttavamaks kaaslaseks ja neid on tunda ainult tahhüsüstooliga (kiired ebaregulaarsed südamelöögid). ). Peamine ülesanne tuvastamisel EKG märgid kodade virvendusarütmia püsiva vormi tahhüsüstool on rütmi vähenemine normosüstooliks, ilma et püütaks seda rütmiliseks muuta.
Näited EKG-filmide salvestustest:
- kodade virvendus, tahhüsüstoolne variant, pulss 160 tolli.
- Kodade virvendus, normosüstoolne variant, südame löögisagedus 64 tolli.
Kodade virvendusarütmia võib areneda südame isheemiatõve programmis türeotoksikoosi, orgaaniliste südamedefektide, suhkurtõve, haige siinuse sündroomi, mürgistuse (enamasti alkoholiga) taustal.
kodade laperdus
Need on sagedased (üle 200 minutis) regulaarsed kodade kokkutõmbed ja samad regulaarsed, kuid harvemini esinevad vatsakeste kokkutõmbed. Üldiselt esineb laperdamist sagedamini äge vorm ja on paremini talutav kui virvendus, kuna vereringehäired on vähem väljendunud. Värisemine areneb, kui:
- orgaanilised südamehaigused (kardiomüopaatiad, südamepuudulikkus)
- pärast südameoperatsiooni
- obstruktiivse kopsuhaiguse taustal
- tervetel inimestel seda peaaegu kunagi ei esine.
Kliiniliselt väljendub laperdus kiire rütmilise südamelöögi ja pulsi, kägiveenide turse, õhupuuduse, higistamise ja nõrkusena.
Juhtimishäired
Tavaliselt läbib siinussõlmes moodustunud elektriline erutus juhtivussüsteemi, kogedes atrioventrikulaarses sõlmes sekundi murdosa füsioloogilist viivitust. Oma teel stimuleerib impulss verd pumpavate kodade ja vatsakeste kokkutõmbumist. Kui mõnes juhtivussüsteemi osas jääb impulss ettenähtust kauemaks, siis erutus allosadesse tuleb hiljem, mis tähendab, et südamelihase normaalne pumpamistöö on häiritud. Juhtivushäireid nimetatakse blokaadideks. Need võivad esineda funktsionaalsete häiretena, kuid sagedamini on need tingitud ravimitest või alkoholimürgistus ja orgaaniline südamehaigus. Sõltuvalt nende tekkimise tasemest on neid mitut tüüpi.
Sinoatriaalne blokaad
Kui impulsi väljumine siinussõlmest on keeruline. Tegelikult põhjustab see siinussõlme nõrkuse sündroomi, kontraktsioonide vähenemist kuni raske bradükardia, perifeeria verevarustuse häireid, õhupuudust, nõrkust, pearinglust ja teadvusekaotust. Selle blokaadi teist astet nimetatakse Samoilov-Wenckebachi sündroomiks.
Atrioventrikulaarne blokaad (AV blokaad)
See on atrioventrikulaarse sõlme erutuse viivitus rohkem kui ette nähtud 0,09 sekundit. Seda tüüpi blokaadil on kolm astet. Mida kõrgem aste, seda harvemini vatsakesed kokku tõmbuvad, seda raskemad on vereringehäired.
- Esimesel viivitamisel võimaldab igal kodade kokkutõmbumisel säilitada piisav arv vatsakeste kontraktsioone.
- Teine aste jätab osa kodade kontraktsioonidest ilma ventrikulaarsete kontraktsioonideta. Seda kirjeldatakse PQ pikenemise ja vatsakeste löögi prolapsi osas kui Mobitz 1, 2 või 3.
- Kolmandat kraadi nimetatakse ka täielikuks põikiplokiks. Kodad ja vatsakesed hakkavad kokku tõmbuma ilma vastastikuse seoseta.
Sel juhul vatsakesed ei peatu, sest nad alluvad südame all olevatele osadele südamestimulaatoritele. Kui esimene blokaadi aste ei pruugi avalduda kuidagi ja seda tuvastatakse ainult EKG-ga, siis teist iseloomustavad juba perioodilise südameseiskuse, nõrkuse, väsimuse aistingud. Täielike blokaadide korral lisanduvad ilmingutele aju sümptomid (pearinglus, kärbsed silmades). Võib tekkida Morgagni-Adams-Stokesi atakk (kui vatsakesed väljuvad kõigist südamestimulaatoritest) koos teadvusekaotuse ja isegi krampidega.
Juhtivuse häired vatsakeste sees
Vatsakestes lihasrakkudesse levib elektriline signaal läbi selliste juhtivussüsteemi elementide nagu Hisi kimbu tüvi, selle jalad (vasak ja parem) ja jalgade oksad. Blokaadid võivad tekkida igal neist tasemetest, mis kajastub ka EKG-s. Sel juhul hilineb üks vatsakestest selle asemel, et olla samal ajal ergastuse all, kuna sellele suunatav signaal liigub ümber blokeeritud ala.
Lisaks päritolukohale eristatakse täielikku või mittetäielikku blokaadi, samuti püsivat ja mittepüsivat. Intraventrikulaarse blokaadi põhjused on sarnased teiste juhtivushäiretega (CHD, müo- ja endokardiit, kardiomüopaatiad, südamerikked, arteriaalne hüpertensioon, fibroos, südamekasvajad). Samuti mõjutavad antiartmiliste ravimite tarbimine, kaaliumisisalduse suurenemine vereplasmas, atsidoos ja hapnikunälg.
- Kõige tavalisem on His (BPVLNPG) kimbu vasaku jala anteroposterioorse haru blokaad.
- Teisel kohal on parema jala blokaad (RBNB). Selle blokaadiga ei kaasne tavaliselt südamehaigusi.
- His-kimbu vasaku jala blokaad on tüüpilisem müokardi kahjustuste korral. Samal ajal on täielik blokaad (PBBBB) hullem kui mittetäielik blokaad (NBLBBB). Mõnikord tuleb seda WPW sündroomist eristada.
- Hisi kimbu vasaku jala tagumise alumise haru blokaad võib olla kitsa ja pikliku või deformeerunud rinnaga isikutel. Patoloogilistest seisunditest on see iseloomulikum parema vatsakese ülekoormusele (kopsuemboolia või südamedefektidega).
Kliinik blokaadid tasemel kimbu His ei ole väljendatud. Südame peamise patoloogia pilt on esikohal.
- Bailey sündroom - kahekiire blokaad (parema jala ja Hisi kimbu vasaku jala tagumise haru).
Müokardi hüpertroofia
Krooniliste ülekoormuste (rõhk, maht) korral hakkab südamelihas mõnes piirkonnas paksenema ja südamekambrid venivad välja. EKG-l kirjeldatakse selliseid muutusi tavaliselt kui hüpertroofiat.
- Vasaku vatsakese hüpertroofia (LVH) on tüüpiline arteriaalse hüpertensiooni, kardiomüopaatia ja mitmete südamedefektide korral. Kuid isegi tavalistel sportlastel, rasvunud patsientidel ja raske füüsilise tööga inimestel võib esineda LVH tunnuseid.
- Parema vatsakese hüpertroofia on kahtlemata märk suurenenud rõhust kopsuvereringe süsteemis. Krooniline cor pulmonale, obstruktiivne kopsuhaigus, südamedefektid (kopsustenoos, Falloti tetraloogia, vatsakeste vaheseina defekt) põhjustavad HPZh-d.
- Vasaku aatriumi hüpertroofia (HLH) - mitraal- ja aordistenoosi või -puudulikkusega, hüpertensioon, kardiomüopaatia, pärast müokardiiti.
- Parema aatriumi hüpertroofia (RAH) - koos cor pulmonale, trikuspidaalklapi defektide, deformatsioonidega rind, kopsupatoloogiad ja kopsuemboolia.
- Ventrikulaarse hüpertroofia kaudsed tunnused on südame elektrilise telje (EOC) kõrvalekalle paremale või vasakule. EOS-i vasakpoolne tüüp on selle kõrvalekalle vasakule, see tähendab LVH, parem tüüp on LVH.
- Süstoolne ülekoormus näitab ka südame hüpertroofiat. Harvemini on see tõend isheemiast (stenokardia valu korral).
Müokardi kontraktiilsuse ja toitumise muutused
Vatsakeste varajase repolarisatsiooni sündroom
Enamasti on see normi variant, eriti sportlastele ja kaasasündinud suure kehakaaluga inimestele. Mõnikord on see seotud müokardi hüpertroofiaga. Viitab elektrolüütide (kaalium) läbimise iseärasustele läbi kardiotsüüdi membraanide ja nende valkude omadustele, millest membraanid on ehitatud. Seda peetakse äkilise südameseiskumise riskiteguriks, kuid see ei anna kliinikut ja jääb enamasti ilma tagajärgedeta.
Mõõdukad või rasked difuussed muutused müokardis
See annab tunnistust müokardi alatoitumusest düstroofia, põletiku (müokardiit) või kardioskleroosi tagajärjel. Samuti kaasnevad pöörduvad hajus muutused vee- ja elektrolüütide tasakaalu häiretega (koos oksendamise või kõhulahtisusega), ravimite (diureetikumide) võtmisega ja raske füüsilise koormuse korral.
See on märk müokardi toitumise halvenemisest ilma tugeva hapnikunäljata, näiteks elektrolüütide tasakaalu rikkudes või düshormonaalsete seisundite taustal.
Äge isheemia, isheemilised muutused, T-laine muutused, ST depressioon, madal T
See kirjeldab pöörduvaid muutusi, mis on seotud müokardi hapnikuvaegusega (isheemia). See võib olla kas stabiilne stenokardia või ebastabiilne, äge koronaarsündroom. Lisaks muutuste endi olemasolule kirjeldatakse ka nende asukohta (näiteks subendokardi isheemia). Selliste muutuste eripäraks on nende pöörduvus. Igal juhul eeldavad sellised muutused selle EKG võrdlemist vanade filmidega ja infarkti kahtluse korral tuleks teha troponiini kiirtestid südamelihase kahjustuse tuvastamiseks või koronaarangiograafia. Sõltuvalt südame isheemiatõve variandist valitakse isheemiline ravi.
Arenenud südameatakk
Tavaliselt kirjeldatakse seda järgmiselt:
- etappide kaupa. äge (kuni 3 päeva), äge (kuni 3 nädalat), alaäge (kuni 3 kuud), cicatricial (eluaegne pärast südameinfarkti)
- mahu järgi. transmuraalne (suur fookuskaugus), subendokardiaalne (väike fokaalne)
- vastavalt infarkti asukohale. on eesmine ja anterior-vaheseina, basaal-, külgmine, alumine (tagumine diafragmaatiline), ringikujuline apikaalne, tagumine basaal ja parem vatsakese.
Kõik sündroomid ja spetsiifilised EKG muutused, täiskasvanute ja laste näitajate erinevus, sama tüüpi põhjuste rohkus EKG muutused, ärge lubage mittespetsialistil tõlgendada isegi funktsionaalse diagnostiku valmis järeldust. Kui EKG tulemus on käes, on palju mõistlikum pöörduda õigeaegselt kardioloogi poole ja saada pädevaid soovitusi oma probleemi edasiseks diagnoosimiseks või raviks, vähendades oluliselt kardiaalsete erakorraliste seisundite riske.
Kuidas dešifreerida südame EKG-d?
Elektrokardiograafiline uuring on kõige lihtsam, kuid väga informatiivne meetod patsiendi südame töö uurimine. Selle protseduuri tulemus on EKG. Arusaamatud jooned paberitükil sisaldavad palju teavet inimkeha põhiorgani seisundi ja toimimise kohta. EKG indikaatorite dešifreerimine on üsna lihtne. Peaasi on teada selle protseduuri mõningaid saladusi ja omadusi, samuti kõigi näitajate norme. 
EKG-l registreeritakse täpselt 12 kõverat. Igaüks neist räägib iga konkreetse südameosa tööst. Niisiis, esimene kõver on südamelihase eesmine pind ja kolmas joon on selle tagumine pind. Kõigi 12 juhtme kardiogrammi salvestamiseks kinnitatakse patsiendi kehale elektroodid. Spetsialist teeb seda järjestikku, paigaldades need kindlatesse kohtadesse.
Dekrüpteerimise põhimõtted
Igal kardiogrammi kõveral on oma elemendid:
- Hambad, mis on alla või üles suunatud punnid. Kõik need on tähistatud ladina suurtähtedega. "P" näitab südamekodade tööd. "T" on müokardi taastav võime.
- Segmendid on kaugus mitme naabruses asuva tõusva või laskuva hamba vahel. Arstid on eriti huvitatud selliste segmentide näitajatest nagu ST ja PQ.
- Intervall on tühimik, mis hõlmab nii segmenti kui ka hammast.
Iga konkreetne EKG element näitab teatud protsessi, mis toimub otse südames. Nende laiuse, kõrguse ja muude parameetrite järgi on arstil võime saadud andmeid õigesti dešifreerida.

Kuidas tulemusi analüüsitakse?
Niipea, kui spetsialist saab elektrokardiogrammi kätte, algab selle dekodeerimine. Seda tehakse teatud ranges järjekorras:
- Õige rütmi määravad "R"-hammaste vahed. Need peavad olema võrdsed. Vastasel juhul võib järeldada, et südamerütm on vale.
- EKG abil saate määrata südame löögisageduse. Selleks peate teadma indikaatorite salvestamise kiirust. Lisaks peate loendama ka lahtrite arvu kahe R-laine vahel. Norm on 60–90 lööki minutis.
- Südamelihase erutuse allika määravad mitmed spetsiifilised tunnused. Seda ütleb muuhulgas "P" laine parameetrite hindamine. Norm tähendab, et allikaks on siinusõlm. Seetõttu on tervel inimesel alati siinusrütm. Kui esineb ventrikulaarne, kodade või mõni muu rütm, näitab see patoloogia olemasolu.
- Spetsialist hindab südame juhtivust. See juhtub vastavalt iga segmendi ja hamba kestusele.
- Südame elektriline telg, kui see nihkub piisavalt järsult vasakule või paremale, võib samuti viidata probleemidele südame-veresoonkonna süsteemis.
- Iga hammast, intervalli ja segmenti analüüsitakse individuaalselt ja üksikasjalikult. Kaasaegsed EKG-seadmed väljastavad kohe automaatselt kõigi mõõtmiste indikaatorid. See lihtsustab oluliselt arsti tööd.
- Lõpuks teeb spetsialist järelduse. See näitab kardiogrammi dekodeerimist. Kui leiti patoloogilisi sündroome, tuleb need seal näidata.

Täiskasvanute normaalsed näitajad
Kardiogrammi kõigi näitajate norm määratakse hammaste asendi analüüsimise teel. Kuid südame rütmi mõõdetakse alati kõrgeimate hammaste vahelise kaugusega "R" - "R". Tavaliselt peaksid need olema võrdsed. Maksimaalne erinevus ei tohi olla suurem kui 10%. Vastasel juhul pole see enam norm, mis peaks jääma 60-80 pulsatsiooni minutis. Kui siinusrütm on sagedasem, on patsiendil tahhükardia. Vastupidi, aeglane siinusrütm viitab haigusele, mida nimetatakse bradükardiaks.
P-QRS-T intervallid näitavad teile impulsi läbimist otse kõigi südameosakondade kaudu. Norm on indikaator vahemikus 120 kuni 200 ms. Graafikul näeb see välja nagu 3-5 ruutu.
Mõõtes laiust Q-lainest S-laineni, saab aimu südamevatsakeste ergutusest. Kui see on norm, on laius 60-100 ms.
Ventrikulaarse kontraktsiooni kestust saab määrata Q-T intervalli mõõtmise teel. Norm on 390-450 ms. Kui see on mõnevõrra pikem, saab panna diagnoosi: reuma, isheemia, ateroskleroos. Kui intervalli lühendada, võime rääkida hüperkaltseemiast.

Mida hambad tähendavad?
EKG dešifreerimisel on tõrgeteta vaja jälgida kõigi hammaste kõrgust. See võib viidata tõsiste südamepatoloogiate esinemisele:
- Q-laine on vasaku südame vaheseina erutuse indikaator. Norm on veerand R-laine pikkusest.Kui see ületatakse, on võimalik müokardi nekrootiline patoloogia;
- S-laine näitab nende vaheseinte ergutamist, mis asuvad vatsakeste basaalkihtides. Sel juhul on norm 20 mm kõrgune. Kui on kõrvalekaldeid, näitab see koronaarhaigust.
- R-laine EKG-s räägib kõigi südamevatsakeste seinte aktiivsusest. See on fikseeritud kõigis EKG kõverates. Kui kuskil tegevust ei toimu, siis on mõttekas kahtlustada ventrikulaarset hüpertroofiat.
- T-laine ilmub I ja II reale, nagu ülespoole suunatud. Kuid VR-kõveras on see alati negatiivne. Kui T-laine EKG-l on liiga kõrge ja terav, kahtlustab arst hüperkaleemiat. Kui see on pikk ja tasane, võib tekkida hüpokaleemia.

Tavalised laste elektrokardiogrammi näidud
Lapsepõlves võib EKG näitajate norm veidi erineda täiskasvanu omadustest:
- Alla 3-aastaste imikute pulss on umbes 110 pulsatsiooni minutis ja vanuses 3-5 aastat - 100 lööki. See näitaja noorukitel on juba madalam - 60-90 pulsatsiooni.
- QRS-i näitude norm on 0,6-0,1 s.
- P-laine ei tohiks tavaliselt olla kõrgem kui 0,1 s.
- Laste südame elektriline telg peaks jääma muutumatuks.
- Rütm on ainult siinus.
- EKG-l võib Q-T intervall e ületada 0,4 s ja P-Q peaks olema 0,2 s.
Siinuspulss väljendatakse kardiogrammi dekodeerimisel südame löögisageduse funktsioonina hingamisel. See tähendab, et südamelihas tõmbub normaalselt kokku. Sel juhul on pulsatsioon 60-80 lööki minutis.
Miks on hinded erinevad?
Sageli seisavad patsiendid silmitsi olukorraga, kus nende EKG näidud on erinevad. Millega see seotud on? Et saada maksimumi täpsed tulemused tuleb arvestada paljude teguritega:
- EKG salvestamise moonutused võivad olla tingitud tehnilistest probleemidest. Näiteks tulemuste vale liimimisega. Ja paljud rooma numbrid näevad nii tagurpidi kui ka tagurpidi välja ühesugused. Juhtub, et graafik on valesti lõigatud või esimene või viimane hammas läheb kaotsi.
- Protseduuri eelnev ettevalmistus on oluline. Ühe päevaga EKG te ei tohiks süüa rikkalikku hommikusööki, on isegi soovitatav sellest täielikult keelduda. Peate loobuma vedelike, sealhulgas kohvi ja tee joomisest. Lõppude lõpuks stimuleerivad nad südame löögisagedust. Selle tulemusena on tulemused viltu. Kõige parem on eelnevalt duši all käia, kuid kehatooteid pole vaja peale kanda. Lõpuks peate protseduuri ajal lõõgastuma nii palju kui võimalik.
- Elektroodide vale asendit ei saa välistada.
Parim on kontrollida oma südant elektrokardiograafiga. Ta aitab protseduuri võimalikult täpselt ja täpselt läbi viia. Ja EKG tulemuste näidatud diagnoosi kinnitamiseks määrab arst alati täiendavad uuringud.
Üks levinumaid surmapõhjuseid kogu maailmas on südame-veresoonkonna haigused. Viimastel aastakümnetel on see arv oluliselt vähenenud tänu kaasaegsemate uurimis-, ravimeetodite ja loomulikult uute meetodite ilmnemisele. ravimid.
Elektrokardiograafia (EKG) on südame elektrilise aktiivsuse registreerimismeetod, üks esimesi uurimismeetodeid, mis jäi pikka aega praktiliselt ainsaks selles meditsiinivaldkonnas. Umbes sajand tagasi, 1924. aastal sai Willem Einthoven Nobeli meditsiinipreemia, ta konstrueeris aparatuuri, millega EKG registreeriti, nimetas selle hambaid ja määras teatud südamehaiguste elektrokardiograafilised tunnused.
Paljud uurimismeetodid on kaasaegsemate arengute tulekuga kaotamas oma tähtsust, kuid see ei kehti elektrokardiograafia kohta. Isegi pildistamistehnikate (, CT jne) tulekuga on EKG aastakümneid jätkuvalt kõige levinum, väga informatiivne ja mõnel pool ainuke saadaolev meetod südame uurimiseks. Pealegi pole selle eksisteerimise sajandi jooksul seade ise ega selle kasutusviis oluliselt muutunud.
Näidustused ja vastunäidustused
EKG-d võib inimesele määrata ennetava läbivaatuse eesmärgil, samuti südamehaiguse kahtluse korral.Elektrokardiograafia on ainulaadne uurimismeetod, mis aitab panna diagnoosi või saab lähtepunktiks patsiendi edasise läbivaatuse plaani koostamisel. Igal juhul algab iga südamehaiguse diagnoosimine ja ravi EKG-st.
EKG on täiesti ohutu ja valutu uurimismeetod igas vanuses inimestele, konventsionaalsele elektrokardiograafiale ei ole vastunäidustusi. Uuring võtab vaid mõne minuti ja ei vaja erilist ettevalmistust.
Kuid elektrokardiograafia jaoks on nii palju näidustusi, et neid kõiki on lihtsalt võimatu loetleda. Peamised neist on järgmised:
- üldine läbivaatus arstliku läbivaatuse või arstliku komisjoni käigus;
- südame seisundi hindamine mitmesugused haigused(, ateroskleroos, kopsuhaigused jne);
- diferentsiaaldiagnostika retrosternaalse valu ja (sageli mitte-südamelise põhjusega);
- selle haiguse kahtlus ja selle kulgu kontrollimine;
- südame rütmihäirete diagnoosimine (24-tunnine Holteri EKG monitooring);
- elektrolüütide metabolismi rikkumine (hüper- või hüpokaleemia jne);
- ravimite üleannustamine (näiteks südameglükosiidid või antiarütmikumid);
- mitte-südamehaiguste diagnoosimine (kopsuemboolia) jne.
EKG peamine eelis on see, et uuringut saab teha väljaspool haiglat, paljud kiirabiautod on varustatud elektrokardiograafidega. See võimaldab arstil kodus patsiendil avastada müokardiinfarkti juba selle alguses, kui südamelihase kahjustus on alles algamas ja on osaliselt pöörduv. Lõppude lõpuks algab ravi sellistel juhtudel isegi patsiendi haiglasse toimetamise ajal.
Isegi juhtudel, kui kiirabi ei ole selle seadmega varustatud ja kiirabiarst ei saa haiglaeelses staadiumis uuringut läbi viia, on esimene diagnostikameetod kiirabis. raviasutus tuleb EKG.
EKG tõlgendamine täiskasvanutel
Enamasti töötavad elektrokardiogrammidega kardioloogid, terapeudid, kiirabiarstid, kuid funktsionaalse diagnostika arst on selle ala spetsialist. EKG dešifreerimine ei ole lihtne ülesanne, mis vastava kvalifikatsioonita inimesele üle jõu käib.
Tavaliselt saab terve inimese EKG-l eristada viit lainet, mis fikseeritakse kindlas järjestuses: P, Q, R, S ja T, mõnikord registreeritakse ka U-laine (selle olemus pole tänapäeval täpselt teada). Igaüks neist peegeldab südame eri osade müokardi elektrilist aktiivsust.
EKG registreerimisel registreeritakse tavaliselt mitu kompleksi, mis vastavad südame kontraktsioonidele. Tervel inimesel asuvad kõik nende komplekside hambad samal kaugusel. Intervallide erinevus komplekside vahel näitab .
Sel juhul võib arütmia vormi täpseks kindlakstegemiseks olla vajalik EKG Holteri jälgimine. Spetsiaalse väikese kaasaskantava seadme abil salvestatakse kardiogrammi pidevalt 1-7 päeva, seejärel töödeldakse saadud rekordit arvutiprogrammi abil.
- Esimene P-laine peegeldab kodade depolarisatsiooni (ergastuse katmise) protsessi. Selle laiuse, amplituudi ja kuju järgi võib arst kahtlustada nende südamekambrite hüpertroofiat, nende kaudu impulsi juhtivuse rikkumist, viidata patsiendi elundite defektidele ja muudele patoloogiatele.
- QRS-kompleks peegeldab südame vatsakeste ergastuse katmise protsessi. Kompleksi kuju deformatsioon, selle amplituudi järsk langus või suurenemine, ühe hamba kadumine võib viidata mitmesugustele haigustele: müokardiinfarkt (EKG abil on võimalik kindlaks teha selle lokaliseerimine ja retsept), armid, juhtivuse häired (kimbu jalgade blokaad) jne.
- Viimase T-laine määrab ventrikulaarne repolarisatsioon (suhteliselt öeldes lõõgastus), selle elemendi deformatsioon võib viidata elektrolüütide häiretele, isheemilistele muutustele ja muudele südamepatoloogiatele.
Erinevaid hambaid ühendavaid EKG sektsioone nimetatakse "segmentideks". Tavaliselt asuvad nad isoliinil või nende kõrvalekalle pole märkimisväärne. Hammaste vahel on intervallid (näiteks PQ või QT), mis peegeldavad elektrilise impulsi läbimise aega läbi südame, tervel inimesel on neil teatud kestus. Nende intervallide pikenemine või lühendamine on samuti oluline diagnostiline märk. Kõiki EKG muutusi saab näha ja hinnata ainult kvalifitseeritud arst.
EKG dešifreerimisel on oluline iga millimeeter, mõnikord isegi pool millimeetrit ülioluline ravitaktika valikul. Väga sageli saab kogenud arst teha täpset diagnoosi, kasutades elektrokardiogrammi ilma kasutamata täiendavaid meetodeid uuringuid ning mõnel juhul ületab selle infosisu muud tüüpi uuringute andmeid. Tegelikult on see kardioloogia sõeluuringu meetod, mis võimaldab avastada või vähemalt kahtlustada südamehaigust varases staadiumis. Seetõttu jääb elektrokardiogramm veel paljudeks aastateks üheks populaarseimaks diagnostikameetodiks meditsiinis.
Millise arsti poole pöörduda
EKG-sse suunamiseks tuleb pöörduda üldarsti või kardioloogi poole. Kardiogrammi analüüsi ja selle kohta järelduse annab funktsionaalse diagnostika arst. EKG aruanne ise ei ole diagnoos ja arst peaks seda arvestama koos muude patsiendiandmetega.
Elektrokardiograafia põhitõed õppevideos:
Videokursus "EKG kõigile", tund 1:
Videokursus "EKG kõigile", 2. tund.
Elektrokardiograafiline uuring on üsna lihtne ja tõhus meetod diagnostika, mida kasutavad kardioloogid üle maailma südamelihase aktiivsuse uurimiseks. Protseduuri tulemused graafikute ja digitaalsete sümbolite kujul edastatakse reeglina edasiseks andmeanalüüsiks spetsialistidele. Kuid näiteks õige arsti puudumise korral tekib patsiendil soov oma südame näitajaid iseseisvalt lahti mõtestada.
EKG esialgne tõlgendamine eeldab eriliste põhiandmete tundmist, mis oma spetsiifilisuse tõttu ei kuulu kõigile. Meditsiiniga mitteseotud inimese südame EKG korrektsete arvutuste tegemiseks on vaja tutvuda töötlemise põhiprintsiipidega, mis on mugavuse huvides kombineeritud vastavateks plokkideks.
Kardiogrammi põhielementidega tutvumine
Peaksite teadma, et EKG tõlgendamine toimub tänu elementaarsetele loogilistele reeglitele, millest saab aru ka tavaline võhik. Nende meeldivamaks ja rahulikumaks tajumiseks on soovitatav alustada tutvust esmalt kõige lihtsamate dekodeerimise põhimõtetega, liikudes järk-järgult keerukamale teadmiste tasemele.
Lindi paigutus
Paber, mis kajastab andmeid südamelihase toimimise kohta, on lai pehme roosa tooniga lint, millel on selge “ruudu” märgistus. Suuremad nelinurgad on moodustatud 25 väikesest rakust ja igaüks neist on omakorda 1 mm. Kui suur lahter on täidetud vaid 16 punktiga, saate mugavuse huvides joonistada neile paralleelseid jooni ja järgida sarnaseid juhiseid.
Lahtrite horisontaalid näitavad südamelöögi kestust (sek), vertikaalid aga üksikute EKG segmentide pinget (mV). 1 mm on 1 sekund ajast (laiuses) ja 1 mV pinge (kõrguses)! Seda aksioomi tuleb silmas pidada kogu andmeanalüüsi perioodi vältel, hiljem saab selle tähtsus kõigile selgeks.
Kasutatav paber võimaldab õigesti analüüsida ajavahemikke
hambad ja segmendid
Enne käigugraafiku konkreetsete osakondade nimetuste juurde asumist tasub end kurssi viia südame enda tegevusega. Lihaselund koosneb 4 sektsioonist: 2 ülemist nimetatakse kodadeks, 2 alumist nimetatakse vatsakesteks. Vatsakese ja aatriumi vahel mõlemas südamepooles on klapp - infoleht, mis vastutab verevoolu saatmise eest ühes suunas: ülalt alla.
See tegevus saavutatakse tänu elektriimpulssidele, mis liiguvad läbi südame "bioloogilise ajakava" järgi. Need saadetakse õõnsa elundi konkreetsetesse segmentidesse, kasutades kimpude ja sõlmede süsteemi, mis on miniatuursed lihaskiud.
Impulsi sünd toimub parema vatsakese ülemises osas - siinussõlmes. Edasi liigub signaal vasakusse vatsakesse ja täheldatakse südame ülemiste osade ergutamist, mis registreeritakse EKG-l P-laine abil: see näeb välja nagu õrn ümberpööratud tass.
Pärast elektrilaeng jõuab atrioventrikulaarsõlme (või AV-sõlme), mis asub peaaegu kõigi 4 südamelihase tasku ristumiskohas, kardiogrammile ilmub allapoole suunatud väike “punkt” – see on Q-laine. Vahetult AV-sõlme all on seal on impulsi järgmine sihtkoht - Tema kimp , mille fikseerib teiste hulgas kõrgeim hammas R, mida saab kujutada tipu või mäena.
Pool teed ületanud, sööstab oluline signaal südame alumisse ossa, läbi Hisi kimbu niinimetatud jalgade, meenutades väliselt kaheksajala pikki kombitsaid, mis vatsakesi kallistavad. Impulsi juhtimine piki kimbu hargnenud protsesse kajastub S-laines - madalas soones R parema jala juures. Kui impulss levib mööda His kimbu jalgu vatsakestesse, tõmbuvad need kokku. Viimane konarlik T-laine tähistab südame taastumist (puhkust) enne järgmist tsüklit.

Diagnostilisi näitajaid saavad dešifreerida mitte ainult kardioloogid, vaid ka teised spetsialistid.
EKG 5 peamise hamba ees on näha ristkülikukujuline eend, seda ei tasu karta, kuna tegemist on kalibreerimis- või juhtsignaaliga. Hammaste vahel on horisontaalselt suunatud lõigud - segmendid, näiteks S-T (S-st T-ni) või P-Q (P-st Q-ni). Indikatiivse diagnoosi iseseisvaks tegemiseks peate meeles pidama sellist kontseptsiooni nagu QRS-kompleks - Q-, R- ja S-hammaste kombinatsioon, mis registreerib vatsakeste tööd.
Hambaid, mis tõusevad üle isomeetrilise joone, nimetatakse positiivseteks ja neid, mis asuvad nende all, nimetatakse negatiivseteks. Seetõttu vahelduvad kõik 5 hammast üksteise järel: P (positiivne), Q (negatiivne), R (positiivne), S (negatiivne) ja T (positiivne).
Juhib
Sageli võite kuulda inimestelt küsimust: miks kõik EKG graafikud erinevad üksteisest? Vastus on suhteliselt lihtne. Kõik lindil olevad kõverjooned peegeldavad südamenäitu, mis on saadud 10-12 värvilise elektroodi abil, mis on paigaldatud jäsemetele ja rindkere piirkonda. Nad loevad andmeid südameimpulsi kohta, mis asuvad lihaspumbast erinevatel kaugustel, kuna termolindi graafika on sageli üksteisest erinev.
Ainult kogenud spetsialist saab pädevalt kirjutada EKG järelduse, samal ajal kui patsiendil on võimalus kaaluda üldist teavet oma tervise kohta.
Kardiogrammi normaalsed näitajad
Nüüd, kui on selgunud, kuidas südame kardiogrammi dešifreerida, tuleks asuda normaalsete näitude otsese diagnoosimise juurde. Kuid enne nendega tutvumist on vaja hinnata EKG salvestuskiirust (50 mm / s või 25 mm / s), mis reeglina prinditakse automaatselt paberlindile. Seejärel saate tulemusest alates vaadata tabelis loetletud hammaste ja segmentide kestuse norme (arvutusi saab teha joonlaua või lindil olevate ruuduliste märgiste abil):
EKG tõlgendamise kõige olulisemate sätete hulgas võib nimetada järgmist:
- Segmendid S-T ja P-Q peaksid "liituma" isomeetrilise joonega ilma sellest kaugemale minemata.
- Q-laine sügavus ei tohi ületada ¼ kõige sihvakama hamba - R - kõrgusest.
- S-laine täpsed mõõtmised pole kinnitatud, kuid teadaolevalt ulatub see mõnikord 18–20 mm sügavusele.
- T-laine ei tohiks olla kõrgem kui R: selle maksimaalne väärtus on ½ R kõrgusest.
Samuti on oluline pulsi kontroll. On vaja võtta joonlaud ja mõõta R-i tippude vahele jäävate segmentide pikkust: saadud tulemused peavad üksteisega kokku langema. Südame löögisageduse (või südame löögisageduse) arvutamiseks tasub lugeda R 3 tipu vahel olevate väikeste lahtrite koguarv ja jagada digitaalne väärtus 2-ga. Järgmiseks peate rakendama ühte kahest valemist:
- 60/X*0,02 (kirjutuskiirusel 50 mm/s).
- 60/X*0,04 (kirjutuskiirusel 25 mm/s).
Kui see näitaja on vahemikus 59–60 kuni 90 lööki / min, on südame löögisagedus normaalne. Selle indeksi suurenemine tähendab tahhükardiat ja selge langus bradükardiat. Kui heas vormis inimese jaoks on pulss üle 95–100 löögi minutis üsna kahtlane märk, siis alla 5–6-aastaste laste puhul on see üks normi variante.

Iga hammas ja intervall näitab teatud ajavahemikku südamelihase tööks.
Milliseid patoloogiaid saab andmete dešifreerimisel tuvastada?
Kuigi EKG on oma struktuuri poolest üks ülilihtsaid uuringuid, pole sellisel südamehäirete diagnoosimisel analooge siiani. Kõige "populaarsemad" EKG-ga tuvastatud haigused leiate nii neile iseloomulike näitajate kirjelduse kui ka üksikasjalike graafiliste näidete uurimisel.
Täiskasvanutel registreeritakse see vaev sageli EKG tegemise ajal, kuid lastel on see äärmiselt haruldane. Haiguse levinumate "katalüsaatorite" hulka kuuluvad narkootikumide ja alkoholi tarvitamine, krooniline stress, hüpertüreoidism jne. PT-d eristavad ennekõike sagedased südamelöögid, mille näitajad jäävad vahemikku 138-140 kuni 240-. 250 lööki / min.
Selliste rünnakute (või paroksüsmi) ilmnemise tõttu ei ole mõlemal südamevatsakesel võimalik õigel ajal verega täituda, mis nõrgendab üldist verevoolu ja aeglustab järgmise hapniku portsjoni tarnimist kõikidesse kehaosadesse. keha, sealhulgas aju. Tahhükardiat iseloomustab modifitseeritud QRS-kompleksi olemasolu, kerge T-laine ja, mis kõige tähtsam, T ja P vahelise kauguse puudumine. Teisisõnu on elektrokardiogrammil olevad hammaste rühmad üksteise külge "liimitud". .

Haigus on üks "nähtamatutest tapjatest" ja nõuab viivitamatut kontakti mitmete spetsialistidega, sest kui see on äärmiselt tähelepanuta jäetud, võib see põhjustada inimese surma.
Bradükardia
Kui eelmine anomaalia viitas puudumisele segment T-P, siis on bradükardia selle antagonist. See haigus annab märkimisväärse pikenemine T-P, mis viitab impulsi nõrgale juhtimisele või selle ebaõigele saatele läbi südamelihase. Bradükardiaga patsientidel täheldatakse äärmiselt madalat südame löögisageduse indeksit - alla 40-60 löögi minutis. Kui regulaarset kehalist aktiivsust eelistavatel inimestel on haiguse kerge ilming normiks, siis valdaval enamusel muudel juhtudel võib rääkida üliraske haiguse tekkest.
Kui leitakse ilmseid bradükardia tunnuseid, on vaja läbida uuring niipea kui võimalik. terviklik läbivaatus.
Isheemia
Isheemiat nimetatakse müokardiinfarkti esilekutsujaks, sel põhjusel aitab anomaalia varajane avastamine kaasa surmava vaevuse leevenemisele ja sellest tulenevalt soodsale tulemusele. Eelnevalt sai mainitud, et S-T intervall peaks "mugavalt lebama" isoliinil, kuid selle väljajätmine 1. ja AVL-i juhtmetes (kuni 2,5 mm) annab märku just IHD-st. Mõnikord annab südame isheemiatõbi välja ainult T-laine, mis tavaliselt ei tohiks ületada ½ kõrgust R, kuid sel juhul võib see kas "kasvada" vanemaks elemendiks või langeda allapoole keskjoont. Ülejäänud hammastel olulisi muutusi ei toimu.
Laperdus ja kodade virvendus
Kodade virvendusarütmia on südame ebanormaalne seisund, mis väljendub elektriliste impulsside ebakorrapärases, kaootilises avaldumises südame ülemistes taskutes. Kvalitatiivset pinnaanalüüsi pole sellisel juhul mõnikord võimalik teha. Kuid teades, millele peaksite kõigepealt tähelepanu pöörama, saate EKG näitajaid ohutult dešifreerida. QRS-kompleksid ei ole põhimõttelise tähtsusega, kuna need on sageli stabiilsed, kuid nendevahelised lüngad on põhinäitajad: kui nad vilkuvad, näevad nad välja nagu sae sälkude seeria.

Patoloogiad on kardiogrammil selgelt eristatavad
Mitte nii kaootilised, suured lained QRS-ide vahel näitavad juba kodade laperdust, mida erinevalt virvendusest iseloomustab veidi tugevam südamelöök (kuni 400 lööki / min). Kodade kokkutõmbed ja erutus on vähesel määral allutatud kontrollile.
Kodade müokardi paksenemine
Müokardi lihaskihi kahtlase paksenemise ja venitusega kaasneb märkimisväärne sisemise verevoolu häire. Samal ajal täidavad kodad oma põhifunktsiooni pidevate katkestustega: paksenenud vasak kamber "surub" verd suurema jõuga vatsakesse. Kui proovite kodus EKG graafikut lugeda, peaksite keskenduma P-lainele, mis peegeldab südame ülaosa seisundit.
Kui see on omamoodi kuppel, millel on kaks punni, siis tõenäoliselt põeb patsient kõnealust haigust. Kuna müokardi paksenemine kvalifitseeritud meditsiinilise sekkumise puudumisel pikka aega kutsub esile insuldi või südameataki, on vajalik kardioloogi vastuvõtule niipea kui võimalik. Täpsem kirjeldus ebamugavad sümptomid, kui neid on.
Ekstrasüstool
Toota EKG tõlgendamine ekstrasüstoli "esimeste neelamiste" korral on see võimalik, kui on teadmisi arütmia eriilme erinäitajate kohta. Sellist graafikut hoolikalt uurides saab patsient tuvastada ebatavalisi ebanormaalseid hüppeid, mis ähmaselt meenutavad QRS-komplekse - ekstrasüstole. Need esinevad EKG mis tahes piirkonnas, neile järgneb sageli kompenseeriv paus, mis võimaldab südamelihasel enne uue erutus- ja kontraktsioonitsükli alustamist "puhata".
Ekstrasüstool sisse meditsiinipraktika sageli diagnoositakse tervetel inimestel. Enamikul juhtudel ei mõjuta see tavalist elukäiku ega ole seotud tõsiste haigustega. Arütmia tuvastamisel tuleks aga asjatundjatega ühendust võtta.
Atrioventrikulaarse südameblokaadi korral laieneb samanimeliste P-lainete vaheline lõhe, lisaks võivad need esineda analüüsi ajal EKG järeldused palju sagedamini kui QRS-kompleksid. Sellise mustri registreerimine näitab impulsi madalat juhtivust südame ülemistest kambritest vatsakestesse.

Kui haigus progresseerub, muutub elektrokardiogramm: nüüd "langeb" QRS mõne intervalliga üldisest P-lainete reast
Tema kimbu jalgade blokaad
Juhtimissüsteemi sellise elemendi nagu His kimbu riket ei tohiks mingil juhul ignoreerida, kuna see asub müokardi vahetus läheduses. Kaugelearenenud juhtudel kipub patoloogiline fookus "üle kandma" ühte südame olulisematest osadest. Äärmiselt ebameeldiva haiguse korral on täiesti võimalik EKG-d ise dešifreerida, tuleb vaid hoolikalt uurida termolindil olevat kõrgeimat hammast. Kui see ei moodusta mitte "sihvaka" L-tähte, vaid deformeerunud M-tähte, tähendab see, et Tema kimp on rünnatud.
Selle vasaku jala, mis suunab impulsi vasakusse vatsakesse, lüüasaamine toob kaasa S-laine täieliku kadumise. Ja lõhe R kahe tipu kokkupuutekoht asub isoliini kohal. Parema kimbu koore nõrgenemise kardiograafiline pilt on sarnane eelmisele, ainult R-laine juba märgatavate tippude liitumispunkt on keskjoone all. T on mõlemal juhul negatiivne.
müokardi infarkt
Müokard on killuke südamelihase kõige tihedamast ja paksemast kihist, mis on viimastel aastatel kannatanud mitmesuguste vaevuste all. Kõige ohtlikum neist on nekroos või müokardiinfarkt. Elektrokardiograafia dešifreerimisel on see teistest haigustest üsna eristatav. Kui 2 kodade head seisundit registreeriv P laine ei deformeeru, siis on EKG ülejäänud segmendid läbi teinud olulisi muutusi. Seega võib terav Q-laine isoliintasandi "läbistada" ja T saab muuta negatiivseks hambaks.
Südameinfarkti kõige ilmekam märk on ebaloomulik R-T tõus. On olemas mnemooniline reegel, mis võimaldab teil selle täpset välimust meeles pidada. Kui seda piirkonda uurides võib ette kujutada R vasakut tõusvat külge paremale kallutatud nagina, millel lehvib lipp, siis me räägime tõesti müokardi nekroosist.

Haigust diagnoositakse nii ägedas faasis kui ka pärast rünnaku taandumist.
ventrikulaarne fibrillatsioon
Vastasel juhul nimetatakse äärmiselt tõsist haigust kodade virvendusarütmiaks. Selle patoloogilise nähtuse eripäraks peetakse juhtivate kimpude ja sõlmede hävitavat aktiivsust, mis näitab lihaspumba kõigi 4 kambri kontrollimatut kokkutõmbumist. EKG tulemuste lugemine ja vatsakeste virvenduse äratundmine pole sugugi keeruline: ruudulisel lindil paistab see kaootiliste lainete ja lohkude jadana, mille parameetreid ei saa klassikaliste näitajatega korreleerida. Üheski segmendis ei näe te vähemalt üht tuttavat kompleksi.
Kui kodade virvendusarütmiaga patsiendile ei anta enneaegselt arstiabi ta sureb varsti.
WPW sündroom
Kui klassikaliste elektriimpulsi juhtimise radade kompleksis moodustub ootamatult ebanormaalne Kenti kimp, mis asub vasaku või parema aatriumi "mugavas hällis", võime kindlalt rääkida sellisest patoloogiast nagu WPW sündroom. Niipea, kui impulsid hakkavad liikuma mööda ebaloomulikku südameteed, läheb lihase rütm eksitama. "Õige" juhtivad kiud ei suuda kodadet täielikult verega varustada, sest impulsid eelistasid funktsionaalse tsükli lõpetamiseks lühemat teed.
SVC-sündroomi EKG-d eristavad mikrolaineahju ilmumine R-laine vasakusse jalga, QRS-kompleksi kerge laienemine ja loomulikult märkimisväärne vähenemine. intervall P-Q. Kuna WPW läbinud südame kardiogrammi dekodeerimine ei ole alati efektiivne, tuleb meditsiinipersonalile appi HM - Holteri meetod vaevuse diagnoosimiseks. See hõlmab nahale kinnitatud anduritega kompaktse seadme keha ööpäevaringset kandmist.
Pikaajaline jälgimine annab usaldusväärse diagnoosiga parema tulemuse. Südames lokaliseeritud anomaalia õigeaegseks “püüdmiseks” on soovitatav EKG-kabinetti külastada vähemalt kord aastas. Kui südame-veresoonkonna haiguste ravis on vajalik regulaarne meditsiiniline jälgimine, võib osutuda vajalikuks südame aktiivsuse sagedasem mõõtmine.




