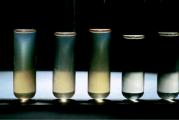
Signes d'ophtalmopathie endocrinienne modérément sévère. Ophtalmopathie endocrinienne - qu'est-ce que c'est? Causes, symptômes, diagnostic et traitement
Ophtalmopathie endocrinienne - une maladie des tissus rétrobulbaires et des muscles du globe oculaire de nature auto-immune, qui survient dans le contexte d'une pathologie de la glande thyroïde et entraîne le développement d'une exophtalmie, ou yeux exorbités, et d'un complexe de symptômes oculaires. R.J. a été le premier à décrire cette maladie. Tombes en 1835. C'est pourquoi certains auteurs appellent la pathologie l'ophtalmopathie de Graves. Jusqu'à récemment, on pensait que l'ophtalmopathie endocrinienne était le symptôme d'une maladie thyroïdienne auto-immune - le goitre toxique diffus. Actuellement, l'ophtalmopathie endocrinienne est considérée comme une maladie indépendante.
Les endocrinologues et les ophtalmologistes sont engagés dans l'étude et le traitement des patients atteints de cette pathologie. Selon les statistiques médicales, la maladie touche environ 2% de la population totale et les femmes en souffrent 6 à 8 fois plus souvent que les hommes. L'ophtalmopathie endocrinienne se manifeste le plus souvent en deux tranches d'âge - à 40-45 et 60-65 ans. De plus, la littérature décrit des cas de survenue de cette maladie dans l'enfance chez les filles âgées de 5 à 15 ans. Dans 80% des cas, l'ophtalmopathie de Graves accompagne des maladies qui perturbent la fonction hormonale de la glande thyroïde, et seulement dans un quart des cas survient dans le contexte de l'euthyroïdie - une condition fonctionnement normal glande thyroïde.
Causes et mécanismes de développement de l'ophtalmopathie endocrinienne
Dans 90 à 95% des cas, l'ophtalmopathie endocrinienne se développe dans le contexte d'un goitre toxique diffus. De plus, des lésions oculaires peuvent être observées à la fois au plus fort de la maladie sous-jacente et 10 à 15 ans après son traitement, et parfois bien avant.
La base de l'ophtalmopathie endocrinienne est une lésion des tissus mous de l'orbite, associée à un dysfonctionnement de la glande thyroïde de gravité variable. Les raisons déclenchant le développement de l'ophtalmopathie endocrinienne n'ont pas encore été élucidées. Les facteurs de départ de la pathologie sont considérés comme rétroviraux ou infection bactérienne, effets sur le corps des toxines, du tabagisme, des radiations, de l'insolation et du stress.
La nature auto-immune de la maladie est confirmée par le mécanisme de son développement, dans lequel le système immunitaire le patient perçoit la fibre entourant le globe oculaire comme un porteur de récepteurs de l'hormone stimulant la thyroïde, à la suite de quoi il commence à synthétiser des anticorps contre eux (anticorps dirigés contre le récepteur TSH, en abrégé AT to rTTH). Ayant pénétré dans la fibre de l'orbite, les anticorps provoquent une inflammation immunitaire, accompagnée d'une infiltration. Dans le même temps, les fibres commencent à produire activement des substances qui attirent les fluides - les glycosaminoglycanes.
Le résultat de ce processus est un gonflement du tissu cellulaire de l'œil et une augmentation du volume des muscles oculomoteurs, qui créent une pression dans la base osseuse de l'orbite, ce qui provoque par la suite des symptômes spécifiques de la maladie (principalement exophtalmie, protrusion de le globe oculaire vers l'avant avec l'apparition d'un symptôme de "yeux exorbités"). Au fil du temps, le processus inflammatoire s'atténue et l'infiltrat dégénère en tissu conjonctif, c.-à-d. une cicatrice se forme, après la formation de laquelle l'exophtalmie devient irréversible.
Ophtalmopathie endocrinienne - classification
Il existe plusieurs types de classifications de l'ophtalmopathie endocrinienne. En médecine domestique, la classification la plus courante est selon V.G. Baranov, selon lequel ils distinguent degré d'ophtalmopathie endocrinienne accompagnée de certaines manifestations cliniques.
- 1 degré caractérisé par un léger renflement (jusqu'à 16 mm), un gonflement modéré des paupières, sans altération de la fonction des muscles oculomoteurs et de la conjonctive;
- 2 degrés accompagné d'une exophtalmie modérée (jusqu'à 18 mm), d'un gonflement important des paupières supérieures et inférieures, ainsi que de la conjonctive, et d'une double vision périodique;
- 3 degrés. Elle se caractérise par une exophtalmie prononcée (jusqu'à 21 mm), l'impossibilité d'une fermeture complète des paupières, une érosion et des ulcères de la cornée, une mobilité limitée du globe oculaire et des signes d'atrophie du nerf optique.
En pratique également, la classification de l'ophtalmopathie endocrinienne par A.F. Brovkina, en fonction de la gravité des symptômes oculaires, et comprend trois formes principales maladies : exophtalmie thyréotoxique, exophtalmie oedémateuse et myopathie endocrinienne.
Symptômes de l'ophtalmopathie endocrinienne
Exophtalmie thyréotoxique se manifeste cliniquement par une légère protrusion vraie ou fausse globes oculaires, rétractation paupière supérieure, en raison de laquelle il y a une expansion de la fissure palpébrale, un léger tremblement des paupières fermées et une convergence insuffisante. Les changements morphologiques dans les tissus rétrobulbaires ne sont pas détectés. Amplitude de mouvement env. muscles des yeux non limité, le fond de l'œil - sans changement.
Pour exophtalmie oedémateuse les dommages bilatéraux aux globes oculaires sont caractéristiques, survenant plus souvent à des intervalles de temps différents, avec un intervalle allant jusqu'à plusieurs mois. Au cours de cette forme d'ophtalmopathie endocrinienne, on distingue trois stades.
1. Étape de l'indemnisation. L'apparition de la maladie se caractérise par un certain nombre de symptômes spécifiques, à savoir, le matin, il y a un léger affaissement de la paupière supérieure, qui disparaît le soir. La fente palpébrale se ferme complètement. Au fil du temps, l'affaissement partiel de la paupière se transforme en rétraction persistante (contraction) due à des spasmes et à une augmentation prolongée du tonus musculaire, ce qui entraîne une contracture du muscle Müller et du muscle droit supérieur de l'œil.
2. Stade sous-compensatoire. Le coin externe de la fissure palpébrale et la zone le long de la paupière inférieure sont affectés par un chémosis blanc, la pression intraoculaire augmente et un œdème non inflammatoire des tissus périoculaires se développe. Le bombement des yeux se développe très rapidement, la fissure palpébrale cesse de se fermer complètement. Les vaisseaux de la sclère se dilatent, deviennent alambiqués et forment une figure ressemblant à une croix en forme. C'est ce symptôme qui donne lieu au diagnostic d'exophtalmie oedémateuse. Lorsque les globes oculaires bougent, il y a une augmentation de la pression intraoculaire.
3. Stade décompensatoire. Elle se caractérise par une forte augmentation des symptômes. Un grand renflement se développe, la fissure palpébrale ne se ferme pas du tout en raison du gonflement des paupières et du tissu périoculaire. L'œil est immobilisé. Il y a du développement neuropathie optique entraînant une atrophie du nerf optique. En raison de la compression des nerfs ciliaires, une kératopathie et des lésions érosives et ulcéreuses de la cornée se développent. Si le traitement nécessaire n'est pas effectué, ce stade d'exophtalmie œdémateuse se termine par une fibrose des tissus de l'orbite et une forte détérioration de la vision due à un leucome cornéen ou à une atrophie du nerf optique.
Myopathie endocrinienne affecte le plus souvent les deux yeux, survient généralement chez les hommes dans le contexte d'un état hypothyroïdien ou euthyroïdien. Démarrer processus pathologique se manifeste par une vision double dont l'intensité tend à augmenter. Ensuite, l'exophtalmie se joint. L'œdème du tissu périoculaire avec cette forme d'ophtalmopathie endocrinienne n'est pas observé, mais les muscles oculomoteurs droits s'épaississent, ce qui entraîne une violation de leur fonction et une restriction du retrait des yeux vers l'extérieur, vers le bas et vers le haut. Le stade infiltrant de cette forme d'ophtalmopathie endocrinienne est de très courte durée et une fibrose tissulaire est observée après quelques mois.
Le renflement dans l'ophtalmopathie de Graves doit être différencié du faux renflement, qui peut survenir avec des processus inflammatoires dans l'orbite, des tumeurs et un degré important de myopie.
Comment diagnostique-t-on l'ophtalmopathie endocrinienne?
Le diagnostic d'"ophtalmopathie endocrinienne" est posé sur la base d'un complexe d'instruments et méthodes de laboratoireétudes menées par un endocrinologue et un ophtalmologiste.
Examen endocrinologique consiste à déterminer le niveau d'hormones thyroïdiennes, à identifier les anticorps dirigés contre les tissus glandulaires, procédure d'échographie glande thyroïde. Si l'échographie dans la structure de la glande révèle des ganglions de plus de 1 cm de diamètre, une biopsie par ponction est indiquée.
Examen ophtalmologique consiste en visiométrie, périmétrie, études de convergence. Il est obligatoire de procéder à un examen du fond d'œil - ophtalmoscopie, détermination du niveau de pression intraoculaire - tonométrie. S'il est nécessaire de clarifier le diagnostic, une IRM, une TDM, une échographie de l'orbite et une biopsie des muscles oculomoteurs peuvent être réalisées.
Traitement de l'ophtalmopathie endocrinienne
Les options de mesures thérapeutiques visant à corriger l'ophtalmopathie endocrinienne sont déterminées en fonction du degré de dysfonctionnement de la glande thyroïde, de la forme de la maladie et de la réversibilité des modifications pathologiques. Une condition préalable au succès du traitement est l'obtention d'un état euthyroïdien (niveaux normaux d'hormones T4 St., T3 St., TSH).
Les principaux objectifs du traitement sont l'hydratation de la conjonctive, la prévention du développement de la kératopathie, la correction de la pression intraoculaire, la suppression des processus de destruction à l'intérieur du globe oculaire et le maintien de la vision.
Étant donné que le processus se développe dans le contexte de la principale lésion auto-immune de la glande thyroïde, il est recommandé d'utiliser la nomination de médicaments qui suppriment la réponse immunitaire - glucocorticoïdes, corticostéroïdes. Les contre-indications à l'utilisation de ces médicaments peuvent servir de pancréatite, d'ulcères d'estomac, de thrombophlébite, de processus néoplasiques et de maladie mentale. De plus, la plasmaphérèse, l'hémosorption, la cryoaphérèse sont liées.
Les indicateurs d'hospitalisation du patient sont des signes tels qu'une forte restriction du mouvement des globes oculaires, une diplopie, un ulcère cornéen, des yeux exorbités rapidement progressifs, une suspicion de neuropathie optique.
Obligatoire correction de la fonction thyroïdienne thyrostatiques ou hormones. En l'absence d'effet de la consommation de drogues, ils ont recours à la thyroïdectomie - ablation de la glande thyroïde, suivie d'un traitement hormonal substitutif. Actuellement, l'opinion est de plus en plus répandue selon laquelle la glande thyroïde doit être complètement retirée dès les premiers symptômes d'ophtalmopathie, car après l'élimination du tissu thyroïdien dans le sang, le titre d'anticorps dirigés contre le récepteur TSH est considérablement réduit. Une diminution du titre d'anticorps améliore l'évolution de l'ophtalmopathie et augmente la probabilité d'une régression significative de ses symptômes. Plus la thyroïdectomie est réalisée tôt, plus l'amélioration de l'état des yeux est prononcée.
Comme traitement symptomatique L'ophtalmopathie endocrinienne est prescrite des médicaments qui normalisent les processus métaboliques dans les tissus - actovegin, prozerin, vitamines A et E, gouttes antibactériennes, larmes artificielles, onguents et gels hydratants. Il est également recommandé d'utiliser des méthodes de traitement physiothérapeutiques - électrophorèse à l'aloès, magnétothérapie sur le contour des yeux.
Opération l'ophtalmopathie endocrinienne comprend trois types d'opérations - le soulagement du stress dans l'orbite, les opérations sur l'appareil musculaire des yeux et des paupières. Le choix en faveur de l'un ou l'autre type d'intervention chirurgicale dépend des symptômes du processus pathologique. Décompression d'orbite, par exemple, est indiqué pour la neuropathie optique, les yeux exorbités sévères, les lésions ulcéreuses de la cornée et la subluxation du globe oculaire. Avec son aide, une augmentation du volume de l'orbite est obtenue grâce à la suppression d'une ou plusieurs parois de l'orbite et à l'excision du tissu périoculaire.
muscles oculomoteurs sont soumis à une action opératoire avec vision double persistante et strabisme, s'ils ne sont pas corrigés de manière conservatrice. Chirurgie des paupières consiste en un ensemble d'opérations plastiques et fonctionnelles, dont la sélection est effectuée en fonction de la forme du trouble développé (affaissement, gonflement des paupières, rétraction, etc.).
Pronostic de l'ophtalmopathie endocrinienne
Le pronostic de l'ophtalmopathie endocrinienne dépend de l'opportunité du traitement commencé. Si la maladie est diagnostiquée à un stade précoce et que le plan de traitement approprié est élaboré, une rémission prolongée de la maladie peut être obtenue et des conséquences irréversibles graves peuvent être évitées. Selon les statistiques, chez un tiers des patients, il y a une amélioration clinique, chez les deux tiers - une stabilisation du déroulement du processus. Dans 5 à 10 % des cas, une nouvelle progression de l'ophtalmopathie endocrinienne est possible.
Après le traitement, un contrôle ophtalmologique est requis après six mois, ainsi qu'une surveillance constante et une correction de la fonction thyroïdienne par un endocrinologue. Les patients atteints d'ophtalmopathie de Graves doivent être enregistrés au dispensaire.
Maladie de Basedow (maladie de Basedow, goitre toxique diffus)
La cause de la maladie de Graves réside dans le dysfonctionnement du système immunitaire humain, qui commence à produire des anticorps spéciaux - antithète du récepteur TSH, dirigés contre la propre glande thyroïde du patient.
Analyse des hormones thyroïdiennes
Un test sanguin pour les hormones thyroïdiennes est l'un des plus importants dans la pratique du Centre d'endocrinologie du Nord-Ouest. Dans l'article, vous trouverez toutes les informations que vous devez lire aux patients qui vont donner du sang pour les hormones thyroïdiennes
Opérations sur la glande thyroïde
Le Centre nord-ouest d'endocrinologie est la principale institution de chirurgie endocrinienne en Russie. Actuellement, le centre effectue plus de 5 000 interventions chirurgicales par an. glande thyroïde, glandes parathyroïdes (parathyroïdes), glandes surrénales. En termes de nombre d'opérations, le Centre d'endocrinologie du Nord-Ouest se classe régulièrement au premier rang en Russie et est l'une des trois principales cliniques européennes de chirurgie endocrinienne
Consultation d'endocrinologue
Les spécialistes du Centre d'endocrinologie du Nord-Ouest diagnostiquent et traitent les maladies du système endocrinien. Les endocrinologues du centre dans leur travail se basent sur les recommandations de l'Association européenne des endocrinologues et de l'Association américaine des endocrinologues cliniques. Les technologies diagnostiques et thérapeutiques modernes fournissent des résultats de traitement optimaux.
Échographie experte de la glande thyroïde
L'échographie de la glande thyroïde est la principale méthode pour évaluer la structure de cet organe. En raison de sa localisation superficielle, la glande thyroïde est facilement accessible pour l'échographie. Moderne appareils à ultrasons permettent d'examiner toutes les parties de la glande thyroïde, à l'exception de celles situées derrière le sternum ou la trachée.
Environ 2 % de la population souffre de lésions des tissus mous des yeux, qui sont associées à une inflammation auto-immune de la thyroïde. Les symptômes peuvent se développer simultanément avec une violation de la synthèse hormonale, précéder un dysfonctionnement ou survenir après 3 à 7 ans de rémission stable, ainsi qu'après une ablation incomplète de la glande thyroïde.
La thyrotoxicose est retrouvée chez 90% des patients atteints de cette pathologie., mais il y a aussi une production normale et faible d'hormones. Facteurs provoquants: infections virales ; irradiation, y compris ultraviolette lors d'un bain de soleil sur la plage ou dans un solarium; fumeur; contact avec des substances toxiques au travail; lésions auto-immunes des articulations, des tissus mous, ; prédisposition génétique.
Après une telle exposition, les cellules du système immunitaire mutent et commencent à détruire leurs propres tissus des muscles oculaires. Les composés formés en réponse stimulent la synthèse de substances qui retiennent l'eau dans les tissus. Cela conduit à un gonflement du tissu derrière le globe oculaire. A ce stade, les changements sont encore réversibles.. Au fil du temps, la germination des tissus oedémateux avec des fibres commence tissu conjonctif avec protrusion irréversible des yeux, complications sous forme de déficience visuelle, ulcères cornéens, faux glaucome.
Signes et symptômes de pathologie à un stade précoce: déchirure; sensation de sable dans les yeux; sécheresse accrue; douleur en regardant une source de lumière vive; poches sous les yeux.
Le stade étendu se caractérise déplacement antérieur unilatéral ou asymétrique du globe oculaire (exophtalmie). Symptômes: paupières gonflées, les poches ne diminuent pas selon l'heure de la journée et le régime de consommation d'alcool; saillie notable des globes oculaires; mal de crâne; rougeur des yeux; doublement d'objets; il est impossible de fermer complètement les paupières.
menerà l'inflammation de la conjonctive des yeux, de l'iris, des ulcères cornéens, de la xérophtalmie (yeux secs). Le gonflement des tissus comprime le nerf optique, entraînant une diminution de la vision, le développement d'un faux glaucome, un blocage des veines rétiniennes et un strabisme.
thyréotoxique, oedémateux, myopathique.
Diagnostic de pathologie: examen par un ophtalmologiste et un endocrinologue, analyse de sang, échographie de la glande, biopsie, examen de l'acuité visuelle, des champs, de la fonction musculaire oculaire ; mesure de la protrusion, examen du fond d'œil, biomicroscopie de la média oculaire, tonométrie, IRM et scanner.
Traitement de l'ophtalmopathie endocrinienne :

En savoir plus dans notre article sur l'ophtalmopathie endocrinienne, le traitement de la pathologie et les recommandations des médecins.
📌 Lire cet article
Causes, y compris après l'ablation de la glande thyroïde
Environ 2 % de la population souffre de lésions des tissus mous des yeux, qui sont associées à une inflammation auto-immune de la thyroïde. On la retrouve plus souvent chez la femme, les pics d'incidence ont été notés à 10, 20, 40 et 60 ans. Les symptômes peuvent se développer simultanément avec une violation de la synthèse hormonale, précéder un dysfonctionnement ou survenir après 3 à 7 ans de rémission stable, ainsi qu'après une ablation incomplète de la glande thyroïde.
Il est caractéristique que 90% des patients atteints de cette pathologie soient retrouvés, mais une production normale et faible d'hormones est également constatée. Si l'état d'arrière-plan est thyroïdite auto-immune, il y a alors une fluctuation de l'activité de la glande thyroïde en fonction du stade.
Facteurs provoquant l'ophtalmopathie:
- infections virales;
- irradiation, y compris ultraviolette lors d'un bain de soleil sur la plage ou dans un solarium;
- fumeur;
- contact avec des substances toxiques au travail;
- lésions auto-immunes des articulations, des tissus mous, diabète de type 1 ;
- prédisposition génétique.
Après une telle exposition, les cellules du système immunitaire mutent et commencent à détruire leurs propres tissus des muscles oculaires. Les composés formés en réponse (facteurs de croissance) stimulent la synthèse de substances qui retiennent l'eau dans les tissus. Cela conduit à un gonflement du tissu derrière le globe oculaire. A ce stade, les changements sont encore réversibles.
Mais avec le temps, la germination des tissus oedémateux avec des fibres de tissu conjonctif commence par une saillie irréversible des yeux, des complications sous forme de déficience visuelle, des ulcères cornéens, un faux glaucome.
Le stade développé est caractérisé par un déplacement antérieur unilatéral ou asymétrique du globe oculaire (exophtalmie). Les symptômes au cours de cette période de maladie comprennent :
- paupières gonflées, les poches ne diminuent pas en fonction de l'heure de la journée et du régime de consommation d'alcool;
- saillie notable des globes oculaires (premier degré jusqu'à 16 mm, deuxième jusqu'à 20 mm, troisième plus de 20);
- mal de crâne;
- rougeur des yeux;
- doublement des contours des objets ;
- il est impossible de fermer complètement les paupières.
Chez les patients, ces troubles entraînent une inflammation de la conjonctive des yeux, de l'iris, des ulcères cornéens, de la xérophtalmie (yeux secs). Le gonflement des tissus comprime le nerf optique, entraînant une diminution de la vision. En raison de la restriction des mouvements des globes oculaires, l'écoulement du liquide intraoculaire est perturbé par le développement d'un faux glaucome, blocage des veines rétiniennes. Les dommages aux muscles oculomoteurs provoquent un strabisme.
Classification de l'ophtalmopathie endocrinienne
La maladie se manifeste sous trois formes :
Formes de la maladie |
Les symptômes |
thyrotoxique |
Éclat pathologique, difficulté à s'approcher en regardant un point proche, saillie vers l'avant, la paupière supérieure est en retard en baissant les yeux vers le bas, tirant les paupières vers le haut (yeux ouverts pendant le sommeil), tremblement. |
oedémateux |
Les yeux sont fortement déplacés vers l'avant (plus de 25 mm), les tissus qui les entourent sont oedémateux (prononcez "poches" sous et au-dessus des yeux), la mobilité est limitée, dédoublée, ulcères cornéens avec non fermeture des paupières, douleurs dans yeux, congestion du fond d'œil. |
myopathe |
Les muscles qui bougent les yeux sont principalement touchés, il est difficile de regarder vers le haut et vers l'extérieur, le doublement, la destruction progressive des fibres musculaires provoque un strabisme sévère. |
Diagnostic de pathologie
Le patient doit être examiné par un ophtalmologiste et un endocrinologue. Attribuez un tel plan d'arpentage :
- un test sanguin pour les anticorps dirigés contre les tissus, le niveau de thyroxine et de triiodothyronine, hormone stimulant la thyroïde de l'hypophyse;
- Échographie de la glande, lorsqu'un nœud est détecté, sa ponction avec examen cellulaire (biopsie) est recommandée;
- étude de l'acuité visuelle, des champs, de la fonction des muscles de l'œil ;
- mesurer la taille de la saillie (exophtalmométrie), l'angle de déviation du strabisme;
- examen du fond d'œil;
- biomicroscopie des milieux oculaires ;
- tonométrie (détermination de la pression intraoculaire) pour exclure le glaucome ;
- IRM et CT pour diagnostic différentiel avec des tumeurs.

 CT (signes d'ophtalmopathie endocrinienne)
CT (signes d'ophtalmopathie endocrinienne) Un signe important est une violation du système immunitaire - une diminution des lymphocytes T, une augmentation des anticorps: anti-nucléaire, contre la thyroglobuline, la peroxydase tissulaire, les muscles oculaires, la substance colloïdale de la glande thyroïde. S'il est difficile de poser un diagnostic, une biopsie des muscles de l'œil est prescrite.
Traitement de l'ophtalmopathie endocrinienne
Le choix de la méthode de traitement dépend du stade de la maladie, de la nature de la modification de l'activité hormonale (hyperthyroïdie, hypothyroïdie,).
Thérapie par impulsions
Comme cette maladie est auto-immune, la méthode la plus importante est l'utilisation d'hormones du groupe des glucocorticoïdes (Metipred, Prednisolone, Dexamethasone). Ils ont un effet suppresseur sur la formation d'anticorps, réduisent l'enflure et l'inflammation. Les médicaments sont pris par voie orale, injectés, moins souvent injectés derrière le globe oculaire.
Avec la menace de cécité, une thérapie par impulsions avec Metipred est prescrite. Cela implique l'utilisation de doses ultra-élevées dans un traitement de courte durée. Le jour, les patients reçoivent 1000 mg du médicament pendant 5 jours par voie intraveineuse. Des études récentes ont montré que si 1 g de méthylprednisolone est administré une fois par semaine, l'efficacité du traitement ne diminue pas et le risque Effets secondaires(ulcères gastriques et duodénaux, hypertension, thrombophlébite) diminue.
Les glucocorticoïdes sont contre-indiqués dans l'exacerbation de l'ulcère peptique, pancréatite aiguë, violation du système de coagulation sanguine, présence d'une tumeur ou désordre mental. Il est recommandé à ces patients d'irradier les tissus oculaires avec des rayons X, de purifier le sang par plasmaphérèse, cryoaphérèse, immuno- et hémosorption.
Thérapie médicale
Pour corriger les troubles hormonaux, Mercazolil, Espa-carb sont utilisés pour la production excessive d'hormones thyroïdiennes (thyrotoxicose) et Euthyrox, à faible activité (). Le traitement est effectué jusqu'à l'obtention d'une synthèse normale - un état euthyroïdien. Si cela ne peut pas être fait à l'aide de médicaments, la glande est retirée et des hormones sont prescrites au patient pour remplacer la fonction perdue.
Pour normaliser le métabolisme tissulaire, Actovegin, Solcoseryl se présentent sous la forme d'un gel oculaire, d'injections et de comprimés. Pour améliorer le fonctionnement des muscles oculomoteurs, Prozerin est administré. Les vitamines A et E aident à restaurer l'intégrité des membranes et à prévenir la formation de défauts ulcéreux, la sécheresse.Des préparations absorbables (lidase, extrait d'aloès, enzymes) sont également utilisées pour l'électrophorèse.
Il existe des méthodes qui n'appartiennent pas aux principales, mais des résultats probants ont été obtenus chez certains patients. Avec la nomination combinée de Trental et de Nicotinamide, il a été possible de ralentir la progression de l'ophtalmopathie en raison de l'inhibition de la formation de mucopolysaccharide, qui retient l'eau dans le tissu périoculaire. Les analogues de la somatostatine (Lanréotide et Octréotide) bloquent l'activité d'un des facteurs de croissance qui stimulent l'exophtalmie.
Opération
Trois méthodes peuvent être choisies pour le traitement des patients :
- orbitotomie - l'une des parois de l'orbite de l'œil et la fibre sont enlevées. Cela aide à augmenter le volume de l'orbite. Il est indiqué pour les signes de compression nerveuse, un déplacement prononcé des yeux;
- la correction des muscles oculaires est effectuée avec des douleurs, une vision double, un strabisme, qui ne peuvent pas être atténués avec des lunettes spéciales;
- la chirurgie des paupières est prescrite pour l'enveloppement de la partie mobile, les spasmes, les lésions des glandes lacrymales.
Méthodes folkloriques
La maladie est auto-immune, donc préparations à base de plantes au mieux, ils n'ont aucun effet, et au pire, ils provoquent une progression rapide des symptômes. Les méthodes alternatives de traitement peuvent entraîner une perte de temps. Dans de tels cas, les lésions oculaires réversibles sont remplacées par une pathologie stable. À formulaire de course maladies, même l'utilisation d'une hormonothérapie active et d'une intervention chirurgicale ne guérit pas complètement l'ophtalmopathie.
Les lésions oculaires dans cette maladie sont une affection secondaire. La cause de l'ophtalmopathie est un dysfonctionnement de la glande thyroïde et du système immunitaire du corps. Le traitement de ces troubles n'est possible qu'avec l'aide de l'hormonothérapie, de la chirurgie et de la radiothérapie.
Plus la maladie est détectée tôt, plus elle est susceptible d'arrêter sa progression et de restaurer la vision. Par conséquent, il est recommandé que si une gêne visuelle apparaît dans le contexte d'une hypertrophie de la glande thyroïde, d'un pouls rapide, de transpiration, de douleurs cardiaques, contactez immédiatement un ophtalmologiste et un endocrinologue et terminez le traitement.
Il est important de considérer que toute automédication, l'utilisation de médicaments et de compléments alimentaires sans examen préalable et sans recommandation d'un médecin peuvent entraîner des complications. Si, pour un certain nombre de facteurs, les opinions divergent quant à l'impact sur le développement de la maladie, le tabagisme est alors reconnu comme une cause fiable de formes graves de pathologie.
Chez les fumeurs, le traitement chirurgical n'est pas toujours efficace. L'arrêt de la nicotine est considéré comme un must pour les patients.
Regardez la vidéo sur l'ophtalmopathie endocrinienne :
Ophtalmopathie endocrinienne et grossesse
En général, la présence de thyrotoxicose et d'ophtalmopathie est considérée comme un facteur conduisant à une évolution sévère de la grossesse. Mais chez certains patients, la progression de la maladie ralentit du fait que l'immunité est supprimée pendant cette période. Parmi les symptômes oculaires, on trouve le plus souvent un éblouissement accru des yeux, une exophtalmie, un clignotement rare et un assombrissement de la peau des paupières. L'approche du traitement dépend du degré de violation de la formation d'hormones thyroïdiennes.
Une thyrotoxicose sévère non résolue, des niveaux élevés d'anticorps dirigés contre la glande thyroïde sont des indications pour mettre fin à la procréation. Cela est dû au fait que les anticorps et les hormones de la mère traversent le placenta et que l'enfant naît avec une thyrotoxicose congénitale.
Si une femme envisage toujours de prolonger la grossesse, des médicaments à effet inhibiteur sont prescrits, plus souvent du Propicil, qui pénètre dans la barrière utéroplacentaire dans une moindre mesure. Il a été démontré que les préparations sédatives à base de plantes (infusion d'agripaume et de valériane) atténuent les violations de l'activité cardiaque et du fonctionnement du système nerveux.
L'ophtalmopathie endocrinienne est une lésion des tissus de l'orbite des yeux et des membranes oculaires dans les maladies de la glande thyroïde. La principale raison du développement est la formation d'anticorps dirigés contre ses propres cellules. Elle se caractérise par une exophtalmie, une mobilité oculaire altérée, une difficulté à évacuer le liquide oculaire, un doublement, une augmentation de la pression intraoculaire, une diminution de la vision.
Pour poser un diagnostic, un examen ophtalmologique et endocrinologique est réalisé. Un traitement médicamenteux intensif est indiqué, avec inefficacité - ablation de la glande et chirurgie corrective.
L'endocrine ou ophtalmopathie de Graves est une lésion des muscles et des tissus rétrobulbaires du globe oculaire qui survient avec les maladies thyroïdiennes auto-immunes. Chez la plupart des patients, la pathologie se développe avec, moins fréquemment, la cause est une thyroïdite ou une lésion isolée de l'orbite oculaire est observée.
La maladie entraîne le développement d'yeux exorbités, une augmentation de la pression intraoculaire et une bifurcation de l'image.
Les symptômes de l'ophtalmopathie endocrinienne sont le plus souvent détectés chez les femmes catégorie d'âge 40–45 et 60–65 ans. La maladie peut également être diagnostiquée chez les enfants de moins de 15 ans. De plus, les jeunes tolèrent facilement la maladie et les patients âgés souffrent de formes sévères d'EOP.
La principale raison du développement de l'ophtalmopathie endocrinienne sont les processus auto-immuns dans le corps. Dans le même temps, le système immunitaire humain commence à percevoir le tissu oculaire comme corps étranger et produisent des anticorps spécifiques contre les récepteurs de l'hormone stimulant la thyroïde (AT à TSH). Les lymphocytes T provoquent la formation d'œdèmes, une augmentation du volume des fibres musculaires, un processus inflammatoire et une infiltration.

Au fur et à mesure que l'inflammation diminue, les tissus sains sont remplacés par du tissu conjonctif, après 1 à 2 ans supplémentaires, des cicatrices se forment, après quoi l'exophtalmie persiste à vie.
L'ophtalmopathie endocrinienne peut être diagnostiquée avec les maladies suivantes:
- thyrotoxicose;
- la thyroïdite auto-immune de Hashimoto ;
- cancer de la thyroïde;
- Diabète;
- hypothyroïdie.
Chez 15% des patients, un état euthyroïdien est enregistré, dans lequel le fonctionnement de la glande thyroïde n'est pas altéré. Les facteurs provoquant le développement de l'ophtalmopathie endocrinienne comprennent les bactéries, infection virale, exposition aux radiations, tabagisme, stress.
Des dommages aux tissus de l'orbite peuvent survenir pendant cours aigu goitre diffus ou bien avant son apparition, chez certains patients les symptômes persistent encore plusieurs années après le traitement (3 à 8 ans).
Signes cliniques d'ophtalmopathie endocrinienne
Avec la thyrotoxicose, une exophtalmie se développe, caractérisée par une saillie des globes oculaires vers l'extérieur. Le volume de la paupière supérieure diminue, à cause de quoi l'incision de la fissure palpébrale augmente, le patient ne peut pas fermer complètement les yeux. Les symptômes s'aggravent généralement après 18 mois.

Symptômes de l'ophtalmopathie endocrinienne :
- sensation de sable dans les yeux;
- photophobie;
- larmoiement;
- avec l'ophtalmopathie, les yeux secs apparaissent;
- diplopie - doublement de l'image en regardant de côté;
- mal de crâne;
- exophtalmie - yeux exorbités;
- Symptôme de Kocher - l'apparition d'une zone visible de la sclère entre la paupière supérieure et l'iris en regardant vers le bas;
- strabisme;
- l'ophtalmopathie provoque une rougeur de la conjonctive, de la sclère;
- pigmentation de la peau des paupières;
- clignotement rare;
- l'impossibilité de détourner le gaz vers les côtés ;
- tremblement, affaissement des paupières.
L'exophtalmie dans l'ophtalmopathie endocrinienne est unilatérale ou affecte les deux yeux. En raison de la fermeture incomplète des paupières, une ulcération de la cornée se produit, une conjonctivite chronique, une iridocyclite et un syndrome de l'œil sec se développent. Avec un œdème sévère, on observe une compression du nerf optique, entraînant une déficience visuelle, une atrophie fibres nerveuses. Les dommages aux muscles du fond d'œil entraînent une augmentation de la pression intraoculaire, un strabisme, une thrombose veineuse rétinienne se forme.
Si une myopathie des muscles oculomoteurs se développe avec une ophtalmopathie endocrinienne, alors une vision double se produit, la pathologie a une évolution progressive. Ces symptômes surviennent principalement chez les hommes souffrant d'hypothyroïdie ou d'un état euthyroïdien. Plus tard, l'exophtalmie se joint, le gonflement de la fibre n'est pas observé, mais le volume des muscles augmente, le patient ne peut pas bouger les yeux de haut en bas. Les zones d'infiltration sont rapidement remplacées par des tissus fibreux.
Symptômes de l'exophtalmie oedémateuse
L'ophtalmopathie endocrinienne oedémateuse se caractérise par des lésions oculaires bilatérales, la pathologie n'est pas observée simultanément, l'intervalle peut aller jusqu'à plusieurs mois. Cette forme de la maladie comporte 3 étapes de l'évolution:
- La compensation de l'ophtalmopathie se développe progressivement. Les patients notent l'affaissement de la paupière supérieure dans la première moitié de la journée et le soir, l'état revient à la normale. Au fur et à mesure que la maladie progresse, une rétraction de la paupière se produit, une augmentation de la fissure palpébrale. Le tonus musculaire augmente, une contracture se produit.
- La sous-compensation de l'ophtalmopathie endocrinienne s'accompagne d'une augmentation de la pression intraoculaire, d'un gonflement des tissus rétrobulbaires de nature non inflammatoire, d'une exophtalmie et de la chémosis de la paupière inférieure. Les symptômes des yeux exorbités se manifestent clairement, les paupières ne se ferment pas complètement, les petits vaisseaux de la sclère deviennent tortueux et forment un motif en forme de croix.
- Le stade de décompensation de l'ophtalmopathie endocrinienne se caractérise par une augmentation du tableau clinique. En raison du gonflement de la fibre, l'œil devient immobile, le nerf optique est endommagé. La cornée s'ulcère, une kératopathie se développe. Sans thérapie, les fibres nerveuses s'atrophient, la vision se détériore en raison de la formation d'une épine.
L'ophtalmopathie endocrinienne dans la plupart des cas n'entraîne pas de perte de vision, mais l'aggrave considérablement en raison d'une complication de la kératite, de la neuropathie de compression.

Classification de l'ophtalmopathie endocrinienne
Selon le degré de manifestation symptômes cliniques Les tubes intensificateurs d'image sont classés selon la méthode de Baranov :
- I degré d'ophtalmopathie se manifeste par une légère exophtalmie inférieure à 16 mm, il y a un gonflement des paupières, du sable dans les yeux, des muqueuses sèches, des larmoiements. Les violations des fonctions motrices ne se produisent pas.
- II degré d'ophtalmopathie endocrinienne - exophtalmie jusqu'à 18 mm, légères modifications de la sclère, muscles oculomoteurs, sable, larmoiement, photophobie, diplopie, gonflement des paupières.
- III degré d'ophtalmopathie endocrinienne - le renflement est prononcé jusqu'à 22 mm, une fermeture incomplète des paupières, des ulcères cornéens, une mobilité oculaire altérée, une déficience visuelle, des symptômes de diplopie persistante sont enregistrés.
Selon la méthode de Brovkina, l'ophtalmopathie endocrinienne est classée en exophtalmie thyrotoxique, œdémateuse et myopathie. Chacune des étapes peut passer à la suivante sans traitement en temps opportun.
La classification internationale NOSPECS a ses propres caractéristiques.
0 ophtalmopathie endocrinienne de classe N - aucun symptôme.
Classe 1 O - rétraction de la paupière supérieure.
Ophtalmopathie endocrinienne de classe 2 S - atteinte des tissus mous :
- disparu;
- minimal;
- gravité modérée;
- prononcé.

Ophtalmopathie endocrinienne de classe 3 P - la présence de signes d'exophtalmie :
- moins de 22 mm;
- 22–25 mm ;
- 25–27 mm ;
- plus de 27 millimètres.
Ophtalmopathie endocrinienne de classe 4 E - atteinte des muscles oculomoteurs :
- il n'y a aucun symptôme;
- légère limitation de la mobilité des globes oculaires;
- limitation prononcée de la mobilité;
- fixation définitive.
Ophtalmopathie endocrinienne de classe 5 D - symptômes de lésions cornéennes :
- disparu;
- modéré;
- ulcération;
- perforations, nécrose.
Ophtalmopathie de grade 6 S - atteinte du nerf optique :
- moins de 0,65 ;
- 0,65–0,3;
- 0,3–0,12;

Les degrés graves incluent à partir de 3 et la classe 6 est diagnostiquée comme une forme compliquée d'ophtalmopathie endocrinienne.
Diagnostic différentiel
Pour évaluer l'état de la glande thyroïde, les patients effectuent un test sanguin pour le niveau d'hormones thyroïdiennes, d'anticorps dirigés contre les récepteurs et de TPO. Avec l'ophtalmopathie endocrinienne, la concentration de T3 et T4 dépasse considérablement la norme.
Examen échographique, vous permet de déterminer la taille et le degré d'élargissement du corps, d'identifier formations nodulaires. Si de gros nodules de plus de 1 cm de diamètre sont trouvés, une biopsie par aspiration à l'aiguille fine est réalisée.
L'examen ophtalmologique comprend l'échographie de l'orbite du fond d'œil, la mesure de la pression intraoculaire, la périmétrie, l'acuité visuelle et les champs visuels. L'état de la cornée, le degré de mobilité de la pomme sont évalués. De plus, un scanner, une IRM de l'orbite, une biopsie musculaire peuvent être prescrits.
L'ophtalmopathie auto-immune est différenciée avec la myosthénie, la pseudoexophtalmie avec la myopie, le phlegmon de l'orbite, tumeurs malignes orbites, neuropathies d'autres étiologies.
Méthodes de traitement
Le traitement de l'ophtalmopathie est prescrit en tenant compte de la gravité et de la cause de la pathologie. Appliquer des méthodes thérapeutiques conservatrices et chirurgicales. Les troubles de la glande thyroïde sont éliminés sous la supervision d'un endocrinologue. Les patients se voient prescrire un remplacement hormonothérapie ou prendre des thyréostatiques qui suppriment l'hypersécrétion de T3, T4. Avec l'inefficacité des médicaments, une ablation partielle ou complète de la glande thyroïde est effectuée.

Pour soulager les symptômes inflammation aiguë avec l'ophtalmopathie endocrinienne, les glucocorticoïdes (prednisolone), les stéroïdes sont prescrits. La cyclosporine est indiquée pour supprimer les processus immunitaires, le médicament modifie les fonctions des lymphocytes T, est prescrit dans traitement complexe ophtalmopathie endocrinienne.
La thérapie par impulsions est pratiquée pour les neuropathies, les inflammations sévères. Les hormones sont administrées par voie intraveineuse à fortes doses pour un temps limité. Si après 2 jours le résultat souhaité n'est pas atteint, une intervention chirurgicale est effectuée.
Pour le traitement de l'ophtalmopathie endocrinienne, la méthode d'administration rétrobulbaire de glucocorticoïdes est utilisée. Les médicaments sont injectés dans l'orbite supérieure-inférieure à une profondeur de 1,5 cm.Cette méthode permet d'augmenter la concentration du médicament directement dans les tissus affectés.
L'ophtalmopathie endocrinienne, accompagnée d'une diplopie persistante, d'une diminution de la vision, d'une inflammation, est traitée avec radiothérapie. Les rayons X aident à détruire les fibroblastes et les lymphocytes T anormaux. Bon résultat atteint avec un traitement précoce de l'EOP avec l'utilisation complexe de glucocorticostéroïdes.
En tant que traitement symptomatique de l'ophtalmopathie endocrinienne, on prescrit des médicaments normalisant le métabolisme (Prozerin), des collyres antibactériens, des gels, des vitamines A, E. Des procédures physiothérapeutiques sont effectuées: magnétothérapie, électrophorèse à l'aloès.
Thérapie de la thyrotoxicose
Un traitement conservateur est prescrit pour une légère augmentation de la taille de la glande thyroïde sans symptômes de compression de l'œsophage, de la trachée et des signes prononcés d'ophtalmopathie endocrinienne. Patients atteints de nodules thyroïdiens et d'exophtalmie pharmacothérapie prescrit avant un traitement chirurgical ou l'utilisation d'iode radioactif.

Un état euthyroïdien peut être atteint 3 à 5 semaines après une cure de thyréostatique. Dans 50% des cas, la rémission dure jusqu'à 2 ans, le reste des patients rechute. Dans le même temps, un titre élevé d'anticorps anti-TSH est retrouvé dans le sang des patients.
La thérapie thyrostatique chez les patients atteints d'ophtalmopathie est réalisée avec des médicaments du groupe thionamide:
- Timozole;
- Mercazolil.
De plus, des β-bloquants sont prescrits pour empêcher la conversion tissulaire de la thyroxine en triiodothyronine. Il existe 2 types de traitement thyréostatique : la monothérapie ou une association complexe de thyréostatiques avec la L-thyroxine. L'efficacité des résultats est évaluée par le niveau de T3, T4, Indicateurs TSH non informatif.
Avec l'ophtalmopathie endocrinienne, elle est réalisée en prenant une molécule d'iode active, qui peut s'accumuler dans les tissus de la glande thyroïde et provoquer la destruction de ses cellules. En conséquence, la sécrétion d'hormones thyroïdiennes diminue, suivie du développement de l'hypothyroïdie et de la nomination d'un traitement de remplacement de la thyroxine.
L'intervention chirurgicale est indiquée pour les grosses glandes thyroïdiennes, la compression de l'œsophage, la trachée, la localisation anormale du goitre et l'inefficacité traitement conservateur. Une excision partielle de l'organe est effectuée ou la glande thyroïde est complètement retirée.

Traitement chirurgical de l'ophtalmopathie endocrinienne
L'indication chirurgicale est :
- inefficacité du traitement conservateur ;
- neuropathie optique de compression;
- subluxation du globe oculaire;
- exophtalmie prononcée;
- symptômes de lésions cornéennes graves.
La décompression des orbites dans l'ophtalmopathie endocrinienne prévient la mort de l'œil, augmente le volume des orbites. Au cours de l'opération, une ablation partielle des parois de l'orbite et du tissu affecté est effectuée, ce qui permet de ralentir la progression de la maladie, de réduire la pression intraoculaire et de réduire l'exophtalmie.
La décompression orbitale s'effectue de plusieurs manières :
- La méthode transantrale consiste à enlever la paroi inférieure, médiale ou externe de l'orbite. Une complication de l'opération peut être une violation de la sensibilité dans la région périorbitaire.
- La décompression transfrontale est réalisée par excision de la paroi antérieure de l'orbite avec accès par l'os frontal. En conséquence, les symptômes de l'exophtalmie diminuent, la pression diminue. Avec cette méthode, il existe un risque de saignement, de lésions des structures cérébrales, de liquorrhée, de méningite.
- L'OD interne est l'ablation du tissu rétrobulbaire jusqu'à 6 mm³. Cette méthode est utilisée dans l'état normal des tissus mous (ophtalmopathie classe 2 Sa), qui est déterminé par les résultats de CT, IRM.
- Décompression endoscopique transendmoïdale - ablation de la paroi médiale de l'orbite jusqu'au sinus sphénoïdal. À la suite de l'opération, les tissus rétrobulbaires sont déplacés vers la zone du labyrinthe ethmoïde, la position du globe oculaire est normalisée et il est possible d'obtenir une régression de l'exophtalmie.

Correction chirurgicale des muscles oculomoteurs en cas de strabisme, la diplopie est réalisée pendant la période de stabilisation de l'état du patient. Pour obtenir le résultat souhaité, pour améliorer la vision binoculaire chez les patients atteints d'ophtalmopathie, plusieurs opérations peuvent être nécessaires. Pour éliminer les défauts esthétiques, un allongement chirurgical des paupières est effectué, des injections de Botuloxine, de Triamcinolone sous-conjonctivale sont faites pour réduire la rétraction et fermer complètement l'œil.
La tarsorraphie latérale (suture des bords des paupières) avec ophtalmopathie endocrinienne aide à corriger les paupières supérieures et inférieures, mais l'efficacité de cette procédure est inférieure à la DO. La ténotomie de Mueller permet la chute des paupières. La dernière étape est la blépharoplastie et la dacryopexie des ouvertures lacrymales.
Prévoir
L'efficacité du traitement de l'ophtalmopathie endocrinienne dépend de la rapidité avec laquelle les médicaments ont été prescrits. Un traitement approprié de la maladie dans les premiers stades peut empêcher la progression et le développement de complications, et une rémission prolongée peut être obtenue. La détérioration de l'état n'est notée que chez 5% des patients.
Il est conseillé aux personnes souffrant de symptômes d'ophtalmopathie endocrinienne d'abandonner les mauvaises habitudes, de porter des lunettes noires, d'utiliser des gouttes gouttes pour les yeux pour protéger la cornée du dessèchement. Les patients doivent être inscrits dans un dispensaire, examinés régulièrement par un endocrinologue et un ophtalmologiste, prendre des médicaments thyréostatiques ou de thérapie de remplacement prescrits par un médecin. Une fois tous les 3 mois, vous devez donner du sang au niveau des hormones thyroïdiennes.
L'ophtalmopathie endocrinienne se caractérise par des lésions des tissus rétrobulbaires des orbites oculaires avec des degrés d'intensité variables. Les symptômes de la pathologie se développent le plus souvent avec une thyrotoxicose de la glande thyroïde causée par une hypersécrétion d'hormones thyroïdiennes dans le contexte de processus auto-immuns. Le traitement doit être effectué de manière globale, y compris l'utilisation de thyréostatiques, de glucocorticoïdes, de stéroïdes et d'immunosuppresseurs. Avec une neuropathie optique sévère, une exophtalmie, une décompression chirurgicale des orbites oculaires est réalisée.
L'ophtalmopathie endocrinienne est une maladie dans laquelle les tissus mous de l'œil sont affectés, qui se développe en raison de la pathologie de la glande thyroïde. L'ophtalmopathie endocrinienne se manifeste principalement par une exophtalmie et un gonflement avec inflammation des tissus oculaires. Pour le diagnostic de l'ophtalmopathie endocrinienne, des examens tels que l'exophtalmométrie, la biomicroscopie et la tomodensitométrie de l'orbite sont prescrits. Des tests du système immunitaire sont également effectués.
Causes de l'ophtalmopathie endocrinienne
L'ophtalmopathie endocrinienne peut apparaître lors des premiers processus auto-immuns émergents dans la glande thyroïde.
Ce qui provoque l'apparition de l'ophtalmopathie n'a pas été entièrement élucidé. Mais fondamentalement, le début du développement sont des facteurs tels que infections respiratoires et le tabagisme, les rayonnements à faible dose et les sels de métaux lourds, ainsi que le stress et les maladies auto-immunes telles que le diabète. Les formes bénignes d'ophtalmopathie endocrinienne sont plus fréquentes chez les jeunes, mais la forme sévère est typique des personnes âgées.
Il s'avère que lorsqu'ils sont mutés, les lymphocytes T commencent à interagir avec les récepteurs des membranes des cellules des muscles oculaires, provoquant la formation de changements spécifiques en eux. La réaction auto-immune des lymphocytes T provoque la libération de cytokines, qui à leur tour induisent la prolifération de fibroblastes, la production de collagène et de glycosaminoglycanes. La production de glycosaminoglycanes forme un œdème lors de la liaison de l'eau et contribue à une augmentation du volume de la fibre ratrobulbaire. Un tel gonflement des tissus de l'orbite au fil du temps est remplacé par une fibrose, ce qui conduit finalement à un processus irréversible d'exophtalmie.
Classification de l'ophtalmopathie endocrinienne
Avec le développement de l'ophtalmopathie endocrinienne, plusieurs phases d'exsudation inflammatoire, d'infiltration et des phases de prolifération et de fibrose sont observées.
Il existe également trois stades d'ophtalmopathie endocrinienne : l'exophtalmie thyréotoxique, l'exophtalmie oedémateuse et la myopathie endocrinienne. Considérons-les plus en détail.
Exophtalmie thyréotoxique
L'exophtalmie thyréotoxique se caractérise par une protrusion vraie ou fausse du globe oculaire, il existe également un décalage de la paupière lorsque l'œil est baissé et une brillance excessive.
exophtalmie oedémateuse
L'exophtalmie œdémateuse se manifeste par une saillie prononcée du globe oculaire de deux à trois centimètres et un œdème bilatéral des tissus périorbitaires. Il y a aussi une forte détérioration de la mobilité des globes oculaires. À l'avenir, la progression de l'ophtalmopathie endocrinienne se produit avec une ophtalmoplégie complète et la non-fermeture des fissures palpébrales, des ulcères cornéens - un processus qui se déroule dans la cornée de l'œil, accompagné de la formation d'un cratère défaut ulcératif se manifeste. Une telle maladie survient avec une diminution de la vision et une opacification de la cornée.
forme endocrine
La forme endocrinienne de la myopathie affecte le plus souvent les muscles oculomoteurs droits et conduit finalement à une diplopie, c'est ce qu'on appelle le manque de mouvement des yeux, le strabisme.
Pour déterminer la gravité de l'ophtalmopathie, le tableau des degrés de Baranov est utilisé. Les critères suivants seront donc nécessaires pour déterminer le premier degré:
- exophtalmie légère;
- léger gonflement de la paupière;
- tissus conjonctifs intacts;
- le mouvement des muscles oculaires n'était pas altéré.
Pour le second degré, on a la caractéristique suivante :
- sévérité modérée de l'exophtalmie;
- l'œdème des paupières est significativement augmenté par rapport au premier degré ;
- la présence d'un gonflement de la conjonctive.
Le troisième degré d'ophtalmopathie endocrinienne diffère des deux degrés précédents par une diplopie prononcée et des ulcères cornéens, une atrophie du nerf optique se produit également, avec destruction complète des fibres nerveuses qui transmettent l'irritation visuelle de la rétine au cerveau. Une telle atrophie du nerf optique provoque une perte complète de la vision.
Symptômes de l'ophtalmopathie
De bonne heure manifestations cliniques les ophtalmopathies se caractérisent par une chute de pression dans l'œil, une sécheresse ou vice versa, un larmoiement, la présence d'une gêne due à la lumière vive et un gonflement de la région périorbitaire de l'œil. À l'avenir, l'exophtalmie se développe, dont la présence a d'abord un développement asymétrique ou unilatéral.
Pendant la période de manifestations déjà clairement visibles des symptômes cliniques de l'ophtalmopathie endocrinienne, des signes d'augmentation des globes oculaires, un gonflement des paupières, ainsi que des maux de tête prononcés commencent à apparaître. De plus, avec une fermeture incomplète de la paupière, l'apparition d'ulcères cornéens et de conjonctivite est assurée.
L'exophtalmie prononcée entraîne une compression du nerf optique et son atrophie supplémentaire. De plus, l'exophtalmie en présence d'ophtalmopathie endocrinienne nécessite une clarification et une comparaison plus minutieuses de ses différences avec la pseudoexophtalmie, cela se produit souvent avec un degré accru de myopie ou diverses tumeurs telles que le sarcome orbitaire ou le méningiome.
Avec la mobilité impossible des globes oculaires, une pression se produit à l'intérieur de l'œil et le développement d'un pseudoglaucome.
Diagnostic de l'ophtalmopathie endocrinienne
Dans le diagnostic, le goitre toxique diffus concomitant revêt une importance particulière, mais pas la seule et la plus importante. En présence d'un processus bilatéral caractéristique, le patient est diagnostiqué presque immédiatement. Il est assez rare d'utiliser l'échographie pour déterminer l'épaisseur des muscles oculomoteurs.
Dans un certain nombre de cas, une telle étude est réalisée pour le diagnostic actif de l'ophtalmopathie endocrinienne cliniquement inexprimée, sa définition permet d'identifier le goitre toxique dans les cas où il est difficile de le distinguer des autres maladies qui se développent avec la thyrotoxicose. La même fonction est réalisée par l'étude IRM, c'est l'analyse la plus informative dans ce cas. Raison principale de rendez-vous cette étude- une indication chez un patient d'exophtalmie unilatérale, pour exclure une tumeur rétrobulbaire.
Lors du diagnostic d'ophtalmopathie diabétique, il est important d'établir l'activité de l'ophtalmopathie endocrinienne à l'aide du tableau clinique avant de prescrire un traitement. Pour ce faire, il existe une échelle d'activité clinique de un à sept points :
- Douleur rétrobulbaire spontanée ;
- Douleur lors des mouvements oculaires;
- Rougeur des paupières;
- gonflement;
- Injections conjonctivales ;
- chémosis;
- Gonflement de la caroncule.
L'ophtalmopathie endocrinienne à cette échelle est considérée comme active à partir de quatre points.
Traitement de l'ophtalmopathie endocrinienne
Le traitement est effectué en collaboration avec un ophtalmologiste et un endocrinologue, en tenant compte des stades sévères de la maladie et des anomalies du fonctionnement de la glande thyroïde. Le succès du traitement est vérifié par l'obtention d'un état euthyroïdien stable.
L'hypothyroïdie et la thyrotoxicose affectent négativement l'évolution de l'ophtalmopathie endocrinienne, et l'aggravation de l'état est enregistrée avec une transition assez rapide d'un état à un autre, par conséquent, après l'application d'un traitement chirurgical, il est utile de contrôler clairement le niveau d'hormones thyroïdiennes dans le sang , et des mesures préventives doivent être prises par rapport à l'hypothyroïdie.
Caractéristiques du traitement de l'ophtalmopathie endocrinienne
Assez souvent image clinique l'ophtalmopathie endocrinienne est observée chez les patients sans troubles cliniques de la glande thyroïde. Chez ces patients, l'examen peut révéler une thyrotoxicose subclinique ou une hypothyroïdie subclinique, et l'absence de changements pathologiques est également possible. En l'absence de tout changement pathologique, un test à la thyrolibérine est prescrit. De plus, le patient est observé par un endocrinologue, chez qui le contrôle dynamique de l'état de la thyroïde est effectué.
Lors de la détermination du traitement, il faut également comprendre que la maladie a la propriété de rémission spontanée. Le traitement est également prescrit en tenant compte de la gravité et de l'activité de la maladie.
Quel traitement est fourni pour les différents stades de la maladie
Quelle que soit la gravité de la maladie, il est nécessaire d'arrêter de fumer et de protéger la cornée avec des gouttes, cela vaut la peine de porter des lunettes teintées.
- Avec une forme légère d'ophtalmopathie, seul le contrôle du processus est effectué sans intervention.
- Avec une sévérité modérée de l'ophtalmopathie et la phase active, il vaut la peine d'utiliser un traitement anti-inflammatoire. La sévérité modérée de l'ophtalmopathie et la phase inactive provoquent le recours à la chirurgie réparatrice.
- Dans l'ophtalmopathie endocrinienne sévère, une thérapie pulsée avec des glucocorticoïdes et une décompression des orbites sont utilisées.
Dans la plupart des cas, la thérapie active n'est pas utilisée pour l'ophtalmopathie endocrinienne, car la maladie a une forme assez bénigne et est sujette à une rémission naturelle, quelles que soient les actions. Néanmoins, le patient doit respecter certaines règles, par exemple, arrêter de fumer et utiliser des gouttes pour les yeux.
Ce qui est requis pour le traitement
La principale condition de rémission est le maintien de l'euthyroïdie. Dans l'ophtalmopathie endocrinienne modérée et sévère, la thérapie pulsée à la méthylprednisolone est souvent utilisée, qui est la plus efficace et la plus efficace. méthode sûre. Les contre-indications à l'utilisation de la thérapie pulsée peuvent être ulcère peptique estomac ou duodénum, pancréatite ou hypertension artérielle.
La prednisolone orale est également utilisée, mais cette méthode présente un risque élevé d'effets secondaires. Un problème assez courant avec l'utilisation du traitement aux glucocorticoïdes est le développement fréquent de rechutes d'ophtalmopathie endocrinienne après l'arrêt des médicaments.
Radiothérapie
La radiothérapie est prescrite aux personnes diagnostiquées avec une ophtalmopathie endocrinienne aux stades modérés et sévères des symptômes inflammatoires, de la diplopie et de la perte complète de la vision. Le rayonnement a la propriété de détruire les fibroblastes orbitaires et les lymphocytes. Après l'application du rayonnement, il faudra quelques semaines pour que la réaction souhaitée se produise. Pendant cette période, le processus inflammatoire prend de l'ampleur. Au cours des deux premières semaines de traitement, l'état de la plupart des personnes atteintes de cette maladie est stimulé à l'aide de stéroïdes. La meilleure réponse à la radiothérapie se produit chez les patients au pic processus inflammatoire. L'utilisation de la radiothérapie peut donner le meilleur effet en combinaison avec une thérapie aux stéroïdes.
Étant donné que l'utilisation de la radiothérapie peut affecter l'amélioration de la situation en cas de dysfonctionnements de la motricité, l'utilisation de la radiothérapie en tant que type de traitement unique n'est pas prescrite pour le traitement de la diplopie. L'irradiation orbitaire dans l'ophtalmopathie endocrinienne devient la méthode de traitement la plus sûre. L'irradiation n'est pas prescrite aux personnes atteintes de Diabète en raison de la possibilité d'aggravation de la rétinopathie.
Radiothérapie
Aussi avec l'utilisation diverses drogues il existe une méthode de radiothérapie sur la zone des orbites avec l'utilisation synchrone de glucocorticoïdes. La radiothérapie est utilisée pour les exophtalmies oedémateuses clairement marquées, avec un traitement inefficace avec des glucocorticoïdes seuls, une irradiation à distance des orbites est réalisée à partir de champs droits et latéraux avec protection du champ antérieur de l'œil.
La radiothérapie a des effets anti-inflammatoires et antiprolifératifs, provoque une diminution des cytokines et de l'activité sécrétoire des fibroblastes. L'efficacité de la radiothérapie est évaluée deux mois après le traitement. Une forme sévère d'ophtalmopathie endocrinienne implique l'utilisation d'un traitement chirurgical pour la décompression des orbites. Le traitement chirurgical est utilisé au stade de la fibrose.
Il existe également trois types de traitement chirurgical, ce sont:
- opérations sur les paupières avec lésions de la cornée;
- chirurgie corrective des muscles moteurs des yeux, réalisée en présence de strabisme;
- décompression chirurgicale des orbites, qui est utilisée pour soulager la compression du nerf optique.
Dans le cas d'une petite rétraction de la paupière lors de la restauration de l'état euthyroïdien, un traitement chirurgical est utilisé pour allonger la paupière. Cette intervention réduit l'exposition de la cornée et est réalisée pour masquer une exophtalmie légère à modérée. Pour les patients qui n'ont pas la possibilité d'opérer les paupières, au lieu d'allonger chirurgicalement paupière supérieure, des injections de toxine botulique et de triamcinolone sous-conjonctivale sont utilisées dans la paupière supérieure.
La tarsorraphie latérale réduit la rétraction des paupières supérieures et inférieures et est moins souhaitable car les résultats esthétiques et la stabilité sont moins bons.
L'affaissement de la paupière supérieure est dû à une ténotomie dosée du releveur.
Un tel traitement est également utilisé dans la phase inactive de l'ophtalmopathie endocrinienne avec des troubles visuels et cosmétiques prononcés. Plus thérapie efficace considéré comme un rayonnement avec l'utilisation de glucocorticoïdes.
Pronostic de l'ophtalmopathie endocrinienne
Seuls deux pour cent des patients présentent une forme sévère d'ophtalmopathie endocrinienne, qui entraîne de graves complications oculaires. Au stade actuel, la médecine se situe à un niveau auquel le traitement permet d'obtenir une rémission stable et d'éviter les conséquences graves de la maladie.
Teneur
La défaite des tissus rétrobulbaires et des muscles du globe oculaire due à des pathologies auto-immunes de la glande thyroïde en médecine est appelée ophtalmopathie endocrinienne. Les complications de la maladie sont la bifurcation de l'image, l'augmentation de la pression intraoculaire, les yeux exorbités.
Traitement conservateur
L'ophtalmopathie avec thyrotoxicose, goitre toxique diffus ou thyroïdite est traitée avec succès dans les premiers stades à l'aide d'un traitement conservateur. Pour cela, les groupes de médicaments suivants sont utilisés:
- Les thyrostatiques (Carbimazole, Mercazolil) sont prescrits pour atteindre un état euthyroïdien en cas d'hyperthyroïdie chez un patient atteint d'ophtalmopathie endocrinienne.
- Hormones thyroïdiennes (lévothyroxine) - stabilise l'état du patient en reconstituant l'hormone manquante (thérapie de remplacement).
- Glucocorticoïdes (Prednisolone, Diprospan) - ont un effet immunosuppresseur et anti-oedémateux. Les médicaments sont prescrits par voie intraveineuse et rétrobulbarno (dans la partie externe supérieure de l'orbite de l'œil).
- Bêta-bloquants (Atenolol, Vasacor) - empêchent la conversion de la thyroxine en triiodothyronine.
- Immunosuppresseurs (Cyclosporine) - supprime la capacité de la glande thyroïde à produire l'une ou l'autre hormone en excès.
- Diurétique (Diakarbe, Furosémide) - soulage le gonflement du globe oculaire, des tissus.
- Stimulants du métabolisme (Actovegin) - restaurent l'activité musculaire des yeux endommagés.
- Hydratant (Oftagel, Carbomer) - prévient le dessèchement de la muqueuse des yeux.

Les médicaments pour le traitement de l'ophtalmopathie endocrinienne sont prescrits de manière complexe. Brève description des moyens efficaces :
|
Nom |
Propriétés |
Mode d'application |
Particularités |
|
Thiamazole |
Accélère l'excrétion des iodures de la glande thyroïde |
5 mg 3-4 r / j - avec une forme légère de thyrotoxicose 15-20 mg r / j - sous forme sévère |
Autorisé pendant la grossesse à petites doses |
|
Méthylprednisolone |
Supprime la production hypophysaire de l'hormone adrénocorticotrope |
4-60 mg 1 r / j pour les adultes 0,41-0,67 mg / kg - pour les enfants 30 mg/kg - thérapie pulsée toutes les 6 heures |
Efficace sur étapes tardives ophtalmopathie endocrinienne |
|
thyroxine |
Compense le manque d'hormones thyroïdiennes |
1,6-1,8 mcg / kg - pour les patients de moins de 55 ans 0,9 mcg - pour les personnes souffrant de maladies cardiaques et de plus de 55 ans |
Le médicament est pris à vie avec l'hypothyroïdie |
Thérapie chirurgicale
Le traitement de l'ophtalmopathie endocrinienne n'est pas toujours efficace lors de l'utilisation d'un traitement conservateur. Pour cette raison, une intervention chirurgicale est utilisée.
Les indications pour cela sont:
- exophtalmie prononcée (déplacement d'un ou des deux globes oculaires vers l'avant);
- diplopie (vision partagée);
- rétraction irréversible (contraction) des paupières;
- l'apparition d'ulcères sur la cornée des yeux;
- gonflement sévère des glandes lacrymales, des paupières;
- compression du nerf optique;
- prolifération du tissu rétrobulbaire.

Le traitement chirurgical de l'ophtalmopathie endocrinienne est réalisé de plusieurs manières. Ceux-ci inclus:
|
La méthode de traitement chirurgical de l'ophtalmopathie |
Type de manipulation |
Indications chirurgicales |
|
Décompression (diminution de la pression intraoculaire) |
Ablation du tissu rétrobulbaire Suppression d'une ou plusieurs parois de l'orbite |
exophtalmie, ulcération de la cornée, lésion du nerf optique, renflement |
|
Chirurgie des paupières |
Tarsorraphie (suture des bords extérieurs des paupières) Augmenter la longueur de la paupière |
Omission, adhérence, œdème, inversion des paupières |
|
Opération sur les muscles locomoteurs |
Mouvement, raccourcissement, fixation par sutures, ablation, allongement, création de plis des muscles de l'orbite oculaire |
Diplopie, strabisme, paralysie du muscle oculaire |
|
Procédures chirurgicales sur la glande thyroïde |
Thyroïdectomie (prélèvement d'organe) |
Inefficacité traitement médical troubles hormonaux |
Méthodes folkloriques
Traitement de l'exophtalmie et des autres conséquences de l'ophtalmopathie endocrinienne avec méthodes folkloriques pas réalisé. Des moyens de médecine alternative sont utilisés pour soulager la condition. Plusieurs recettes bien connues pour l'ophtalmopathie endocrinienne:
|
Ingrédients |
Méthode de cuisson |
Mode d'application |
|
Sauge - 100 g Eau - 200 ml Lait - 100 ml |
Faites sécher l'herbe à la vapeur avec de l'eau bouillante et insistez dans un endroit sombre pendant 8 heures. Après souche |
Une heure après avoir mangé, 1 c. 3 fois par jour avec un demi verre de lait |
|
Agripaume - 20 g Vodka - 100 ml |
Broyer les matières premières, verser la vodka. Conserver la teinture dans un verre foncé pendant 14 jours |
30 gouttes 3-4 r/j 30 minutes avant les repas |
|
Persil (feuilles) - 100 g Eau - 500 ml |
Les feuilles fraîches versent de l'eau bouillante, laisser reposer 15-20 minutes |
200 ml 3 r / j une heure après avoir mangé Compresses pour les yeux - 5-6 r / j |

Vidéo
Avez-vous trouvé une erreur dans le texte ?
Sélectionnez-le, appuyez sur Ctrl + Entrée et nous allons le réparer !