Akutne i kronične bolesti ždrijela. Hronične upalne bolesti ždrijela Upalne bolesti jednjaka uključuju
Akutna inflamatorne bolestiždrijela i larinksa
Akutna upala ždrijela Akutna upala nazofarinksa To linija. Glavne pritužbe pacijenata su neugodne senzacije u nazofarinksu - peckanje, trnci, suhoća, često nakupljanje sluzavog sekreta; glavobolja lokalizovana u okcipitalnoj regiji. Djeca često imaju poteškoća s disanjem i šumom u nosu. Uz dominantnu lokalizaciju procesa u predjelu ušća slušnih cijevi, javlja se bol u ušima, gubitak sluha prema vrsti provodljivosti zvuka. Kod odraslih ova bolest se javlja bez naglog pogoršanja općeg stanja, a kod djece temperaturni odgovor je značajno, posebno u slučajevima kada se upala proteže na larinks i dušnik. Uvećani i bolni cervikalni i okcipitalni limfni čvorovi. Diferencijalna dijagnoza treba provesti s difterijskim nazofaringitisom (kod difterije se obično vizualiziraju prljavo sivi nanosi; pregled razmaza iz nazofarinksa obično omogućava jasno utvrđivanje prirode lezije difterije); s urođenim sifilitičkim i gonokoknim procesom (ovdje dolaze do izražaja drugi znakovi - gonorejni konjunktivitis, s luesom - hepatosplenomegalija, karakteristične promjene na koži); s bolestima sfenoidnog sinusa i ćelija etmoidnog lavirinta (ovdje rendgenski pregled pomaže u postavljanju ispravne dijagnoze). Tretman. Infuzije se daju u svaku polovinu nosa 2% (za djecu) i 5% (za odrasle) otopine protargola ili kolargola 3 puta dnevno; kod teške upale, 0,25% rastvor srebrnog nitrata se ulije u nosnu šupljinu, a zatim vazokonstriktorne kapi. Provođenje općeg protuupalnog i antibakterijskog liječenja opravdano je samo uz izraženu temperaturnu reakciju i razvoj komplikacija. Prikazano je imenovanje multivitamina, fizioterapija - kvarc na tabanima, UHF na području nosa.
Akutna upala orofarinksa (faringitis) Klinika. Kod akutnog faringitisa pacijenti se najčešće žale na suhoću, bol i bol u grlu. Bol se može širiti u uho prilikom gutanja. Faringoskopijom se utvrđuje hiperemija i oticanje sluznice orofarinksa, povećanje i svijetla hiperemija limfoidnih granula smještenih na stražnjoj strani ždrijela. Teški oblici akutnog faringitisa su praćeni povećanjem regionalnih limfnih čvorova, u djece, u nekim slučajevima, temperaturnom reakcijom. Proces se može širiti prema gore (zahvaćajući nazofarinks, ušća slušnih cijevi) i prema dolje (na sluznicu larinksa i dušnika). Prijelaz u kronične oblike obično je posljedica stalne izloženosti patogenom faktoru (profesionalna opasnost, kronična somatska patologija). Diferencijalna dijagnoza kod djece se provodi s gonorejnim faringitisom, sifilitičnim lezijama. U odraslih, faringitis (u slučaju njegove neinfektivne geneze) treba smatrati manifestacijom pogoršanja kronične somatske patologije, prvenstveno bolesti gastrointestinalnog trakta (budući da je ždrijelo svojevrsno „ogledalo“ koje odražava probleme u organima koji se nalaze ispod). Tretman sastoji se u isključivanju nadražujuće hrane, upotrebi inhalacija i sprejeva toplih alkalnih i antibakterijskih otopina, uz opću reakciju organizma, prikazano je imenovanje paracetamola, kao i pijenje puno tekućine, bogat vitaminima C. Kod jakog edema indicirano je imenovanje antihistaminika.
Angina
Među kliničarima je uobičajeno da sve dostupne oblike angine dijele na vulgarne (banalne) i atipične.
Vulgarni (banalni) tonzilitis Vulgarni (banalni) tonzilitis se uglavnom prepoznaje po faringoskopskim znacima. Za anginu vulgaris karakteristična su četiri uobičajena znaka: 1) teški simptomi opšte intoksikacije organizma; 2) patološke promene na palatinskim krajnicima; 3) trajanje postupka nije duže od 7 dana; 4) bakterijska ili virusna infekcija kao primarni faktor etiologije. Postoji nekoliko oblika: Kataralna angina počinje akutno, javlja se peckanje, znojenje, blagi bol pri gutanju. Prilikom pregleda otkriva se difuzna hiperemija tkiva krajnika, rubovi palatinskih lukova, krajnici su uvećani, ponekad prekriveni filmom mukopurulentnog eksudata. Jezik suv, obložen. Regionalni limfni čvorovi su umjereno povećani. Folikularna angina obično počinje akutno - povećanjem tjelesne temperature na 38-39 0 C, oštrim bolom u grlu, pojačanim gutanjem, opći simptomi intoksikacije su izraženiji - glavobolja, ponekad bol u leđima, groznica, drhtavica, opšta slabost. U krvi, izražene upalne promjene - neutrofilija do 12-15 tisuća, umjereni pomak uboda ulijevo, eozinofilija, ESR doseže 30-40 mm / h. Regionalni limfni čvorovi su uvećani i bolni. Faringoskopijom - difuzna hiperemija i infiltracija mekog nepca i lukova, povećanje i hiperemija palatinskih krajnika, na njihovoj površini se utvrđuju brojni gnojni folikuli koji se obično otvaraju 2-3 dana od početka bolesti. Lacunarna angina trči teže. Kada se gleda na hiperemičnoj površini palatinskih krajnika, uočavaju se žućkasto-bijeli plakovi, koji se lako uklanjaju lopaticom, bilateralne lokalizacije. Pojave intoksikacije su izraženije. Fibrinozna (fibrinozno-membranozna) angina je varijacija dvije prethodne upale grla i razvija se kada pucaju gnojni folikuli ili fibrinozne naslage formiraju film. Ovdje je potrebno izvršiti diferencijalna dijagnoza sa difteritskim lezijama (na osnovu bakteriološkog pregleda razmaza). Tretman. Osnova racionalnog liječenja angine sastoji se od poštivanja štedljivog režima, lokalne i opće terapije. Prvih dana potreban je odmor u krevetu, dodjela pojedinačnih posuđa, predmeta za njegu; hospitalizacija na infektivnom odjeljenju neophodna je samo u teškim i dijagnostički nejasnim slučajevima bolesti. Hrana treba da bude mekana, neiritirajuća, hranljiva, pijenje puno vode će pomoći u detoksikaciji. Prilikom propisivanja lijekova potreban je sveobuhvatan pristup. Osnova liječenja je antibiotska terapija (prednost se daje antibioticima širok raspon akcije - polusintetski penicilini, makrolidi, cefalosporini), kurs od 5 dana. Imenovanje antihistaminika pomoći će zaustaviti edem, koji u osnovi izaziva bol. Kod teške intoksikacije potrebno je pratiti stanje kardiovaskularnog i respiratorni sistemi. U smislu lokalnog liječenja, preporučljivo je koristiti lijekove koji imaju lokalno protuupalno, analgetsko i antiseptičko djelovanje (Septolete, Strepsils, Neo-Angin). Visoko efikasna su i ispiranja lijekovima koji imaju kompleksno djelovanje (OKI, teksetidin). Flegmonous angina (intratonsilarni apsces) je relativno rijedak, obično kao rezultat gnojnog srastanja područja krajnika; ova lezija je obično jednostrana. U ovom slučaju, krajnik je hiperemičan, uvećan, njegova površina je napeta, palpacija je bolna. Mali intratonzilarni apscesi se obično otvaraju spontano i mogu biti asimptomatski, ali to se uglavnom događa kada apsces probije u usnu šupljinu, kada se isprazni u paratonzilarno tkivo, razvija se klinika peritonzilarnog apscesa. Liječenje se sastoji od širokog otvaranja apscesa, s indikovanom uklanjanjem krajnika za recidiv. Herpangina razvija se uglavnom kod male djece, vrlo je zarazan i obično se prenosi vazdušno-kapljičnim putem, rjeđe fekalno-oralnim putem. Uzrokuju adenovirusi, virus gripe, Coxsackie virus. Bolest počinje akutno, povišenom temperaturom do 38-40 0 C, grloboljom pri gutanju, glavoboljom i bolovima u mišićima, povraćanje i proljev također nisu rijetki kao znaci opće intoksikacije. Prilikom faringoskopije - difuzna hiperemija u mekom nepcu, na cijeloj površini sluznice orofaringea nalaze se male crvenkaste vezikule koje se povlače nakon 3-4 dana. Za atipičnu anginu prvenstveno važi Simanovsky-Vincentova angina(uzročnik je simbioza fuziformnog bacila i spirohete usne duplje), osnova za postavljanje ispravne dijagnoze je mikrobiološki pregled brisa. Diferencijalnu dijagnozu ovakvog tonzilitisa treba provesti sa difterijom ždrijela, sifilisom svih stadijuma, tuberkuloznim lezijama krajnika, sistemskim oboljenjima hematopoetskih organa, koje su praćene stvaranjem nekrotičnih masa u krajnicima, s tumorima krajnika. Angina nazofaringealnih krajnika(akutni adenoiditis) se uglavnom javlja kod djece, što je povezano s rastom ovog krajnika u djetinjstvo. Uzročnik može biti virus ili mikroorganizam. Kod starije djece sa akutnim adenoiditisom dolazi do blagog narušavanja općeg stanja, subfebrilnog stanja, prvi simptom je peckanje u nazofarinksu, a zatim bolest teče kao akutni rinitis, tj. javlja se otežano nazalno disanje, vodenast, sluzav, a potom i gnojni iscjedak iz nosa. Javljaju se bolovi u ušima, nazalitet, u nekim slučajevima moguć je dodatak akutnog upale srednjeg uha. Faringoskopijom i stražnjom rinoskopijom postoji svijetla hiperemija sluznice zadnji zidždrijela, kroz koje iz nazofarinksa teče mukopurulentni iscjedak. Nazofaringealni tonzil se povećava u veličini, hiperemičan je, na njegovoj površini postoje točkasti ili kontinuirani napadi. U male djece, akutni adenoiditis počinje naglo povećanjem tjelesne temperature do 40 0 C, često s teškim simptomima intoksikacije - povraćanjem, rijetkim stolicama, simptomima iritacije moždanih ovojnica. Nakon 1-2 dana javlja se otežano nazalno disanje, iscjedak iz nosa, povećanje regionalnih limfnih čvorova. Komplikacije adenoiditisa - kataralni ili gnojni otitis media, retrofaringealni apsces, suppuration regionalnih limfnih čvorova. Diferencijalna dijagnoza kod djece provodi se s dječjim zaraznim bolestima, kod kojih je moguć razvoj upale u nazofaringealnom tonzilu. Tretman, opći i lokalni, provode se po istim principima kao i kod angine, akutnog rinitisa. U dojenačkoj dobi potrebno je pre svakog hranjenja prepisati vazokonstriktorne kapi za nos. Ređe angine su sledeće. Oštećenje bočnih izbočina- obično se povezuje s akutnim adenoiditisom ili se javlja nakon tonzilektomije. Ovu vrstu angine karakterizira pojava na početku razvoja procesa boli u grlu sa zračenjem u ušima. At angina jajovodnih krajnika(koja se uglavnom javlja i kod akutnih upalnih bolesti ždrijela) tipičan simptom, uz upale grla koje se šire u uši, jesu začepljene uši. Tačnu dijagnozu je lako postaviti stražnjom rinoskopijom. Angina lingvalnog krajnika javlja se uglavnom u srednjoj i starijoj životnoj dobi, a karakterističan je tu bol pri izbočenju jezika i njegovoj palpaciji. Dijagnoza se postavlja laringoskopijom. Ovdje je važno zapamtiti takve strašne komplikacije lingvalne upale grla kao što su edem i stenoza larinksa, glositis i flegmona dna usta. Za liječnika opće prakse važno je pravilno i pravovremeno prepoznati lokalne komplikacije tonzilitisa, koje zahtijevaju konsultacije i liječenje otorinolaringologa. Ovo je prije svega paratonzilitis, koji se razvija nekoliko dana nakon završetka egzacerbacije hronični tonzilitis ili angina. Proces je najčešće lokaliziran u prednjoj ili anteroposteriornoj regiji između kapsule palatinskog krajnika i gornjeg dijela prednjeg nepčanog luka. Njegova stražnja lokalizacija je između krajnika i stražnjeg luka, donja je između donjeg pola i bočnog zida ždrijela, lateralna između srednjeg dijela krajnika i bočnog zida ždrijela. U klinici je tipična pojava jednostrane boli pri gutanju, koja s razvojem procesa postaje trajna i naglo se pojačava pri gutanju. Javlja se trzmus - tonički grč žvačnih mišića, govor postaje nazalan i nejasan. Kao rezultat regionalnog cervikalnog limfadenitisa javlja se bolna reakcija pri okretanju glave. Prijelaz paratonzilitisa iz edematozne, infiltrativne faze u fazu apscesiranja obično se javlja 3.-4. 4-5. dana može doći do samostalnog otvaranja apscesa - bilo u usnoj šupljini ili u parafaringealnom prostoru, što dovodi do razvoja teške komplikacije - parafaringitisa. Na početku bolesti, prije proboja apscesa, faringoskopijom se otkriva asimetrija ždrijela zbog protruzije, najčešće suprabademske regije, hiperemija i infiltracija ovih tkiva. U području najvećeg izbočenja često se može uočiti stanjivanje i žućkasti edem - mjesto nastajanja izbijanja gnoja. U nejasnim slučajevima radi se dijagnostička punkcija. Diferencijalna dijagnoza se provodi sa difterijom (međutim, trzmus je nekarakteristična za ovu infekciju i česti su napadi) i šarlahom kod kojih se razvija karakterističan osip, a postoje i naznake tipične epidemiološke anamneze. Tumorske lezije ždrijela obično se javljaju bez temperature i jakih bolova u grlu. Kod erizipela, koji se javlja i bez temperature i jake upale grla. Kod erizipela, koji također prolazi bez trizma, dolazi do difuzne hiperemije i otoka na sluznici sa sjajnom pozadinom sluznice, a kod buloznog oblika mjehurići se izlijevaju na meko nepce. Liječenje paratonzilitisa u fazi infiltracije i apscesiranja, hirurški - otvaranje apscesa, njegovo redovno pražnjenje, prema indikacijama - apsces-tonzilektomija. Shema složenog liječenja gnojne patologije data je ranije.
Retrofaringealni apsces Obično se javlja kod male djece zbog činjenice da je retrofaringealni (retrofaringealni) prostor ispunjen labavim vezivno tkivo sa limfnim čvorovima koji su najizraženiji u djetinjstvu. Nakon 4-5 godina ovi limfni čvorovi se smanjuju. Simptomi- bol pri gutanju, koji, međutim, ne dostiže isti stepen kao kod paratonzilarnog apscesa. Kod male dece ovi bolovi izazivaju jaku anksioznost, plačljivost, vrištanje, poremećaj sna itd. Mali pacijenti odbijaju da doje, kašlju, bljuju mleko kroz nos, što vrlo brzo dovodi do pothranjenosti. Daljnji simptomi zavise od reaktivnosti organizma i lokacije apscesa. Kada se nalazi u nazofarinksu dolazi do izražaja respiratorni poremećaj, pojavljuje se cijanoza, inspiratorno povlačenje prsa, glas poprima nazalni ton. Kod niskog položaja retrofaringealnog apscesa dolazi do suženja ulaza u larinks sa sve većom respiratornom insuficijencijom, koja ima karakter hrkanja, što kasnije može dovesti do gušenja. Uz još nižu lokaciju apscesa, pojavljuju se simptomi kompresije jednjaka i dušnika. Prilikom pregleda ždrijela može se uočiti okrugla ili ovalna jastučasta oteklina zadnjeg zida ždrijela, koja se nalazi na jednoj (bočnoj) strani i daje fluktuaciju. Ako se apsces nalazi u nazofarinksu ili bliže ulazu u larinks, tada nije dostupan za direktno gledanje, može se otkriti samo stražnjom rinoskopijom ili laringoskopijom ili palpacijom. Kod sekundarnih faringealnih apscesa, ovi simptomi su praćeni promjenama na kralježnici, nemogućnošću okretanja glave u stranu, ukočenim vratom. Diagnostic vrijedan palpacijski pregled. Diferencijalna dijagnoza se provodi s tumorom retrofaringealnog prostora (na primjer, lipom), ovdje će punkcija pomoći u ispravnoj dijagnozi. Tretman hirurški.
parafaringealni apsces Ova vrsta apscesa je relativno rijetka komplikacija upalnog procesa u tonzilu ili blizu krajnika. Najčešći parafaringealni apsces nastaje kao komplikacija paratonzilarnog apscesa. Postoji slika dugotrajnog neriješenog paratonzilarnog apscesa, kada ili nije došlo do spontanog otvaranja apscesa, ili nije izvršena incizija, ili nije dovela do željenog rezultata. Opće stanje pacijenta nastavlja se pogoršavati. Temperatura je visoka, leukocitoza se povećava u krvi, ESR se povećava. Faringoskopijom se u nekim slučajevima bilježi smanjenje otekline i izbočenja mekog nepca, međutim pojavljuje se izbočenje bočne stijenke ždrijela u području krajnika. Protruzije u parafaringealnoj regiji praćene su promjenama na vratu. Uz uvećane i bolne pri palpaciji limfne čvorove javlja se difuzniji i bolniji otok u predjelu ugla donje čeljusti (i pod kutom donje vilice i u području maksilarne jame). Ako se bol duž vaskularnog snopa pridruži navedenoj oteklini na pozadini pogoršanja općeg stanja pacijenta, tada treba razmišljati o početku razvoja septičkog procesa. Perifaringealni apsces, koji se ne otvori na vrijeme, povlači dalje komplikacije: najčešća sepsa nastaje zbog zahvata unutrašnjeg organa. jugularna vena. Sa apscesom u parafaringealnom prostoru, proces se može proširiti do baze lubanje. Širenje procesa prema dolje dovodi do medijastinitisa. Gnojni parotitis može nastati i zbog proboja u ležištu parotidne žlijezde. Tretman parafaringealni apsces samo hirurški.
angina - akutna upala limfadenoidno tkivo larinksa (u području lopatičnih nabora, interaritenoidnog prostora, u morganovim komorama, piriformnim sinusima i pojedinačnim folikulima). Bolest se može razviti kao posljedica traume (posebno stranog tijela), kao i kao komplikacija SARS-a. Pacijent se žali na bol pri gutanju, bol pri promjeni položaja glave, suhoću u grlu. Pojave opće intoksikacije su umjereno izražene. Određuje se regionalni limfadenitis, obično jednostrani. Laringoskopijom se otkriva hiperemija i infiltracija mukozne membrane larinksa na jednoj strani ili na ograničenom području. Uz dugotrajan tok procesa, moguće je stvaranje apscesa na mjestima lokalizacije limfoidnog tkiva. Liječenje je isto kao i kod akutnog kataralnog laringitisa, međutim, u teškim slučajevima neophodna je masovna antibiotska terapija. Kod značajne stenoze indikovana je traheostomija. Pacijent mora slijediti režim koji štedi dijetu, korisne su alkalne inhalacije. Protuupalna terapija uključuje unošenje sulfonamida, antibiotika u organizam; upotreba antihistaminika je obavezna.
Laringitis Akutni kataralni laringitis Akutna upala sluzokože larinksa može se posmatrati i kao samostalna bolest (hladna, prevruća ili hladna hrana), hemijski ili mehanički iritansi (nikotin, alkohol, prašnjavi i zadimljeni zrak), profesionalne opasnosti, na primjer, pretjeran glas napetost (jak plač, glasna komanda), a kod uobičajenih bolesti kao što su boginje, veliki kašalj, gripa, tifus, reumatizam i dr. Klinički akutni laringitis se manifestuje pojavom promuklost, znojenje, bol u grlu, bolesnik je zabrinut o suvom kašlju. Poremećaj glasa se izražava u različitim stepenima disfonije, sve do afonije. Dijagnozu akutnog laringitisa nije teško postaviti na osnovu anamneze, simptoma i karakteristične hiperemije sluznice larinksa. Diferencijalnu dijagnozu treba provesti sa lažnim sapi (kod djece) i oštećenjem larinksa kod difterije, tuberkuloze, sifilisa. Liječenje prvenstveno treba uključivati strogi glasovni režim, dijetu sa ograničenjem začinjene, vruće, hladne hrane, alkohola, pušenja. Visoko efikasne inhalacije sa rastvorom antibiotika (fusafungin 2 udisaja 4 puta dnevno), sa prevlastom edematozne komponente nad inflamatornom komponentom, preporučljivo je prepisati inhalacije sa hidrokortizonom ili koristiti inhalator beklometazon dipropionata 2 udisaja 3 puta dnevno , koriste se i antihistaminici, od lokalni tretman- infuzija u larinks biljno ulje(breskva, maslina), hidrokortizonske suspenzije.
Flegmonozni (infiltrativno-gnojni) laringitis Flegmonozni (infiltrativno-gnojni) laringitis je relativno rijedak - bilo zbog traume ili nakon zarazne bolesti (kod djece - boginja i šarlaha). U patološki proces je uključen submukozni sloj, rjeđe mišićni i ligamentni aparat larinksa. Bolesnici se žale na oštar bol pri gutanju, posebno kada se infiltrat nalazi u epiglotisu i aritenoidnoj hrskavici. Regionalni limfadenitis je palpabilan. Laringoskopijom se otkriva hiperemija i infiltracija sluznice larinksa, povećanje volumena zahvaćenog područja, ponekad s područjima nekroze. Postoji ograničenje pokretljivosti elemenata larinksa. Izražena je opća upalna reakcija. Liječenje se provodi u bolnici, uzimajući u obzir težinu slike. S povećanjem simptoma stenoze, radi se traheostomija. Neophodna je kompleksna terapija uz uključivanje antibiotika, antihistaminika, prema indikacijama - mukolitika. U prisustvu apscesa, njegovo liječenje je samo kirurško u specijaliziranoj bolnici.
Hondroperihondritis hrskavice larinksa Pojava ove patologije povezana je s infekcijom hrskavice i perihondrija skeleta larinksa kao posljedica njegove ozljede (uključujući i nakon operacije). Kao rezultat prenesene upale, može doći do nekroze hrskavičnog tkiva, ožiljaka, što dovodi do deformacije organa i sužavanja njegovog lumena. Klinička slika je određena lokalizacijom upalnog procesa i stupnjem njegovog razvoja; laringoskopijom se otkriva hiperemično područje sa zadebljanjem podložnih tkiva, njihovom infiltracijom, često s formiranjem fistule. U liječenju, pored masivne antibiotske terapije i hiposenzibilizacije, važnu ulogu ima fizioterapija - UV, UHF, mikrovalna, jonogalvanizacija larinksa kalcijum hloridom, kalijum jodidom. Liječenje hondroperihondritisa larinksa mora se provoditi u specijaliziranoj bolnici.
Subglotični laringitis Subglotični laringitis (lažni sapi) je vrsta akutnog kataralnog laringitisa koji se razvija u subglotičnom prostoru. Uočava se kod djece u dobi od 2-5 godina na pozadini akutne upale sluznice nosa ili ždrijela. Klinika prilično je karakterističan lažni sapi - bolest se razvija naglo usred noći, s napadom lajavog kašlja. Disanje postaje piskanje, oštro otežano, izražena je inspiratorna dispneja. Nokti i vidljive mukozne membrane postaju cijanotični. Prilikom pregleda uočava se retrakcija mekih tkiva jugularne jame, supraklavikularnog i subklavijskog prostora. Napad traje od nekoliko minuta do pola sata, nakon čega se pojavljuje obilan znoj i stanje se poboljšava, dijete zaspi. Dijagnoza se postavlja na osnovu kliničke slike bolesti i podataka laringoskopije u slučajevima kada je to moguće uraditi. Diferencijalna dijagnoza se provodi sa pravim (difterijskim) sapi. U potonjem slučaju, gušenje se razvija postupno i ne debituje kao akutni nazofaringitis. Izražen regionalni limfadenitis. Tipične manifestacije su prljavo sivi plakovi u ždrijelu i larinksu. Roditelje djece koja imaju slična stanja potrebno je naučiti određenim taktikama ponašanja. Obično su to djeca sklona laringospazmu, oboljela od dijateze. Opšte higijenske mjere - ovlaživanje i ventilacija zraka u prostoriji u kojoj se nalazi dijete; preporučuje se davanje toplog mleka „borjomi“. Koriste se distrakcije: senf flasteri na vratu, tople kupke za stopala (ne duže od 3-5 minuta). U slučaju neefikasnosti indikovano je nametanje traheostome. Laringealni edem nije samostalna bolest, već samo jedna od manifestacija mnogih patoloških procesa. Edem larinksa može biti upalne i neupalne prirode. Upalni edem larinksa može pratiti sljedeće patološke procese: laringealni tonzilitis, flegmonozni laringitis, apsces epiglotisa, gnojni procesi u ždrijelu, lateralnim parafaringealnim i faringealnim prostorima, u području cervikalni kičme, korijena jezika i mekih tkiva dna usne šupljine. Jedan od čestih uzroka edema larinksa su povrede - prostrelne, tupe, ubodne, rezne, termičke, hemijske, strana tela. Traumatski edem larinksa može nastati kao odgovor na hiruršku intervenciju na larinksu i vratu, kao rezultat produžene gornje traheobronhoskopije, zbog produžene i traumatske intubacije larinksa, nakon terapije zračenjem za bolesti vrata. Neupalni edem larinksa kao manifestacija alergije javlja se kod idisinkrazije na određenu hranu, lijekove i kozmetiku. Ovo takođe uključuje angioedem angioedem, kod kojeg se oticanje larinksa kombinuje sa oticanjem lica i vrata. Edem larinksa može se razviti kod bolesti kardiovaskularnog sistema, praćenih zatajenjem cirkulacije II-III stepena; bolest bubrega, ciroza jetre, kaheksija. Liječenje edema larinksa usmjereno je na liječenje osnovne bolesti koja je dovela do edema, a uključuje dehidraciju, hiposenzibilizaciju i sedative. Prije svega, kod inflamatorne prirode edema larinksa prikladna su sljedeća imenovanja: 1) parenteralna antibiotska terapija (nakon utvrđivanja tolerancije lijekova; 2) otopina prometazina 0,25%, 2 ml po mišiću 2 puta dnevno; otopina kalcijum glukonata 10% intramuskularno, ovisno o težini edema; 20 ml 40% rastvora glukoze, 5 ml rastvora askorbinska kiselina intravenski kap 1 put dnevno; rutin 0,02 g oralno 3 puta dnevno; 3) tople (42-45 0 C) kupke za stopala u trajanju od 5 minuta; 4) grijaći oblog na vrat ili senf flaster u trajanju od 10-15 minuta 1-2 puta dnevno; 5) kod kašlja, pojava kora i gustog sputuma - ekspektorans i razrjeđivači sputuma (karbocistein, acetilcistein). Inhalacije: 1 boca himotripsina + 1 ampula efedrina + 15 ml 0,9% rastvora natrijum hlorida, dišite 2 puta dnevno po 10 minuta. Liječenje uvijek treba provoditi u bolnici, jer s povećanjem otežanog disanja kroz larinks može biti potrebna traheostomija.
Akutni traheitis
. Obično bolest počinje akutnim kataralnim rinitisom i nazofaringitisom i brzo se širi prema dolje, pokrivajući dušnik, često velike bronhije. U drugim slučajevima, uz traheju, u bolest su uključeni i veliki bronhi. U tom slučaju postaje klinička slika akutni traheobronhitis. Najkarakterističniji klinički znak akutnog banalnog traheitisa je kašalj, koji posebno uznemirava bolesnika noću i ujutro. S izraženim upalnim procesom, na primjer, s influenca hemoragični traheitis, kašalj je mučne paroksizmalne prirode i praćen je tupim bolom u ždrijelu i iza grudne kosti. Zbog bolova pri dubokom udisaju, pacijenti pokušavaju ograničiti dubinu respiratornih pokreta, zbog čega se disanje ubrzava kako bi se nadoknadio nedostatak kisika. Opšte stanje u isto vrijeme odrasli malo pate, ponekad se javlja subfebrilno stanje, glavobolja, osjećaj slabosti, bol u cijelom tijelu. U djece je klinička slika akutna s porastom tjelesne temperature do 39°C. Kratkoća daha obično se ne javlja, izuzev akutnih teških generaliziranih virusnih lezija gornjih respiratornih puteva, kod kojih postoji izražena opća intoksikacija, oštećena srčana aktivnost i depresija respiratornog centra.
Sputum na početku bolesti je oskudan, teško se odvaja, što se objašnjava stadijumom "suvog" katara. Postepeno poprima mukopurulentni karakter, postaje obilniji i lakše se odvaja. Kašalj prestaje da izaziva neugodne bolove za struganje, opšte stanje se poboljšava.
Pod normalno klinički tok i blagovremeno započeto liječenje, bolest se završava u roku od 1-2 sedmice. U nepovoljnim uslovima, nepridržavanju propisanog režima, neblagovremenom lečenju i drugim negativnim faktorima, oporavak se odlaže i proces može preći u hroničnu fazu.
Dijagnostika akutni banalni traheitis ne izaziva poteškoće, posebno u slučajevima sezonskih prehlada ili epidemija gripa. Dijagnoza se postavlja na osnovu tipične kliničke slike i karakterističnih simptoma katara trahealne sluznice. Poteškoće nastaju kod toksičnih oblika gripe, kod upale respiratornog trakta treba razlikovati od upale pluća.
Tretman gotovo identičan onom kod akutnog laringitisa. Veliki značaj pridaje se prevenciji komplikacija kod teških oblika traheobronhitisa, za koje se pacijentu propisuje antibakterijska, imunomodulatorna, restorativni tretman sa intenzivnom vitaminskom (A, E, C) i detoksikacionom terapijom. Preventivne mjere su posebno relevantne u prašnjavim industrijama iu periodima epidemija gripa.
Hronični banalni traheitis
Hronični traheitis je sistemska bolest koja u ovoj ili drugoj mjeri zahvata sve respiratorne puteve, bolest je pretežno odrasle populacije velikih industrijskih gradova, ljudi koji rade u opasnim industrijama i zloupotrebljavaju loše navike. Hronični traheobronhitis može djelovati kao komplikacija dječjih infekcija (ospice, difterija, veliki kašalj i dr.), čiji je klinički tok praćen akutnim traheitisom i bronhitisom.
Simptomi i klinički tok. Glavni simptom hroničnog traheitisa je kašalj koji je jači noću i jutarnje vrijeme. Ovaj kašalj je posebno bolan kada se sputum nakuplja u području karine, koji se suši u guste kore. S razvojem atrofičnog procesa, u kojem je zahvaćen samo površinski sloj sluzokože, refleks kašlja perzistira, međutim, kod dubljih atrofičnih pojava koje zahvaćaju i nervne završetke, težina kašlja se smanjuje. Tok bolesti je dug, smjenjujući se s periodima remisije i egzacerbacije.
Dijagnoza utvrđeno fibroskopijom. Međutim, uzrok ove bolesti često ostaje nepoznat, osim u slučajevima kada se javlja kod osoba štetnih zanimanja.
Tretman određuje se prema vrsti upale. Kod hipertrofičnog traheitisa, praćenog oslobađanjem mukopurulentnog sputuma, koriste se inhalacije antibiotikom, čija se selekcija vrši na osnovu antibiograma, inhalacije adstringentnih prahova u vrijeme inhalacije. Kod atrofičnih procesa u dušnik se ukapaju vitaminska ulja (karotolin, ulje šipka i morske krkavine). Kruste se uklanjaju infuzijom u traheju rastvora proteolitičkih enzima. U osnovi, liječenje odgovara onom kod banalnog laringitisa.
Upalne bolesti jednjaka uključuju:
Akutni ezofagitis.
Hronični ezofagitis.
Refluksni ezofagitis.
Peptički ulkus jednjaka.
Posljednje dvije bolesti su rezultat sistematske iritacije sluznice jednjaka kiselim sadržajem želuca, što uzrokuje upalu i degeneraciju tkiva.
Akutni ezofagitis.
Akutni akutni ezofagitis nastaje kao posljedica akutne bakterijske ili virusne infekcije. Oni nemaju praktičan značaj u toku bolesti i nestaju zajedno sa ostalim znacima bolesti, ako ne dobiju samostalan hronični tok.
Akutni ezofagitis može biti:
Kataralni ezofagitis.
Hemoragični ezofagitis.
Purulentni ezofagitis (apsces i flegmon jednjaka).
Uzroci akutnog ezofagitisa su hemijske opekotine (eksfolijativni ezofagitis) ili traume (komada kostiju, ozljede pri gutanju oštrih predmeta, kosti).
Klinička slika akutni ezofagitis. Bolesnici se žale na akutni ezofagitis na bol iza grudne kosti, pojačan pri gutanju, ponekad postoji disfagija. Bolest se javlja akutno. Takođe ga prate i druge karakteristike karakteristične za glavni proces. Kod gripe je to povišena temperatura, glavobolja, bol u grlu itd. Kod hemijske opekotine postoje indikacije gutanja lužine ili kiseline, tragovi hemijske opekotine nalaze se na oralnoj sluznici, u grlu. Apsces ili flegmon jednjaka karakterizira jak bol iza grudne kosti pri gutanju, otežano gutanje guste hrane, dok se topla i tečna hrana ne zadržava u njoj. Postoje znakovi infekcije i intoksikacije - groznica, leukocitoza u krvi, povećana ESR, javlja se proteinurija.
rendgenski pregled omogućava vam da otkrijete infiltrat koji uzrokuje određeno kašnjenje u bolusu hrane, da utvrdite njegovu lokalizaciju i stupanj oštećenja zida jednjaka.
Ezofagoskopija: sluzokoža u području infiltrata je hiperemična, edematozna. Pažljivim pregledom možete pronaći iver - riblju kost ili oštru kost zaglavljenu u tkivu jednjaka. Strano tijelo se uklanja pincetom. Ivicom aparata moguće je osjetiti gustinu infiltrata. Ako je apsces sazreo, u centru se otkriva tkivo meke konzistencije.
Difuzni ezofagitis praćeno hiperemijom i edemom sluzokože. Prekriven je bijelo-sivim premazom, lako krvari. Erozije imaju nepravilan oblik, često uzdužne, prekrivene sivim premazom. Peristaltika je očuvana.
Akutni ezofagitis može nastati bez posljedica. Nakon hemijske opekotine nastaju snažni ožiljci koji uzrokuju suženje jednjaka.
Akutne upalne bolesti larinksa i dušnika često se javljaju kao manifestacija akutnih upalnih bolesti gornjih disajnih puteva. Razlog može biti najraznovrsnija flora - bakterijska, gljivična, virusna, mješovita.
4.4.1. Akutni kataralni laringitis
Akutni kataralni laringitis (laringitis) - akutna upalajona sluzokože larinksa.
Kao samostalna bolest, akutni kataralni laringitis nastaje kao rezultat aktivacije saprofitske flore u larinksu pod utjecajem egzogeni i endogeni faktori. Među egzogeni ulogu igraju faktori kao što su hipotermija, iritacija sluzokože nikotinom i alkoholom, izloženost profesionalnim opasnostima (prašina, gasovi i sl.), produženi glasni razgovori na hladnoći, konzumacija veoma hladne ili veoma vruće hrane. Endogena faktori - smanjena imunološka reaktivnost, bolesti gastrointestinalnog trakta, alergijske reakcije, starosna atrofija sluzokože. Akutni kataralni laringitis se često javlja tokom puberteta kada dođe do mutacije glasa.
Etiologija. Među različitim etiološkim faktorima u nastanku akutnog laringitisa, ulogu igra bakterijska flora - p-hemolitički streptokok, pneumokok, virusne infekcije; virusi gripe A i B, parainfluenca, koronavirus, rinovirus, gljivice. Često postoji mješovita flora.
Patomorfologija. Patološke promjene se svode na poremećaje cirkulacije, hiperemiju, infiltraciju sitnih stanica i seroznu impregnaciju sluznice larinksa. Kada se upala proširi na predvorje larinksa, vokalni nabori mogu biti prekriveni edematoznim, infiltriranim vestibularnim naborima. Kada je u proces uključena subglotična regija, javlja se klinička slika lažnog sapi (subglotični laringitis).
Klinika. Karakterizira ga pojava promuklosti, znojenja, osjećaj nelagode i strano tijelo u grlu. Tjelesna temperatura je često normalna, rijetko raste do subfebrilnih vrijednosti. Povrede funkcije formiranja glasa izražavaju se u obliku disfonije različitog stepena. Ponekad pacijenta uznemirava suhi kašalj, koji je kasnije praćen iskašljavanjem sputuma.
Dijagnostika. Ne predstavlja posebne poteškoće, budući da se zasniva na patognomonističkim znacima: akutni početak promuklosti, često povezan sa određenim uzrokom (hladna hrana, SARS, prehlada, opterećenje govorom itd.); karakteristična laringoskopska slika - manje ili više izražena hiperemija sluznice cijelog larinksa ili samo glasnih nabora, zadebljanje, otok i nepotpuno zatvaranje glasnih bora; nema temperaturne reakcije, ako ne respiratorna infekcija. Akutni laringitis treba uključiti i one slučajeve kada postoji samo rubna hiperemija glasnih nabora, jer je ovo ograničeno
proces, kao i prosuti, ima tendenciju da postane hroničan
U djetinjstvu, laringitis se mora razlikovati od uobičajenog oblika difterije. Patološke promjene će u ovom slučaju biti okarakterizirane razvojem fibrinozne upale sa stvaranjem prljavo sivih filmova koji su tijesno povezani s osnovnim tkivima.
Erizipelatozna upala sluznice larinksa razlikuje se od kataralnog procesa jasnim ocrtavanjem granica i istovremenim oštećenjem kože lica.
Tretman. Pravovremenim i adekvatnim liječenjem, bolest prestaje u roku od 10-14 dana, njen nastavak duže od 3 tjedna najčešće ukazuje na prelazak u kronični oblik. Najvažnija i neophodna terapijska mjera je poštivanje glasovnog moda (moda tišine) dok se akutne upalne pojave ne povuku. Nepoštivanje štedljivog režima glasa ne samo da će odgoditi oporavak, već će doprinijeti i prelasku procesa u kronični oblik. Ne preporučuje se uzimanje začinjene, slane hrane, alkoholnih pića, pušenje, alkohol. Terapija lijekovima uglavnom lokalno. Delotvorne su inhalacije alkalno-uljnim, ispiranje sluznice kombinovanim preparatima koji sadrže antiinflamatorne komponente (Bioparox, IRS-19 i dr.), infuzija lekovitih mešavina kortikosteroida, antihistaminika i antibiotika u larinks tokom 7-10 dana. Učinkovite mješavine za infuziju u larinks, koje se sastoje od 1% mentolnog ulja, emulzije hidrokortizona uz dodatak nekoliko kapi 0,1% otopine adrenalin hidrohlorida. U prostoriji u kojoj se pacijent nalazi, poželjno je održavati visoka vlažnost zrak.
Za streptokokne i pneumokokne infekcije, praćene povišenom temperaturom, intoksikacijom, propisuje se opšta antibiotska terapija - penicilinski preparati (fenoksimetilpenicilin 0,5 g 4-6 puta dnevno, ampicilin 500 mg 4 puta dnevno) ili makrolidi.50 mg tromicin dnevno (npr. ).
Prognoza je povoljna uz odgovarajući tretman i usklađenost sa glasovnim modom.
4.4.2. Infiltrativni laringitis
infiltrativni laringitis (laringitis inflacija) - akutna upala larinksa, na koju proces nije ograničenviskoznu membranu i proteže se do dublja tkiva. Proces može uključiti mišićni aparat, ligamente, supra-x.
Etiologija. Etiološki faktor je bakterijska infekcija koja prodire u tkiva larinksa tijekom ozljede ili nakon zarazne bolesti. Smanjenje lokalnog i općeg otpora je predisponirajući faktor u etiologiji infiltrativnog laringitisa. Upalni proces može teći u obliku ograničenog ili difuznog oblika.
Klinika. Zavisi od stepena i rasprostranjenosti procesa. Kod difuznog oblika, cijela sluznica larinksa je uključena u upalni proces, a ograničeno, odvojeni dijelovi larinksa - interaritenoidni prostor, predvorje, epiglotis, subvokalna šupljina. Bolesnik se žali na bol pojačan pri gutanju, tešku disfoniju, visoke temperature tijelo, loše osjećanje. Moguć kašalj sa iskašljavanjem gustog mukopurulentnog sputuma. U pozadini ovih simptoma dolazi do kršenja respiratorne funkcije. Regionalni limfni čvorovi su gusti i bolni pri palpaciji.
Uz neracionalnu terapiju ili visoko virulentnu infekciju, akutni infiltrativni laringitis može preći u gnojni oblik - flegmonozni laringitis. { laringitis flegmonoza). Istovremeno, simptomi boli se naglo povećavaju, tjelesna temperatura raste, opće stanje se pogoršava, disanje postaje otežano, sve do gušenja. Indirektnom laringoskopijom otkriva se infiltrat, gdje se kroz istanjenu sluznicu vidi ograničen apsces, što je potvrda nastanka apscesa. Apsces larinksa može biti završni stadijum infiltrativnog laringitisa i javlja se uglavnom na lingvalnoj površini epiglotisa ili u predjelu jedne od aritenoidnih hrskavica.
Tretman. U pravilu se provodi u bolničkom okruženju. Antibiotska terapija se propisuje u maksimalnoj dozi za datu dob, antihistaminici, mukolitici, a po potrebi i kratkotrajna terapija kortikosteroidima. hitan slučaj hirurška intervencija indicirano u slučajevima kada se dijagnosticira apsces. Nakon lokalne anestezije, apsces (ili infiltrat) se otvara laringealnim nožem. Istovremeno se propisuje masivna antibiotska terapija, antihistaminska terapija, kortikosteroidni lijekovi, detoksikacija i transfuzijska terapija. Također je potrebno propisati analgetike.
Obično se proces brzo zaustavlja. Tokom čitave bolesti potrebno je pažljivo pratiti stanje lumena larinksa i ne čekati trenutak gušenja.
U prisustvu difuznog flegmona sa širenjem na meka tkiva vrata, izrađuju se vanjske incizije, obavezno uz široku drenažu gnojnih šupljina.
Važno je stalno pratiti funkciju disanja; kadaznaci akutne progresivne stenoze zahtijevaju hitnotraheostomija.
4.4.3. Subglotični laringitis (lažni sapi)
Subglotični laringitis -laringitis subglottica(subhordalni laringitis- laringitis subchordalis, lažni sapi -false grupa) - akutni laringitis s pretežnom lokalizacijom procesa usubvokalna šupljina. Uočava se kod djece obično mlađe od 5-8 godina, što je povezano sa strukturnim karakteristikama subglotične šupljine: labavo vlakno ispod glasnica kod male djece je jako razvijeno i lako reagira na iritaciju edemom. Razvoj stenoze također olakšava uskost larinksa kod djece, labilnost živčanih i vaskularnih refleksa. Kod horizontalnog položaja djeteta, zbog priliva krvi, edem se povećava, pa je pogoršanje izraženije noću.
Klinika. Bolest obično počinje upalom gornjih dišnih puteva, začepljenjem i iscjetkom iz nosa, subfebrilnom tjelesnom temperaturom i kašljem. Opšte stanje djeteta tokom dana je sasvim zadovoljavajuće. Noću naglo počinje napad astme, lajav kašalj, cijanoza kože. Kratkoća daha je pretežno inspiratorna, praćena povlačenjem mekih tkiva jugularne jame, supraklavikularnog i subklavijskog prostora i epigastrične regije. Slično stanje traje od nekoliko minuta do pola sata, nakon čega se pojavljuje obilno znojenje, disanje se normalizira, dijete zaspi. Slični uslovi se mogu ponoviti nakon 2-3 dana.
Slika sa laringoskopije subglotični laringitis je predstavljen u obliku valjkastog simetričnog otoka, hiperemije sluznice subglotičnog prostora. Ovi valjci vire ispod glasnica, značajno sužavajući lumen larinksa i na taj način otežavajući disanje.
Dijagnostika. Potrebno je razlikovati od prave difterijske sapi. Termin "lažni sapi" označava da je bolest suprotna pravom sapi, tj. difterija larinksa, koja ima slične simptome. Međutim, kod subglotičnog laringitisa, bolest je paroksizmalne prirode - zadovoljavajuće stanje tokom dana mijenja se otežanim disanjem i povećanjem tjelesne temperature noću. Glas kod difterije je promukao, kod subglotičnog laringitisa nije promijenjen. Kod difterije nema lajavog kašlja, koji je karakterističan za lažne sapi. Kod subglotičnog laringitisa nema značajnog povećanja
cheniya regionalnih limfnih čvorova, u ždrijelu i larinksu nema filmova karakterističnih za difteriju. Ipak, uvijek je potrebno uraditi bakteriološki pregled brisa iz ždrijela, larinksa i nosa na bacil difterije.
Tretman. Usmjeren je na uklanjanje upalnog procesa i obnavljanje disanja. Djelotvorne su inhalacije mješavine dekongestiva - 5% rastvora efedrina, 0,1% rastvora adrenalina, 0,1% rastvora atropina, 1% rastvora difenhidramina, 25 mg hidrokortizona i himopsina. Potrebna je antibiotska terapija koja se propisuje u maksimalnoj dozi za datu dob, antihistaminska terapija, sedativi. Također je prikazano imenovanje hidrokortizona u dozi od 2-4 mg / kg tjelesne težine djeteta. Blagotvorno deluje obilno piće - čaj, mleko, mineralne alkalne vode; ometajući postupci - kupke za stopala, senf flasteri.
Napad gušenja možete pokušati zaustaviti brzim dodirivanjem stražnjeg dijela grla lopaticom, izazivajući tako refleks grčenja.
U slučaju da su gore navedene mjere nemoćne, igušenje postaje prijeteće, potrebno je pribjećinazotrahealna intubacija 2-4 dana, a po potrebiindikovana je traheostomija.
4.4.4. angina
angina (angina laringea), ili submukozni laringit (laringitis submukoza) je akutna zarazna bolest saoštećenje limfadenoidnog tkiva larinksa, smještenog u komorama larinksa, u debljini sluzokože lopaticetamnosmeđe nabore, na dnu kruškolikog džepa, kao iu predjelu jezične površine epiglotisa. Relativno je rijedak i može proći pod maskom akutnog laringitisa.
Etiologija. Etiološki faktori koji uzrokuju upalni proces su različita bakterijska, gljivična i virusna flora. Penetracija patogena u mukoznu membranu može se dogoditi zračnim ili prehrambenim putem. Hipotermija i trauma larinksa također igraju ulogu u etiologiji.
Klinika. Na mnogo načina je sličan manifestacijama tonzilitisa palatinskih krajnika. Zabrinuti zbog upale grla, koja se pogoršava gutanjem i okretanjem vrata. Moguća disfonija, otežano disanje. Tjelesna temperatura sa laringealnom anginom je visoka, do 39°C, puls je ubrzan. Palpacija je bolna i proširena regionalna Limfni čvorovi.
Laringoskopijom se utvrđuje hiperemija i infiltracija sluznice larinksa, ponekad sužavanje lumena

respiratorni trakt, pojedinačni folikuli sa tačkastim gnojnim racijama. Uz produženi tok, moguće je formiranje apscesa na lingvalnoj površini epiglotisa, ariepiglotičnog nabora i drugih mjesta nakupljanja limfadenoidnog tkiva (Sl. 4.10).
Dijagnostika. Indirektna laringoskopija sa odgovarajućim anamnestičkim i kliničkim podacima omogućava postavljanje ispravne dijagnoze. Laringealnu anginu treba razlikovati od difterije, koja može imati sličan tok.
Tretman. Uključuje antibiotike širokog spektra (augmentin, amoksiklav, cefazolin, kefzol, itd.), antihistaminike (tavegil, fenkarol, peritol, klaritin itd.), mukolitike, analgetike, antipiretike. Ako se jave znaci respiratorne insuficijencije, liječenju se dodaje kratkotrajna terapija kortikosteroidima u trajanju od 2-3 dana. Kod značajne stenoze indikovana je hitna traheotomija.
4.4.5. Laringealni edem
Laringealni edem (edem laringea) - brzo rastućezomotorno-alergijski proces u sluzokoži larinksa,sužavanje njenog lumena.
Etiologija. Uzroci akutnog otoka larinksa mogu biti:
1) upalni procesi larinksa (subglotični laringitis, akutni laringotraheobronhitis, hondroperihondritis i
akutne zarazne bolesti (difterija, boginje, šarlah, gripa, itd.);
tumori larinksa (benigni, maligni);
ozljede larinksa (mehaničke, kemijske);
alergijske bolesti;
patološki procesi organa u blizini larinksa i dušnika (tumori medijastinuma, jednjaka, štitne žlijezde, faringealni apsces, flegmona vrata itd.).
Klinika. Suženje lumena larinksa i dušnika može se razviti brzinom munje (strano tijelo, grč), akutnim (infektivnim
bolesti, alergijski procesi itd.) i kronično (na pozadini tumora). Klinička slika zavisi od stepena * suženja lumena larinksa i brzine njegovog razvoja. Šta bi-| što se stenoza brže razvija, to je opasnija. Sa upalom! etiologiju edema narušava upala grla, pogoršana! gutanje, osjećaj stranog tijela, promjena glasa. Ras-| proširenje edema na mukoznu membranu aritenoida! hrskavice, ariepiglotičnih nabora i subglotične šupljine izaziva akutnu stenozu larinksa, uzrokujući tešku! slika gušenja koja ugrožava život pacijenta (vidi odjeljak! 4.6.1).
Prilikom laringoskopije utvrđuje se otok-1 sluzokože zahvaćenog larinksa u vidu! vodenasto ili želatinasto oticanje. Epiglotis at! ovo je naglo zadebljano, mogu postojati elementi hiperemije, proces! proteže se do regije aritenoidnih hrskavica. Glas-| jaz u mukoznom edemu naglo se sužava, u! edem subglotisne šupljine izgleda kao bilateralni jastuk | izbočina.
Karakteristično je da se kod upalne etiologije edema na - | uočavaju se reaktivni fenomeni različite težine, hiperemija i ubrizgavanje žila sluznice. lochki, s neupalnim - hiperemija je obično odsutna - | wow.
Dijagnostika. Obično nema problema. Respiratorna insuficijencija različitog stepena, karakteristična laringoskopska slika omogućava vam da ispravno identifikujete bolest.] Teže je otkriti uzrok edema. U nekim slučajevima hiperemična, edematozna sluznica prekriva tumor u larinksu, strano tijelo i sl. Uz indirektnu laringoskopiju potrebno je uraditi bronhoskopiju, radiografiju larinksa i grudnog koša i druge studije.
Tretman. Izvodi se u bolnici i prvenstveno je usmjeren na obnavljanje vanjskog disanja. Ovisno o težini kliničkih manifestacija, koriste se konzervativne i kirurške metode liječenja.
Konzervativne metode su indicirane za kompenzirane i subkompenzirane stadijume suženja disajnih puteva i uključuju imenovanje: 1) antibiotika širokog spektra parenteralno (cefalosporini, polusintetički penicilini, makrolidi itd.); 2) antihistaminici (2 ml pipolfena intramuskularno; tavegil itd.); 3) terapija kortikosteroidima (prednizolon - do 120 mg intramuskularno). Preporučena intramuskularna injekcija 10 ml 10% rastvora kalcijum glukonata, intravenozno - 20 ml 40% rastvora glukoze istovremeno sa 5 ml askorbinske kiseline.
Ako je edem jak i nije pozitivan
dinamike, doza primijenjenih kortikosteroidnih lijekova može se povećati. Brži učinak daje intravenska primjena 200 ml izotonične otopine natrijum hlorida sa dodatkom 90 mg prednizolona, 2 ml pipolfena, 10 ml 10% rastvora kalcijum hlorida, 2 ml lasiksa.
Nedostatak efekta konzervativnog liječenja, pojava dekompenzirane stenoze zahtijeva hitnu traheo-stomias. Kod asfiksije se radi hitna konikotomija,
a zatim, nakon obnavljanja vanjskog disanja,- traheo-stomy.
4.4.6. Akutni traheitis
akutni traheitis (traheitis acuta) - akutna upala sluznice donjih respiratornih puteva (dušnik i bronhi). Rijetko se javlja u izoliranom obliku, u većini slučajeva akutni traheitis je u kombinaciji sa upalnim promjenama gornjih dišnih puteva – nosa, ždrijela i larinksa.
Etiologija. Uzrok akutnog traheitisa su infekcije, čiji uzročnici saprofitiraju u respiratornom traktu i aktiviraju se pod utjecajem različitih egzogenih faktora; virusne infekcije, izloženost nepovoljnim klimatskim uslovima, hipotermija, profesionalne opasnosti itd.
Najčešće se prilikom pregleda iscjedka iz dušnika otkriva bakterijska flora - Staphylococcus aureus, H. in- fluenzae, Streptococcus pneumoniae, Moraxella catarrhalis i sl.
Patomorfologija. Morfološke promjene u dušniku karakteriziraju hiperemija sluznice, edem, fokalna ili difuzna infiltracija sluznice, krvno punjenje i proširenje krvnih žila sluznice.
Klinika. Tipično klinički znak kod traheitisa je paroksizmalan kašalj, posebno noću. Na početku bolesti, kašalj je suv, zatim se pridruži mukopurulentni sputum, ponekad sa mrljama krvi. Nakon napada kašlja, primjećuje se bol različite jačine iza grudne kosti i u larinksu. Glas ponekad gubi zvučnost i postaje promukao. U nekim slučajevima se opaža subfebrilna tjelesna temperatura, slabost i malaksalost.
Dijagnostika. Dijagnoza se postavlja na osnovu rezultata laringotraheoskopije, anamneze, pritužbi bolesnika, mikro-
robiološki pregled sputuma, radiografija pluća.
Tretman. Pacijentu je potrebno osigurati topao vlažan zrak u prostoriji. Prepisuju se ekspektoransi (korijen sladića, mukaltin, gliciram i dr.) i antitusici (libeksin, tusuprex, sinupret, bronholitin i dr.), mukolitički lijekovi (acetilcistein, fluimucil, bromheksin), antihistaminici(suprastin, pipolfen, klaritin, itd.), paracetamol. Treba izbjegavati istovremenu primjenu ekspektoransa i antitusika. Dobar efekat je upotreba senfnih flastera na grudima, kupke za stopala.
Kod povećanja tjelesne temperature, u cilju sprječavanja silazne infekcije, preporučuje se antibiotska terapija (oksacilin, augmentin, amoksiklav, cefazolin i dr.).
Prognoza. Uz racionalnu i pravovremenu terapiju, prognoza je povoljna. Oporavak nastupa u roku od 2-3 sedmice, ali ponekad postoji dugotrajan tok i bolest može postati kronična. Ponekad je traheitis kompliciran silaznom infekcijom - bronhopneumonijom, upalom pluća.
4.5. Hronične upalne bolesti larinksa
Hronična inflamatorna bolest sluzokože i submukoze larinksa i dušnika nastaje pod uticajem istih uzroka kao i akutna: izloženost nepovoljnim kućnim, profesionalnim, klimatskim, konstitucijskim i anatomskim faktorima. Ponekad upalna bolest od samog početka poprima kronični tok, na primjer, kod bolesti kardiovaskularnog i plućnog sistema.
Postoje sljedeći oblici kronične upale larinksa: kataralni, atrofični, hiperplastični; difuznony ili ograničeni, subglotični laringitis i pahidermijalarinksa.
4.5.1. Hronični kataralni laringitis
Hronični kataralni laringitis (laringitis hronika catar- rhalis) - kronična upala sluznice larinksa. Ovo je najčešći i najblaži oblik kronične upale. Glavnu etiološku ulogu u ovoj patologiji igra dugotrajno opterećenje vokalnog aparata (pjevači, predavači, nastavnici itd.). Važnost ima uticaja
nepovoljni egzogeni faktori - klimatski, profesionalni itd.
Klinika. Najčešći simptom je promuklost, poremećaj glasovne funkcije larinksa, umor, promjena boje glasa. U zavisnosti od težine bolesti, javlja se i osećaj znojenja, suvoće, osećaj stranog tela u larinksu, kašalj. Postoji pušački kašalj, koji se javlja u pozadini dugotrajnog pušenja i karakterizira ga stalni, rijetki, blagi kašalj.
At laringoskopija umjerena hiperemija, oticanje sluznice larinksa, izraženije u predjelu vokalnih nabora, na ovoj pozadini utvrđuje se izražena injekcija žila sluznice.
Dijagnostika. Ne predstavlja poteškoće i zasniva se na karakterističnoj kliničkoj slici, anamnezi i podacima indirektne laringoskopije.
Tretman. Potrebno je eliminirati utjecaj etiološkog faktora, preporučuje se poštivanje štedljivog načina glasa (isključiti glasan i produžen govor). Liječenje je uglavnom lokalno. Tokom egzacerbacije, efikasna infuzija u larinks rastvora antibiotika sa suspenzijom hidrokortizona: 4 ml izotonične otopine natrijum hlorida sa dodatkom 150 000 IU penicilina, 250 000 IU streptomicina, 30 mg hidrokortizona. Ovaj sastav se ulijeva u larinks 1 - 1,5 ml 2 puta dnevno. Isti sastav se može koristiti za inhalaciju. Tok tretmana se provodi 10 dana.
Lokalnom primjenom lijekova, antibiotici se mogu mijenjati nakon sjetve na floru i otkrivanja osjetljivosti na antibiotike. Hidrokortizon se takođe može isključiti iz sastava, a može se dodati himopsin ili flu-imupil koji ima sekretolitički i mukolitički efekat.
Povoljno je imenovanje aerosola za navodnjavanje sluznice larinksa sa kombinovanim preparatima, koji uključuju antibiotik, analgetik, antiseptik (bioparox, IRS-19). Primjena uljnih i alkalnih uljnih inhalacija mora biti ograničena, jer ovi lijekovi negativno djeluju na trepljasti epitel, inhibiraju i potpuno zaustavljaju njegovu funkciju.
Veliku ulogu u liječenju kroničnog kataralnog laringitisa ima klimatoterapija na suhoj obali mora.
Prognoza je relativno povoljna uz pravilnu terapiju koja se periodično ponavlja. Inače je moguć prijelaz u hiperplastični ili atrofični oblik.
4.5.2. Hronični hiperplastični laringitis
Hronični hiperplastični (hipertrofični) laringitis
(laringitis hronika hiperplastika) karakterizira ograničenostili difuzna hiperplazija sluznice larinksa. Postoje sljedeće vrste hiperplazije sluznice larinksa:
kvržice pjevača (pjevačke nodule);
pahidermija larinksa;
kronični subglotični laringitis;
prolaps, ili prolaps, ventrikula larinksa.
Klinika. Glavna pritužba bolesnika je uporna promuklost različitog stepena, zamor glasa, a ponekad i afonija. Tokom egzacerbacija, bolesnika uznemiruje znojenje, osjećaj stranog tijela pri gutanju, rijedak kašalj sa sluzavim sekretom.
Dijagnostika. Indirektna laringoskopija i stroboskopija mogu otkriti ograničenu ili difuznu hiperplaziju sluznice, prisustvo guste sluzi kako u interkranijalnom tako iu drugim dijelovima larinksa.
U difuznom obliku hiperplastičnog procesa, sluznica je zadebljana, pastozna, hiperemična; rubovi glasnica su zadebljani i deformisani u cijelom, što onemogućuje njihovo potpuno zatvaranje.
Sa ograničenim oblikom (pjevački čvorići), sluznica larinksa je ružičasta bez posebnih promjena, na granici između prednje i srednje trećine glasnica nalaze se simetrične formacije u vidu izraslina vezivnog tkiva (čvorići) na široka baza promjera 1-2 mm. Ovi čvorovi sprečavaju da se glotis potpuno zatvori, što rezultira promuklim glasom (slika 4.11).
S pahidermijom larinksa - u interaritenoidnom prostoru, sluznica je zadebljana, na njenoj površini postoje ograničeni epidermalni izrasli koji izvana podsjećaju na malu tuberozu, granulacije su lokalizirane u stražnjoj trećini glasnica i interaritenoidnom prostoru. U lumenu larinksa postoji oskudan viskozni iscjedak, na nekim mjestima mogu se formirati kruste.
Prolaps (prolaps) ventrikula larinksa nastaje kao posljedica dugotrajnog naprezanja glasa i upale ventrikularne sluznice. Pri prisilnom izdisaju, fonaciji, kašljanju, hipertrofirana sluznica viri iz ventrikula larinksa i djelomično prekriva glasne nabore, sprječavajući potpuno zatvaranje glotisa, uzrokujući promukli glas.
Hronični subglotični laringitis sa indirektnim

Rice. 4.11. Ograničeni oblik hiperplastičnog laringitisa (čvorići koji pjevaju).
moja laringoskopija liči na sliku lažnih sapi. Istovremeno postoji hipertrofija sluzokože subvokalne šupljine, sužavanje glotisa. Anamneza i endoskopska mikrolaringoskopija omogućavaju pojašnjenje dijagnoze.
Diferencijalna dijagnoza. Ograničeni oblici hiperplastičnog laringitisa moraju se razlikovati od specifičnih infektivnih granuloma, kao i od neoplazmi. Odgovarajući serološki testovi i biopsija praćeni histološkim pregledom pomažu u postavljanju dijagnoze. Klinička iskustva pokazuju da specifični infiltrati nemaju simetričnu lokalizaciju, kao kod hiperplastičnih procesa.
Tretman. Neophodno je eliminisati uticaj štetnih egzogenih faktora i obavezno poštivanje štedljivog načina glasa. U periodima egzacerbacije, liječenje se provodi kao kod akutnog kataralnog laringitisa.
Kod hiperplazije sluzokože, zahvaćena područja larinksa se gase svaki drugi dan 5-10% otopinom srebrnog nitrata u trajanju od 2 sedmice. Značajna ograničena hiperplazija sluznice indikacija je za njeno endolaringealno uklanjanje uz naknadno histološko ispitivanje biopsije. Operacija se izvodi u lokalnoj aplikativnoj anesteziji sa 10% rastvorom lidokaina, 2% rastvorom kokaina, 2% di- Cain. Trenutno su ove intervencije sa primjenom endoskopskih endolaringealnih metoda.
4.5.3. Hronični atrofični laringitis
Hronični atrofični laringitis (laringitis hronika atro phied) karakterizira degeneracija sluznice larinksa s njezinim blanširanjem, stanjivanjem, stvaranjem viskoznog sekreta i suhih kora.
Bolest u izoliranom obliku je rijetka. Uzrok razvoja atrofičnog laringitisa najčešće je atrofični rinofaringitis. Uslovi okoline, profesionalne opasnosti, bolesti gastrointestinalnog trakta
trakt, izostanak normalnog nazalnog disanja također doprinosi razvoju atrofije sluzokože larinksa.
Klinika i dijagnostika. Vodeća pritužba kod atrofičnog laringitisa je osjećaj suhoće, svrbeža, stranog tijela u larinksu, različitog stepena disfonije. Prilikom kašljanja u ispljuvku mogu biti tragovi krvi zbog kršenja integriteta epitela sluznice u vrijeme šoka kašlja.
Tokom laringoskopije sluznica je istanjena, glatka, sjajna, ponekad prekrivena viskoznom sluzi i koricama. Glasnice su nešto istanjene. Tokom fonacije, ne zatvaraju se potpuno, ostavljajući prazninu ovalnog oblika, u čijem lumenu mogu biti i kore.
Tretman. Racionalna terapija uključuje uklanjanje uzroka bolesti. Potrebno je isključiti pušenje, upotrebu iritantne hrane, treba se pridržavati štedljivog režima glasa. Od lijekova propisuju se lijekovi koji pomažu razrjeđivanju sputuma, olakšavaju iskašljavanje: ispiranje ždrijela i inhalacija izotonične otopine natrijum hlorida (200 ml) uz dodatak 5 kapi 5% alkoholne otopine joda . Postupci se provode 2 puta dnevno, koristeći 30-50 ml rastvora po sesiji, dugim kursevima tokom 5-6 nedelja. Periodično propisane inhalacije 1-2% mentolnog ulja. Ovaj rastvor se može davati u larinks dnevno tokom 10 dana. Da bi se poboljšala aktivnost žljezdanog aparata sluznice, propisuje se 30% otopina kalijum jodida, 8 kapi 3 puta dnevno oralno tijekom 2 tjedna (prije imenovanja potrebno je odrediti toleranciju joda).
Uz atrofični proces istovremeno u larinksu i nazofarinksu, submukozna infiltracija u bočne dijelove stražnjeg zida ždrijela otopine novokaina i aloje (1 ml 1% otopine novokaina s dodatkom 1 ml aloje) daje dobar efekat. Sastav se ubrizgava pod sluznicu ždrijela, po 2 ml u svakom smjeru istovremeno. Injekcije se ponavljaju u intervalima od 5-7 dana, ukupno 7-8 procedura.
4.6. Akutna i kronična stenoza larinksa i traheje
Stenoza larinksa idušnik izraženo u suženju njihovog lumena,koji sprečava prolaz vazduha u podlogurespiratornog trakta, što dovodi do teških vanjskih poremećajadisanja do gušenja.
Opći fenomeni stenoze larinksa i dušnika su skoro isti, terapijske mjere su također slične. Stoga je preporučljivo razmotriti stenozu larinksa i traheje zajedno. Akutna ili kronična stenoza larinksa
zasebna nozološka jedinica, ali kompleks simptoma bolesti gornjih dišnih puteva i susjednih područja. Ovaj kompleks simptoma se brzo razvija, praćen teškim oštećenjem vitalnih funkcija respiratornog i kardiovaskularnog sistema, što zahtijeva hitnu pomoć. Kašnjenje u njegovom pružanju može dovesti do smrti pacijenta.
4.6.1. Akutna stenoza larinksa i traheitis
Akutna stenoza larinksa je češća od stenoze traheje. To je zbog složenije anatomske i funkcionalne strukture larinksa, razvijenije vaskularne mreže i ispod mukoznog tkiva. Akutno suženje disajnih puteva u larinksu i dušniku odmah uzrokuje ozbiljne poremećaje svih osnovnih funkcija održavanja života, sve do njihovog potpunog gašenja i smrti pacijenta. Akutna stenoza nastaje iznenada ili u relativno kratkom vremenskom periodu, što za razliku od kronične stenoze ne dozvoljava tijelu da razvije adaptivne mehanizme.
Glavni klinički faktori koji podliježu hitnoj medicinskoj procjeni kod akutne stenoze larinksa su:
stepen insuficijencije vanjskog disanja;
odgovor organizma na gladovanje kiseonikom.
Sa stenozom larinksa i traheje, adapternye(kompenzacijski i zaštitni) i patološki mehanizammi. Oba se zasnivaju na hipoksiji i hiperkapniji, koje remete trofizam tkiva, uključujući i mozak. i nervni, što dovodi do ekscitacije hemoreceptora krvnih sudova gornjih disajnih puteva i pluća. Ova iritacija je koncentrisana u odgovarajućim odeljenjima centralne nervni sistem i kako se mobiliziraju tjelesne rezerve kao odgovor.
Adaptivni mehanizmi imaju manje mogućnosti da se formiraju tokom akutnog razvoja stenoze, što može dovesti do ugnjetavanja do potpune paralize jedne ili druge vitalne funkcije.
Adaptivni odgovori uključuju:
respiratorni;
hemodinamski (vaskularni);
krv;
tkanina.
Respiratorni manifestuje se kao nedostatak daha što dovodi do povećanje plućne ventilacije; posebno, ide duboko-
usporavanje ili ubrzanje disanja, uključenost u izvođenje respiratornog čina dodatnih mišića - leđa, rameni pojas, vrat.
To hemodinamski kompenzacijske reakcije uključuju tahikardiju, povećan vaskularni tonus, koji povećava minutni volumen krvi za 4-5 puta, ubrzava protok krvi, povećava krvni tlak i uklanja krv iz depoa. Sve to poboljšava ishranu mozga i vitalnih organa, čime se smanjuje manjak kisika, poboljšava uklanjanje toksina koji su nastali u vezi sa stenozom larinksa.
Krvavo i tkiva adaptivne reakcije su mobilizacija eritrocita iz slezene, povećanje vaskularne permeabilnosti i sposobnosti hemoglobina da bude potpuno zasićen kisikom, te povećanje eritropoeze. Povećava se sposobnost tkiva da apsorbira kisik iz krvi, primjećuje se djelomični prijelaz na anaerobni tip metabolizma u stanicama.
Svi ovi mehanizmi mogu u određenoj mjeri smanjiti hipoksemiju (nedostatak kisika u krvi), hipoksiju (u tkivima), kao i hiperkapniju (povećanje sadržaja CO 2 u krvi). Insuficijencija plućne ventilacije može se nadoknaditi ako u pluća uđe minimalni volumen zraka koji je individualan za svakog pacijenta. Povećanje stenoze, a samim tim i hipoksije u ovim uslovima, dovodi do progresije patoloških reakcija, poremećena je mehanička funkcija leve komore srca, javlja se hipertenzija u malom krugu, disajni centar je iscrpljen, a izmena gasova je oštro poremećen. Nastaje metabolička acidoza, parcijalni pritisak kiseonika pada, oksidativni procesi se smanjuju, hipoksija i hiperkapnija se ne nadoknađuju.
Etiologija. Etiološki faktori akutne stenoze larinksa i traheje mogu biti endogeni i egzogeni. Među prvima lokalne upalne bolesti - oticanje larinksa i dušnika, subglotični laringitis, akutni laringotraheobron-hit, hondroperihondritis larinksa, laringealni tonzilitis. Neupalni procesi - tumori, alergijske reakcije itd. Opšte bolesti organizma - akutne zarazne bolesti (morbili, difterija, šarlah), bolesti srca, krvnih sudova, bubrega, endokrine bolesti. Od ovih potonjih najčešći su strana tijela, ozljede larinksa i dušnika, stanje nakon bronhoskopije i intubacija.
Klinika. Glavni simptom akutne stenoze larinksa i dušnika je kratak dah, bučno, intenzivno disanje. Ovisno o stupnju suženja dišnih puteva, pri pregledu se uočavaju retrakcija supraklavikularnih jama, povlačenje međurebarnih prostora i kršenje ritma disanja. Ovi znaci su povezani sa povećanjem negativnog pritiska u medijastinumu tokom inspiracije. Treba napomenuti da sa uključenom stenozom
na nivou larinksa otežano disanje je inspiratorne prirode, glas je obično promenjen, a kod suženja dušnika uočava se ekspiratorna otežano disanje, glas nije promenjen. Kod bolesnika sa teškom stenozom javlja se osjećaj straha, motorna ekscitacija (juri, teži trčanju), crvenilo lica, znojenje, srčana aktivnost, sekretorna i motorička funkcija gastrointestinalnog trakta, mokraćna funkcija bubrega. Ako se stenoza nastavi, dolazi do pojačanog pulsa, cijanoze usana, nosa i noktiju. To je zbog nakupljanja CO 2 u tijelu. Postoje 4 stadijuma stenoze disajnih puteva:
I - faza kompenzacije; II - faza subkompenzacije;
Faza dekompenzacije;
Stadij asfiksije (terminalni stadijum).
U fazi kompenzacije, zbog smanjenja napetosti kiseonika u krvi, povećava se aktivnost respiratornog centra, a istovremeno povećanje sadržaja CO 2 u krvi može direktno iritirati ćelije respiratornog centra. , što se manifestuje smanjenjem i produbljivanjem disajnih ekskurzija, skraćivanjem ili gubitkom pauza između udisaja i izdisaja, smanjenjem broja otkucaja pulsa. Širina glotisa je 6-7 mm. U mirovanju nema nedostatka daha, dok hodate i fizička aktivnost pojavljuje se otežano disanje.
U fazi subkompenzacije, fenomen hipoksije se produbljuje, a centar za disanje slabi. Već u mirovanju javlja se inspiratorna dispneja (otežano udisanje) uz uključivanje pomoćnih mišića u čin disanja. Istovremeno dolazi do povlačenja međurebarnih prostora, mekih tkiva vratne, supraklavikularne i subklavijske jame, oticanja (treperanja) krila nosa, stridora (šum pri disanju), bljedilo kože, nemirno stanje bolesnika. primetio. Širina glotisa je 4-5 mm.
U fazi dekompenzacije stridor je još izraženiji, napetost respiratornih mišića postaje maksimalna. Disanje je učestalo i površno, pacijent zauzima prisilni polusjedeći položaj, pokušava se rukama uhvatiti za uzglavlje kreveta ili neki drugi predmet. Larinks pravi maksimalne izlete. Lice poprima blijedu cijanotičnu boju, pojavljuje se osjećaj straha, hladan ljepljiv znoj, cijanoza usana, vrha nosa, distalnih (noktnih) falanga, puls postaje čest. Širina glotisa je 2-3 mm.
U fazi asfiksije sa akutnom stenozom larinksa disanje je isprekidano, po Cheyne-Stokesovom tipu, postepeno se pauze između respiratornih ciklusa povećavaju i potpuno zaustavljaju. Širina glotisa je 1 mm. Dolazi do naglog pada srčane aktivnosti, puls je čest, nit,
krvni pritisak nije određen, koža je blijedosiva zbog spazma malih arterija, zjenice se šire. U teškim slučajevima uočava se gubitak svijesti, egzoftalmus, nevoljno mokrenje, defekacija. i smrt dolazi brzo.
Dijagnostika. Bazira se na opisanim simptomima, podacima indirektne laringoskopije, traheobronhoskopije. Potrebno je otkriti uzroke i mjesto suženja. Postoji niz kliničkih karakteristika za razlikovanje stenoze larinksa i traheje. Kod stenoze larinksa uglavnom je teško udahnuti, tj. otežano disanje je inspiratorne prirode, a sa dušnikom - izdisajno (ekspiratorni tip kratkoće daha). Prisustvo opstrukcije u larinksu uzrokuje promuklost, dok suženje u dušniku ostavlja glas čistim. Razlikovati akutnu stenozu od laringospazma, bronhijalne astme, uremije.
Tretman. Provodi se ovisno o uzroku i stadiju akutne stenoze. Sa kompenziranim i subkompenziranim stadijumima moguće je liječenje lijekovima u bolničkom okruženju. Za edem larinksa koriste se terapija dehidracije, antihistaminici i kortikosteroidi. Kod upalnih procesa u larinksu propisuje se masivna antibiotska terapija, protuupalni lijekovi. Kod difterije, na primjer, potrebno je primijeniti specifičan serum protiv difterije.
Najefikasniji način da medicinska destinacija,čija je shema izložena u relevantnim odjeljcima o liječenju edema larinksa.
Sa dekompenziranim stadijumom stenoze hitna potreba traheostomija, a u fazi asfiksije hitno se radi konikotomija, a zatim traheostomija.
Treba napomenuti da uz odgovarajuće indikacijedoktor je dužan da ove operacije izvede u gotovo svakom slučajuuslovima i bez odlaganja.
U odnosu na prevlaku štitne žlijezde u zavisnosti od nivoa reza razlikuju se gornja traheostoma -iznad prevlake štitaste žlezde (slika 4.12), niže ispod njei sredina kroz prevlaku, sa njenom preliminarnom disekcijom ioblačenje. Treba napomenuti da je ova podjela uslovna zbograzne opcije za lokaciju isthmusa štitne žlijezde u odnosu na traheju. Prihvatljivija je podjela u zavisnosti od nivoa incizije trahealnih prstenova. Na vrhutraheostomijom izrezana 2-3 prstena, u prosjeku 3-4 prstena ina dnu 4-5 prstenova.
Tehnika gornje traheostomije je sljedeća. Položaj bolesnika je najčešće ležeći, potrebno je staviti valjak ispod ramena kako bi se larinks izbočio i olakšala orijentacija.

Rice. 4.12. Traheostomija.
a - srednji rez kože i razblaživanje ivica rane; b - ekspozicija prstenova
traheja; c - disekcija trahealnih prstenova.
Ponekad se, uz brzo razvijajuću asfiksiju, operacija izvodi u polusjedećem ili sjedećem položaju. Lokalna anestezija - 1% rastvor novokaina pomešan sa 0,1% rastvorom adrenalina (1 kap na 5 ml). Palpiraju se podjezična kost, donji zarez štitnjače i luk krikoidne hrskavice. Za orijentaciju, možete briljantno zeleno od-

Rice. 4.12. Nastavak.
d - formiranje traheostome.
označite srednju liniju i nivo krikoidne hrskavice. Slojni rez kože i potkožnog tkiva pravi se od donjeg ruba tiroidne hrskavice za 4-6 cm, okomito prema dolje strogo duž srednje linije. Secira se površinska ploča cervikalne fascije, ispod koje se nalazi bijela linija - spoj sternohioidnih mišića. Potonji se zareže i mišići se nježno na tup način odsijeku. Nakon toga se uočava dio krikoidne hrskavice i isthmus štitaste žlijezde koji je tamnocrvene boje i mekan je na dodir. Zatim se napravi rez u kapsuli žlijezde koja fiksira isthmus, potonji se pomakne prema dolje i drži tupom kukom. Nakon toga postaju vidljivi trahealni prstenovi prekriveni fascijom. Za otvaranje dušnika neophodna je pažljiva hemostaza. Za fiksiranje larinksa, čiji su izleti značajno izraženi tijekom asfiksije, u tiroidno-hioidnu membranu se ubrizgava oštra kuka. Izbjeći jak kašalj u traheju se ubrizgava nekoliko kapi 2-3% rastvora dikaina. Zašiljenim skalpelom otvaraju se 2-3 trahealna prstena. Skalpel se ne smije umetnuti preduboko kako se ne bi ozlijedio stražnji zid dušnika bez hrskavice i uz njega prednji zid jednjaka. Veličina reza treba da odgovara veličini traheotomske cijevi. Da bi se formirala traheostoma, koža oko rane na vratu se odvoji od tkiva ispod i zašije se za perihondrij seciranih trahealnih prstenova sa četiri svilene niti. Rubovi traheostome se razdvoje Trousseauovim dilatatorom i umetne se traheotomska cijev. Potonji je fiksiran gaznim zavojem oko vrata.
U nekim slučajevima, u pedijatrijskoj praksi, sa stenozom uzrokovanom difterijom larinksa i traheje, koristi se nazo(oro).
intubacija traheje sa fleksibilnom sintetičkom cevčicom. Intubacija se izvodi pod kontrolom direktne laringoskopije, njeno trajanje ne bi trebalo da prelazi 3 dana. Ukoliko je potrebno duže vrijeme intubacije, radi se traheostomija, jer dug boravak endotrahealne cijevi u larinksu uzrokuje ishemiju sluznice zida, praćenu njenom ulceracijom, ožiljcima i upornom stenozom organa.
4.6.2. Hronična stenoza larinksa i traheje
Hronična stenoza larinksa i traheje- produženo i nepovratno sužavanje lumena disajnih puteva, što uzrokuje niz teških komplikacija iz drugih organa i sistema. Trajne morfološke promjene u larinksu i dušniku ili u susjednim područjima obično se sporo razvijaju tokom dužeg vremenskog perioda.
Uzroci kronične stenoze larinksa i traheje su različiti. Najčešći su:
hirurške intervencije i povrede tokom laringotrahealnih operacija, produžena trahealna intubacija (preko 5 dana);
benigni i malignih tumora larinks i traheja;
traumatski laringitis, hondroperihondritis;
termalni i hemijske opekotine larinks;
produženi boravak stranog tijela u larinksu i dušniku;
poremećena funkcija donjih laringealnih živaca kao rezultat toksičnog neuritisa, nakon strumektomije, sa kompresijom tumorom itd.;
kongenitalne malformacije, cicatricijalne membrane larinksa;
specifične bolesti gornjih disajnih puteva (tuberkuloza, skleroma, sifilis itd.).
Često u praksi razvoj kronične stenoze larinksa nastaje zbog činjenice da se traheostomija izvodi uz grubo kršenje tehnike operacije: umjesto drugog ili trećeg trahealnog prstena, prvi se reže. U ovom slučaju traheotomska cijev dodiruje donji rub krikoidne hrskavice, što uvijek brzo uzrokuje hondroperihondritis, praćeno teškom stenozom larinksa.
Dugotrajno nošenje traheotomske cijevi i njen nepravilan odabir također može uzrokovati kroničnu stenozu.
Klinika. Zavisi od stepena suženja disajnih puteva i uzroka stenoze. Međutim, sporo i postepeno povećanje stenoze daje vremena za razvoj adaptivnih mehanizama organizma, što omogućava čak i pod uslovima
insuficijencija vanjskog disanja za održavanje funkcija održavanja života. Hronična stenoza larinksa i dušnika negativno utiče na čitav organizam, posebno kod dece, što je povezano sa nedostatkom kiseonika i promenama refleksnih uticaja koji potiču iz receptora koji se nalaze u gornjim disajnim putevima. Poremećaj vanjskog disanja dovodi do zadržavanja sputuma i čestih rekurentnih bronhitisa i pneumonija, što u konačnici dovodi do razvoja kronične pneumonije s bronhiektazijama. Uz dugi tok kronične stenoze, ove komplikacije su praćene promjenama u kardiovaskularnom sistemu.
Dijagnostika. Na osnovu karakterističnih pritužbi, anamneza. Proučavanje larinksa radi utvrđivanja prirode i lokalizacije stenoze izvodi se indirektnom i direktnom laringoskopijom. Dijagnostičke mogućnosti su se značajno proširile posljednjih godina zahvaljujući upotrebi bronhoskopije i endoskopske metode, koji vam omogućavaju da odredite nivo lezije, njenu prevalenciju, debljinu ožiljaka, izgled patološki proces, širina glotisa.
Tretman. Male cicatricialne promjene koje ne ometaju disanje ne zahtijevaju poseban tretman. Cikatricijalne promjene koje uzrokuju upornu stenozu zahtijevaju odgovarajući tretman.
Za određene indikacije, ponekad se koristi ekspanzija (bougienage) larinksa sa bužima koje rastu u prečniku i posebnim dilatatorima tokom 5-7 mjeseci. Sa tendencijom sužavanja i neefikasnošću dugotrajne dilatacije lumen disajnih puteva se obnavlja hirurški. Operativne plastične intervencije na gornjim disajnim putevima najčešće se izvode otvorenom metodom i predstavljaju različite varijante laringofaringotraheofisure. Ove hirurške intervencije su teške za izvođenje i višefazne su po prirodi.
4.7. Bolesti nervnog aparata larinksa
Među bolestima nervnog aparata larinksa su:
osjetljivo;
poremećaji kretanja.
Ovisno o lokalizaciji glavnog procesa, poremećaji inervacije larinksa mogu biti centralnog ili perifernog porijekla, a po prirodi - funkcionalni ili organski.
4.7.1. Poremećaji osjetljivosti
Poremećaji osjetljivosti larinksa mogu biti uzrokovani centralnim (kortikalnim) i perifernim uzrocima. Centralni poremećaji, obično uzrokovani kršenjem omjera procesa ekscitacije i inhibicije u moždanoj kori, bilateralne su prirode. U srcu naru-; Neuropsihijatrijske bolesti (histerija, neurastenija, funkcionalne neuroze itd.) leže u osnovi osjetljive inervacije larinksa. Histerija, prema I.P. Pavlova, rezultat je sloma više nervne aktivnosti kod osoba sa nedovoljnom koordinacijom signalnih sistema, izraženo u prevlasti aktivnosti prvog signalnog sistema i podkorteksa nad aktivnošću drugog signalnog sistema. Kod lako sugestivnih osoba može se popraviti poremećaj funkcije larinksa, koji je nastao pod uticajem nervnog šoka, straha, a ovi poremećaji poprimaju dugotrajan karakter. Poremećaj osjetljivosti se manifestira hipoestezija(smanjenje osjetljivosti) različite težine, do anestezija, ili hiperestezija(povećana osjetljivost) i parestezija(izopačeni senzibilitet).
hipoestezija ili anestezija larinks se češće opaža kod traumatskih ozljeda larinksa ili gornjeg laringealnog živca, kod hirurških intervencija na organima vrata, kod difterije, kod anaerobne infekcije. Smanjenje osjetljivosti larinksa obično uzrokuje manje subjektivne senzacije u vidu škakljanja, neugodnosti u grlu i disfonije. Međutim, u pozadini smanjenja osjetljivosti refleksogenih zona larinksa, postoji opasnost da komadići hrane i tekućine uđu u respiratorni trakt i, kao rezultat toga, razvoj aspiracijske upale pluća, oštećenje vanjskog disanja, do asfiksije.
Hiperestezija može biti različite težine i praćen je bolnim osjećajem pri disanju i govoru, često postoji potreba za iskašljavanjem sluzi. Kod hiperestezije je teško pregledati orofarinks i larinks zbog izraženog gag refleksa.
parestezija izražava se širokim spektrom senzacija u vidu peckanja, peckanja, osećaja stranog tela u larinksu, grčeva itd.
Dijagnostika. Bazira se na podacima iz anamneze, tegobama pacijenata i laringoskopskoj slici. U dijagnostici je moguća primjena metode procjene osjetljivosti larinksa prilikom sondiranja: dodirivanje sluznice zida larinksa pamučnom sondom izaziva odgovarajući odgovor. Uz to, neophodna je konsultacija neuropatologa, psihoterapeuta.
Tretman. Izvodi se zajedno sa neurologom. By-
Budući da su poremećaji centralnog nervnog sistema u srcu poremećaja osjetljivosti, terapijske mjere su usmjerene na njihovo otklanjanje. Dodijelite sedativnu terapiju, crnogorične kupke, vitaminsku terapiju, banjsko liječenje. U nekim slučajevima, novokainske blokade su efikasne i u području nervnih čvorova i duž puteva. Od fizioterapeutskih sredstava za periferne lezije propisuju se intra- i ekstralaringealna galvanizacija, akupunktura, homeopatski lijekovi.
4.7.2. Poremećaji kretanja
Poremećaji pokreta larinksa manifestiraju se u vidu djelomičnog (pareza) ili potpunog (paraliza) gubitka njegovih funkcija. Takvi poremećaji mogu biti posljedica upalnog i regenerativnog procesa u mišićima larinksa i laringealnih nerava. Možda i jesu centralno i periferni porijeklo. Razlikovati miogena i neuro-pareza gena i paraliza.
♦ Centralna paraliza larinksa
Paraliza centralnog (kortikalnog) porijekla nastaje kod kraniocerebralne traume, intrakranijalnog krvarenja, multiple skleroze, sifilisa itd.; mogu biti jednostrani ili bilateralni. Paraliza centralnog porekla je češće povezana sa oštećenjem produžene moždine i kombinovana je sa paralizom mekog nepca.
Klinika. Karakteriziraju ga poremećaji govora, ponekad respiratorna insuficijencija i konvulzije. Poremećaji kretanja centralnog porijekla se često razvijaju u posljednjem stadijumu teške poremećaji mozga, za koju je teško očekivati izlječenje.
Dijagnostika. Na osnovu karakteristični simptomi osnovna bolest. Kod indirektne laringoskopije dolazi do kršenja pokretljivosti jedne ili obje polovice larinksa.
Tretman. Usmjeren na eliminaciju osnovne bolesti. Lokalni poremećaji u vidu otežanog disanja ponekad zahtevaju hiruršku intervenciju (radi se traheostomija). U nekim slučajevima moguće je koristiti fizioterapiju u obliku elektroforeze lijekova i električne stimulacije mišića larinksa. Povoljan efekat ima klimatski i fonopedski tretman.
♦ Periferna paraliza larinksa
Periferna paraliza larinksa je u pravilu jednostrana i uzrokovana je kršenjem inervacije mišića laringealnim, uglavnom rekurentnim, živcima, što se objašnjava
topografija ovih nerava, blizina mnogih organa vratne i prsne šupljine, čije bolesti mogu uzrokovati disfunkciju živca.
Paralizu mišića inerviranih rekurentnim laringealnim nervima najčešće uzrokuju tumori jednjaka ili medijastinuma, povećani limfni čvorovi blizu bronha i medijastinuma, sifilis, cicatricijalne promjene na vrhu pluća. Uzroci oštećenja povratnog živca mogu biti i aneurizma luka aorte za lijevi nerv i aneurizma desne subklavijske arterije za desni povratni laringealni nerv, kao i hirurške intervencije. Najčešće je zahvaćen lijevi povratni laringealni živac. Kod neuritisa difterije, paraliza larinksa je praćena paralizom mekog nepca.
Klinika. Promuklost i slabost glasa različite težine karakteristični su funkcionalni simptomi paralize larinksa. Uz obostrano oštećenje rekurentnih laringealnih živaca dolazi do kršenja disanja, dok glas ostaje zvučan. U djetinjstvu, gušenje se javlja nakon jela, povezano s gubitkom zaštitnog refleksa larinksa.
Laringoskopijom se utvrđuju karakteristični poremećaji pokretljivosti aritenoidnih hrskavica i glasnica u zavisnosti od stepena poremećaja kretanja. U početnoj fazi jednostrane pareze mišića inerviranih povratnim laringealnim živcem, vokalni nabor je nešto skraćen, ali zadržava ograničenu pokretljivost, odmičući se od srednje linije tijekom inspiracije. U sljedećoj fazi, glasnica na strani lezije postaje nepomična i fiksira se u srednjem položaju, zauzima tzv. kadaverični položaj. Nakon toga, kompenzacija se pojavljuje sa strane suprotne glasnice, koja prelazi srednju liniju i približava se glasnom naboru suprotne strane, koji zadržava zvučni glas s blagom promuklošću.
Dijagnostika. U slučaju kršenja inervacije larinksa, potrebno je identificirati uzrok bolesti. Radi se rendgenski pregled i kompjuterska tomografija organa grudnog koša. Da bi se isključio sifilitički neuritis, potrebno je ispitati krv prema Wassermanu. Paraliza glasnih žica, praćena spontanim rotacijskim nistagmusom na jednoj strani, ukazuje na oštećenje jezgara produžene moždine.
Tretman. Kod motoričke paralize larinksa prvo se liječi osnovna bolest. Kod paralize upalne etiologije provode se protuupalna terapija, fizioterapijski postupci. S toksičnim neuritisom, na primjer, sa sifilisom, posebnim
fizikalnu terapiju. Stalna kršenja pokretljivost larinksa uzrokovana tumorima ili cicatricijalnim procesima se brzo liječi. Efektivno plastična operacija- uklanjanje jedne glasnice, ekscizija glasnica itd.
♦ Miopatska paraliza
Miopatska paraliza je uzrokovana oštećenjem mišića larinksa. U ovom slučaju su pretežno zahvaćeni konstriktori larinksa. Najčešća je vokalna paraliza. Uz bilateralnu paralizu ovih mišića tokom fonacije, između nabora se formira jaz ovalnog oblika (slika 4.13, a). Paraliza poprečnog aritenoidnog mišića laringoskopija karakterizira stvaranje trokutastog prostora u stražnjoj trećini glotisa zbog činjenice da se kod paralize ovog mišića tijela aritenoidnih hrskavica ne približavaju u potpunosti duž srednje linije (Sl. 4.13, b). Poraz bočnih krikoaritenoidnih mišića dovodi do činjenice da glotis poprima oblik romba.
Dijagnostika. Na osnovu anamneze i laringoskopije.
Tretman. Usmjeren je na uklanjanje uzroka koji je izazvao paralizu mišića larinksa. Lokalno korištene fizioterapijske procedure (elektroterapija), akupunktura, prehrambeni i glasovni način rada. Za povećanje tonusa mišića larinksa djeluju faradizacija i vibromasaža. Dobar efekat daje fonpedski tretman, u kojem se uz pomoć posebnog zvuka i vježbe disanja govorne i respiratorne funkcije larinksa se obnavljaju ili poboljšavaju.

Rice. 4.13. Motorni poremećaji larinksa.
laringospazam
Konvulzivno suženje glotisa, koje zahvata gotovo sve mišiće larinksa - laringospazam, češće se javlja u djetinjstvu. Uzrok laringospazma je hipokalcemija, nedostatak vitamina D, dok se sadržaj kalcija u krvi smanjuje na 1,4-1,7 mmol/l umjesto normalnih 2,4-2,8 mmol/l. Laringospazam može biti histeroidni.
Klinika. Laringospazam se obično javlja iznenada nakon jakog kašlja, straha. U početku se javlja bučan, neujednačen dug dah, nakon čega slijedi isprekidano plitko disanje. Glava djeteta je zabačena, oči su širom otvorene, mišići vrata su napeti, koža je cijanotična. Mogu se javiti grčevi u udovima, mišićima lica. Nakon 10-20 sekundi, respiratorni refleks se obnavlja. AT rijetki slučajevi napad završava smrću zbog srčanog zastoja. U vezi sa povećanom ekscitabilnosti mišića, izvođenje hirurških intervencija - adenotomija, otvaranje faringealnog apscesa itd., kod takve djece je povezano s opasnim komplikacijama.
Dijagnostika. Spazam glotisa prepoznaje se na osnovu klinike napada i odsustva bilo kakvih promjena na larinksu u interiktalnom periodu. U trenutku napada, direktnom laringoskopijom, vidi se naborani epiglotis, ariepiglotični nabori konvergiraju duž srednje linije, aritenoidne hrskavice su spojene i izvrnute.
Tretman. Laringospazam se može otkloniti bilo kojim jakim stimulusom trigeminalnog živca - injekcijom, štipanjem, pritiskom na korijen jezika lopaticom, prskanjem lica hladnom vodom itd. Kod produženog grča je povoljan intravenozno davanje 0,5% rastvor novokaina.
U prijetećim slučajevima treba pribjeći traheotomiji ili konikotomiji.
U periodu nakon napada propisuje se opšta terapija jačanja, preparati kalcijuma, vitamin D, svež vazduh. S godinama (obično do 5 godina) ovi fenomeni se eliminiraju.
4.8. Povrede larinksa i traheje
Povrede larinksa i dušnika, zavisno od štetnog faktora, mogu biti mehanički, termički, radijacijski i hemijski. Postoje i otvorene i zatvorene povrede.
U miru su ozljede larinksa i traheje relativno rijetke.
♦ Otvorene povrede
Otvorene ozljede ili rane larinksa i dušnici su u pravilu kombinirani u prirodi, s njima je oštećen ne samo sam larinks, već i organi vrata, lica i grudi. Ima posekotina, uboda i prostrelnih rana. Urezane rane nastaju kao posljedica oštećenja uzrokovanih raznim reznim alatima. Najčešće se primjenjuju nožem ili britvom u svrhu ubistva ili samoubistva (samoubistva). Prema nivou lokacije reza razlikuju se: 1) rane koje se nalaze ispod podjezične kosti, kada se preseče tiroidno-hioidna membrana; 2) povrede subvokalnog područja. U prvom slučaju, zbog kontrakcije prerezanih mišića vrata, rana u pravilu široko zjapi, zbog čega je kroz njega moguće pregledati larinks i dio ždrijela. Epiglotis kod takvih rana uvijek ide gore, disanje i glas su očuvani, ali govor izostaje kod rane koja zjapi, jer je larinks odvojen od artikulacionog aparata. Ako se u tom slučaju pomaknu rubovi rane, čime se zatvori njen lumen, tada se vraća govor. Kada se hrana proguta, ona izlazi kroz ranu.
Klinika. Opće stanje pacijenta je značajno poremećeno. Krvni pritisak pada, puls se ubrzava, telesna temperatura raste. Kada je štitna žlijezda ozlijeđena, dolazi do značajnog krvarenja. Svest, u zavisnosti od stepena i prirode povrede, može biti očuvana ili zbunjena. Kada je povređen karotidnih arterija smrt dolazi odmah. Međutim, karotidne arterije se rijetko prelaze u samoubilačkim ranama; samoubice snažno zabacuju glavu unazad, ispruživši vrat, dok su arterije pomerene unazad.
Dijagnostika ne predstavlja poteškoću. Potrebno je odrediti nivo lokacije rane. Gledanje kroz ranu i sondiranje vam omogućava da odredite stanje hrskavičnog skeleta larinksa, prisutnost edema, krvarenja.
Tretman hirurški, uključuje zaustavljanje krvarenja, osiguravanje adekvatnog disanja, obnavljanje gubitka krvi i primarnu obradu rane. Posebna pažnja treba pozvati respiratornu funkciju. U pravilu se radi traheostomija, po mogućnosti niža.
Ako se rana nalazi u predjelu tiroidno-hioidne membrane, ranu je potrebno zašiti slojevito uz obavezno šivanje larinksa na podjezičnu kost hromiranim katgutom. Prije zašivanja rane potrebno je na najtemeljniji način zaustaviti krvarenje previjanjem ili šivanjem žila. Za smanjenje napetosti i pružanje
konvergencije ivica rane, pacijentova glava je nagnuta prema naprijed tokom šivanja. Ako je potrebno, za potpunu reviziju, ranu treba široko zarezati. Ako je sluznica larinksa oštećena, vrši se njeno moguće šivanje, formiranje laringostome i uvođenje cijevi u obliku slova T. Kako bi se zaštitio od infekcije, pacijent se hrani gastričnom sondom koja se ubacuje kroz nos ili usta. Istovremeno se propisuje protuupalno i restorativno liječenje, uključujući uvođenje velikih doza antibiotika, antihistaminika, lijekova za detoksikaciju, hemostatika i anti-šok terapije.
■ Prostrelne rane larinksa i dušnika. Ove povrede su retko izolovane. Češće se kombiniraju s oštećenjem ždrijela, jednjaka, štitne žlijezde, žila i nerava vrata, kralježnice, kičmene moždine i mozga.
Prostrelne rane larinksa i dušnika dijele se na kroz,slijepiitangente (tangencijalne).
Kod prolazne rane, u pravilu, postoje dvije rupe - ulaz i izlaz. Mora se uzeti u obzir da se ulaz retko poklapa sa tokom kanala rane, mestom oštećenja larinksa i izlazom, jer koža i tkiva na vratu se lako pomeraju.
Kod slijepih rana, komadić ili metak se zaglavi u larinksu ili u mekih tkiva vrat. Kada uđu u šuplje organe - larinks, dušnik, jednjak, mogu se progutati, ispljunuti ili aspirirati u bronh.
Kod tangencijalnih (tangencijalnih) rana zahvaćena su meka tkiva vrata bez narušavanja integriteta sluznice larinksa, dušnika i jednjaka.
Klinika. Ovisi o dubini, stepenu, vrsti i translacijskoj sili projektila koji rani. Ozbiljnost rane možda ne odgovara veličini i snazi ozlijeđenog projektila, jer popratna kontuzija organa, narušavanje integriteta skeleta, hematom i oticanje unutrašnje obloge pogoršavaju stanje pacijenta.
Ranjenik je često bez svijesti, često se opaža šok, jer je ozlijeđen vagusni nerv i simpatičnog trupa i, osim toga, kada su povrijeđeni veliki krvni sudovi dolazi do velikog gubitka krvi. Gotovo konstantan simptom je otežano disanje zbog ozljede. i kompresija disajnih puteva edemom i hematomom. Emfizem nastaje kada otvor rane nije velike veličine i brzo sklizne. Gutanje je uvijek poremećeno i praćeno jakim bolom; hrana, dospevši u respiratorni trakt, doprinosi nastanku kašlja i razvoju upalnih komplikacija u plućima.
,...■,.■■■. ■ . ■■■ ■ . ■ 309
Dijagnostika. Na osnovu anamneze i fizičkog pregleda. rana na vratu uglavnom može biti široka, sa poderanim ivicama, sa značajnim gubitkom tkiva i prisustvom stranih tela - metalnih fragmenata, komada tkiva, čestica baruta u rani i sl. Prilikom ranjavanja iz neposredne blizine, ivice rane su opečene. , oko njega ima krvarenja. Kod nekih ranjenika utvrđuje se emfizem mekog tkiva, što ukazuje na prodiranje rane u šupljinu larinksa ili dušnika. Ovo takođe može ukazivati na hemoptizu.
Laringoskopija (direktna i indirektna) kod ranjenika je često praktično nemoguća zbog jakih bolova, nemogućnosti otvaranja usta, prijeloma vilice, podjezične kosti itd. U narednim danima, uz laringoskopiju, potrebno je utvrditi stanje regije predvorja larinksa, glotisa i subglotisne šupljine. Otkrivaju se hematomi, rupture sluznice, oštećenje hrskavice larinksa, širina glotisa.
Informativni u dijagnostici rendgenske metode istraživanja, podaci kompjuterske tomografije, pomoću kojih možete utvrditi stanje skeleta larinksa, dušnika, prisutnost i lokalizaciju stranih tijela.
Tretman. U slučaju prostrijelnih rana obuhvata dvije grupe mjera: 1) obnavljanje disanja, zaustavljanje krvarenja, primarno liječenje rane, suzbijanje šoka; 2) antiinflamatorna, desenzibilizujuća, restorativna terapija, vakcinacija protiv tetanusa (moguće i druge).
Kako bi se obnovilo disanje i spriječilo daljnje oštećenje respiratorne funkcije, u pravilu se izvodi traheotomija s formiranjem traheostomije.
Krvarenje se zaustavlja postavljanjem ligatura na žile u rani, a ako su oštećeni veliki sudovi, podvezuje se vanjska karotidna arterija.
Borba protiv bolnog šoka uključuje uvođenje narkotičkih analgetika, transfuzijsku terapiju, jednogrupnu transfuziju krvi i kardiološke lijekove.
Primarno hirurško liječenje rane, osim zaustavljanja krvarenja, uključuje i nježnu eksciziju zgnječenih mekih tkiva, uklanjanje stranih tijela. Kod opsežnog oštećenja larinksa potrebno je formirati laringostomiju uvođenjem cijevi u obliku slova T. Nakon hitnih mjera potrebno je uvesti antitetanusni serum po shemi (ako serum nije davan ranije prije operacije).
Druga grupa mjera uključuje imenovanje antibiotika širokog spektra, antihistaminika, dehidraciju i terapiju kortikosteroidima. Pacijenti se hrane kroz nazoezofagealnu sondu. Prilikom uvođenja sonde treba paziti da ne uđe u respiratorni trakt, što se određuje pojavom kašlja, otežanim disanjem. "■>
♦ Zatvorene povrede
Zatvorene ozljede larinksa i dušnika nastaju kada razna strana tijela, metalni predmeti i sl. uđu u šupljinu larinksa i subvokalnu šupljinu ili tupim udarcem izvana, padnu na larinks. Često se laringoskopom ili endotrahealnom cijevi ozlijeđuje sluznica larinksa tokom anestezije. Na mjestu ozljede nalaze se abrazija, krvarenje i narušavanje integriteta sluzokože. Ponekad se na mjestu ozljede i oko njega pojavi oteklina, koja se može širiti i tada predstavlja opasnost po život. Ako infekcija uđe na mjesto ozljede, može se pojaviti gnojni infiltrat, ne isključuje se mogućnost razvoja flegmona i hondroperi-hondritisa larinksa.
Uz produženo ili grubo izlaganje endotrahealne cijevi sluznici, u nekim slučajevima nastaje tzv. intubacijski granulom. Najčešća lokacija za njega je slobodna ivica glasnice, jer je na tom mjestu cijev najbliži kontakt sa sluznicom.
Klinika. Kod zatvorene ozljede sluznice larinksa i dušnika stranim tijelom javlja se oštar bol, koji se pogoršava gutanjem. Oko rane se razvija edem i infiltracija tkiva, što može dovesti do poteškoća s disanjem. Zbog oštrog bola pacijent ne može gutati pljuvačku, jesti hranu. Pristupanje sekundarne infekcije karakterizira pojava boli pri palpaciji vrata, pojačana bol pri gutanju i povećanje tjelesne temperature.
Kod vanjske tupe traume primjećuje se oticanje mekih tkiva larinksa s vanjske strane i oticanje sluznice, češće u njenoj vestibularnoj regiji.
Dijagnostika. Na osnovu podataka iz anamneze i objektivnih metoda istraživanja. Laringoskopija može pokazati otok, hematom, infiltrat ili apsces na mjestu ozljede. U džepu u obliku kruške ili u jamicama epiglotisa na strani lezije, pljuvačka se može nakupljati u obliku jezera. Radiografija u direktnim i bočnim projekcijama, kao i uz upotrebu kontrastnih sredstava, u nekim slučajevima omogućava otkrivanje stranog tijela, utvrđivanje razine mogućeg prijeloma hrskavice larinksa.
Tretman. Taktika vođenja pacijenta zavisi od podataka pregleda pacijenta, prirode i područja oštećenja sluznice, stanja lumena dišnih puteva, širine glotisa itd. Ako postoji apsces, potrebno je otvoriti ga laringealnim (skrivenim) skalpelom nakon preliminarne anestezije. Kada se izrazi
respiratorni poremećaji (stenoza II- III stepen) zahtijeva hitnu traheostomiju.
Kod edematoznih oblika, za otklanjanje stenoze, propisuje se destenoza lijekova (kortikosteroidi, antihistaminici, lijekovi za dehidraciju).
U svim slučajevima zatvorene povrede larinksa, koji se javlja u pozadini sekundarne infekcije, neophodna je antibiotska terapija, antihistaminici i sredstva za detoksikaciju.
Svako je u životu morao da se sretne razne bolesti ORL organa, najčešće postoje virusne ili bakterijske infekcije u vidu SARS-a, gripe ili upale krajnika. Ali postoji niz drugih patologija čije simptome morate znati kako biste na vrijeme dijagnosticirali bolest.
Građa ždrijela i larinksa
Da biste razumjeli suštinu bolesti, trebali biste imati minimalno razumijevanje strukture larinksa i ždrijela.
Što se tiče ždrijela, sastoji se od tri dijela:
- gornji, nazofarinks;
- orofarinks, srednji dio;
- laringofarinksa, donji dio.
Larinks je organ koji obavlja nekoliko funkcija. Larinks je provodnik hrane do probavne cijevi, također je odgovoran za protok zraka u dušnik i pluća. Osim toga, glasne žice se nalaze u larinksu, zahvaljujući čemu osoba ima sposobnost da proizvodi zvukove.
Larinks funkcionira kao pokretni aparat koji ima hrskavicu povezanu s ligamentima i zglobovima mišića. Na početku organa nalazi se epiglotis, čija je funkcija stvaranje ventila između traheje i ždrijela. U trenutku gutanja hrane, epiglotis blokira ulaz u traheju, tako da hrana ulazi u jednjak, a ne u respiratorni sistem.
Koje su patologije ORL organa
Prema svom toku bolesti se dijele na: kronične i akutne. U slučaju da akutni tok bolesti, simptomi se razvijaju trenutno, izraženi su. Patologiju se teže podnosi nego u kroničnom toku, ali oporavak dolazi brže, u prosjeku za 7-10 dana.
Kronične patologije nastaju u pozadini stalnog, neliječenog upalnog procesa. Drugim riječima, akutni oblik postaje kroničan bez odgovarajućeg liječenja. U ovom slučaju simptomi se ne pojavljuju tako brzo, proces je spor, ali ne dolazi do potpunog oporavka. Kod najmanjih provokativnih faktora, na primjer, hipotermije ili ulaska virusa u tijelo, dolazi do recidiva kronične bolesti. Kao rezultat stalnog infektivnog žarišta, ljudski imunitet je oslabljen, zbog čega virusu ili bakterijama nije teško prodrijeti.
Bolesti ždrijela i larinksa:
- epiglotitis;
- faringitis;
- tonzilitis;
- laringitis;
- nazofaringitis;
- adenoidi;
- rak grla.
Epiglotitis
Bolesti larinksa uključuju upalu epiglotisa (epiglotitis). Uzrok upalnog procesa je ulazak bakterija u epiglotis kapljicama iz zraka. Najčešće, epiglotis zahvaća hemophilus influenzae i postaje uzrok upalnog procesa. Bakterija ne samo da može uzrokovati bolest epiglotisa, već je i uzročnik meningitisa, upale pluća, pijelonefritisa i drugih patologija. Uz hemofilus influenzu, upala epiglotisa može uzrokovati:
- streptokoke;
- pneumokoke;
- gljivica candida;
- opekotina ili strano tijelo u epiglotisu.
Simptomi bolesti se brzo razvijaju, a među glavnim su: 
- komplikovano disanje sa zviždanjem. U epiglotisu dolazi do edema, što dovodi do djelomičnog preklapanja larinksa i dušnika, što otežava mogućnost normalnog unosa zraka;
- bol pri gutanju, otežano gutanje hrane sa osjećajem da je nešto u larinksu, da nešto smeta;
- crvenilo grla, bol u njemu;
- groznica i groznica;
- opšta slabost, malaksalost i anksioznost.
Epiglotitis se češće javlja kod djece uzrasta od 2 do 12 godina, uglavnom dječaka. Glavna opasnost koju predstavlja upala epiglotisa je mogućnost gušenja, stoga, kod prvih simptoma bolesti, odmah se obratite liječniku. Postoje oštri i hronična upala epiglotis. Ako se razvio akutni oblik patologije, dijete treba hitno odvesti u bolnicu, transport obaviti u sjedećem položaju.
Tretman se sastoji od antibiotska terapija i održavanje prohodnosti gornjih disajnih puteva. Ako simptomi opasni po život ne uspiju, radi se traheotomija.
Rinofaringitis
Upala nazofarinksa, koja nastaje kada su grlo i nos zahvaćeni virusom, naziva se nazofaringitis. Simptomi upale nazofarinksa:
- začepljenost nosa, kao rezultat, otežano disanje;
- akutna upala grla, peckanje;
- poteškoće pri gutanju;
- nazalnost glasa;
- porast temperature.
 Djeca teže podnose upalni proces u nazofarinksu od odraslih. Često se žarište upale iz nazofarinksa širi na ušnu školjku, što dovodi do akutni bol u uhu. Takođe, kada se infekcija spusti u donje disajne puteve, simptome prati kašalj, promuklost.
Djeca teže podnose upalni proces u nazofarinksu od odraslih. Često se žarište upale iz nazofarinksa širi na ušnu školjku, što dovodi do akutni bol u uhu. Takođe, kada se infekcija spusti u donje disajne puteve, simptome prati kašalj, promuklost.
U prosjeku, tok bolesti nazofarinksa traje do sedam dana, s pravilan tretman, rinofaringitis ne poprima hronični oblik. Terapija je osmišljena za uklanjanje bolnih simptoma. Ako je infekcija uzrokovana bakterijom, propisuju se antibakterijski lijekovi, a u slučaju virusne infekcije protuupalni lijekovi. Također je potrebno ispirati nos posebnim otopinama i po potrebi uzimati antipiretike.
Bolesti larinksa uključuju akutni i kronični laringitis. Akutni oblik patologije rijetko se razvija izolirano, češće laringitis postaje posljedica respiratorne bolesti. Osim toga, akutni laringitis se može razviti kao rezultat:
- hipotermija;
- sa dugim boravkom u prašnjavoj prostoriji;
- kao rezultat alergijske reakcije na kemijske agense;
- posljedica pušenja i pijenja alkoholnih pića;
- profesionalno preopterećenje glasne žice(učitelji, glumci, pjevači).
Simptomi takve bolesti larinksa kao što je laringitis karakteriziraju:

Akutni laringitis uz mirovanje glasa i potrebno liječenje nestaje u roku od 7-10 dana. Ako se ne poštuju preporuke liječnika u liječenju, simptomi bolesti ne nestaju, a sam laringitis postaje kroničan. Za laringitis se preporučuje:
- alkalne inhalacije;
- odmor za glas;
- toplo piće;
- antitusivni lijekovi;
- antivirusna i imunomodulacijska sredstva;
- antihistaminici za teške otoke;
- grgljanje;
- tople kupke za stopala, za odvod krvi iz larinksa i smanjenje njegovog otoka itd.
faringitis
Bolesti ždrijela su najčešće izražene u obliku faringitisa. Ova zarazna patologija često se razvija u pozadini virusne ili bakterijske lezije gornjih dišnih puteva. Izolirani faringitis nastaje kao rezultat direktnog izlaganja iritantu sluznice ždrijela. Na primjer, kada dugo razgovarate na hladnom zraku, jedete previše hladnu ili, obrnuto, toplu hranu, kao i pušite i pijete alkohol.
Simptomi faringitisa su sljedeći:
- Upala grla;
- bol prilikom gutanja pljuvačke;
- osjećaj abrazije;
- bol u uhu pri gutanju.
Vizualno, sluznica ždrijela je hiperemična, na mjestima može doći do nakupljanja gnojnog sekreta, krajnici su uvećani i prekriveni bjelkastim premazom. Akutni faringitis je važno razlikovati od kataralne angine. Liječenje je uglavnom lokalnog karaktera: 
- grgljanje;
- udisanje;
- komprese na vratu;
- upijajuće pastile za upalu grla.
Hronični faringitis se razvija iz akutnog, kao i na pozadini kroničnog tonzilitisa, sinusitisa, karijesa, itd.
Bolesti ždrijela se mogu izraziti u obliku upale grla. Upala limfnog tkiva krajnika naziva se tonzilitis ili tonzilitis. Kao i druge bolesti ždrijela, upala krajnika može biti akutna ili kronična. Posebno često i akutno se javlja patologija kod djece.
 Uzročnici upale krajnika su virusi i bakterije, uglavnom: stafilokok aureus, streptokok, pneumokok, gljivice roda Candida, anaerobi, adenovirusi, virusi gripe.
Uzročnici upale krajnika su virusi i bakterije, uglavnom: stafilokok aureus, streptokok, pneumokok, gljivice roda Candida, anaerobi, adenovirusi, virusi gripe.
Sekundarna angina se razvija u pozadini drugih akutnih zaraznih procesa, na primjer, ospica, difterije ili tuberkuloze. Simptomi angine počinju akutno, slični su faringitisu, ali imaju određene razlike. Krajnici se uvelike povećavaju u volumenu, bolni su na dodir, ovisno o obliku tonzilitisa, prekriveni su gnojnim premazom ili su im lakune ispunjene gnojnim sadržajem. Cervikalni limfni čvorovi su uvećani i mogu biti osjetljivi na pritisak. Tjelesna temperatura raste na 38-39 stepeni. Javlja se bol u grlu pri gutanju i znojenju.
Klasifikacija tonzilitisa je prilično opsežna, razlikuju se sljedeći oblici:
- kataralni - postoji površinska lezija krajnika. temperatura lagano raste, u rasponu od 37-37,5 stepeni. Opijenost nije jaka;
- lakunarne, krajnici su prekriveni žućkasto-bijelim premazom, lakune sadrže gnojni sekret. Upalni proces se ne proteže dalje od limfnog tkiva;
- folikularni, svijetli grimizni krajnici, edematozni, gnojni folikuli dijagnosticiraju se u obliku bjelkasto-žućkastih formacija;
- flegmonozni oblik, češće komplikacija prethodnih tipova upale krajnika.Zahvaćeni su ne samo krajnici, već i peribademovo tkivo. Patologija teče akutno, s oštrim bolom, češće se javlja apsces na jednoj strani. Što se tiče liječenja, potrebno je otvaranje gnojne vrećice i dalja antibiotska terapija.
Liječenje je uglavnom medicinsko, antibakterijsko i lokalno djelovanje na mukoznu membranu ždrijela. U slučajevima kada patologija postaje kronična, sustavno ponavljajući tonzilitis ili prisutnost apscesa, to su indikacije za uklanjanje krajnika. Hirurškoj eksciziji limfnog tkiva pribjegava se u ekstremnim slučajevima, ako terapija lijekovima ne donosi odgovarajuće rezultate.
Adenoidne vegetacije
Adenoidi - hipertrofija nazofaringealnog krajnika, javlja se u nazofarinksu. Najčešće se dijagnosticira kod djece između 2 i 12 godina. Kao rezultat rasta adenoidne vegetacije, ona se preklapa nosno disanje i javlja se nazalni glas, uz produženo prisustvo adenoida dolazi do gubitka sluha. Hipertrofija nazofaringealnog krajnika ima tri stadijuma, drugi i treći nisu podložni liječenje lijekovima i zahtijeva hiruršku intervenciju - adenomiju.
Strana tijela u larinksu ili ždrijelu
Razlog prodiranja stranog tijela u grlo najčešće je nepažnja ili žurba tokom jela. Djeca, ostavljena bez nadzora roditelja, mogu pokušati progutati razne sitne predmete, na primjer dijelove igračaka.
Takve situacije mogu biti izuzetno opasne, sve ovisi o obliku i veličini strani predmet. Ako neki predmet uđe u larinks i djelimično blokira njegov lumen, postoji opasnost od gušenja. Simptomi da se osoba guši su:

Ova situacija zahteva hitno medicinsku njegužrtvi. Hitna pomoć mora se dati odmah, inače postoji velika opasnost od gušenja.
Rak grla ili larinksa
Bolesti ždrijela mogu biti različite, ali najstrašniji i svakako najopasniji po život je rak. Maligna formacija u ždrijelu ili larinksu, u ranim fazama, možda se ne manifestira na bilo koji način, što dovodi do kasne dijagnoze i, shodno tome, nepravovremenog imenovanja terapije. Simptomi tumora u larinksu su:
- ne prolazi osjećaj stranog tijela u larinksu;
- želja za iskašljavanjem, ometajući predmet;
- hemoptiza;
- stalna bol u ždrijelu;
- poteškoće s disanjem kada je tumor velik;
- disfonija, pa čak i afonija, s lokalizacijom obrazovanja u blizini glasnih žica;
- opšta slabost i invalidnost;
- nedostatak apetita;
- gubitak težine.
Rak je izuzetno opasan po život i ima lošu prognozu. Liječenje raka larinksa propisano je ovisno o stadijumu patologije. Glavna metoda je operacija i uklanjanje malignog tumora. Također se prijavite izlaganje radijaciji i kemoterapije. Propisivanje jedne ili druge metode liječenja je isključivo individualno.
Svaka bolest, bez obzira na složenost toka, zahtijeva pažnju. Ne biste se trebali samoliječiti, a još više postavljati dijagnozu. Patologija može biti mnogo komplikovanija nego što mislite. Pravovremena dijagnoza i provedba svih propisa liječnika, omogućava vam postizanje potpunog oporavka i odsustvo komplikacija.

Pod pojmom "bolesti grla" u svakodnevnom životu najčešće se podrazumijevaju ORL bolesti ždrijela (odjel za probavni i respiratorni sistem koji javlja nosna šupljina, usne šupljine i larinksa).
Kao iu slučaju drugih organa, bolesti grla mogu biti posljedica infekcije (virusne, bakterijske ili gljivične) - akutne i kronične, raznih ozljeda, štetnih vanjskih utjecaja (kaustične i toksične tvari, prašina, duhanski dim).
Klasifikacija
ORL bolesti grla mogu se podijeliti na akutne upalne, kronične upalne i njihove komplikacije. Bolesti larinksa i grla uključuju i hipertrofiju nepčanih i faringealnih krajnika, strana tijela, rane i opekotine ždrijela. Razmotrimo ih detaljnije odvojeno.
Simptomi
Akutne upalne bolesti ždrijela
U ovu grupu spadaju akutni faringitis i različiti tonzilitisi, gotovo najviše česta oboljenja grlo kod dece.
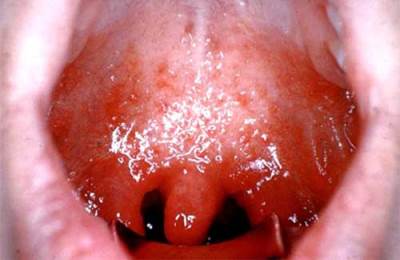
Akutni faringitis je akutna upala sluznice ždrijela, koja nastaje uslijed izlaganja mikroorganizmima ili štetnim faktorima. okruženje kao što su pušenje, alkohol itd.
Kod ove bolesti pacijent se najčešće žali na peckanje, suhoću, bol u grlu, gušenje, osjećaji se opisuju kao „knedla u grlu“. Temperatura je obično ili bol.
Angina je uobičajena akutna infektivno-alergijska bolest koja se razvija kada je zahvaćeno limfoidno tkivo faringealnog prstena. Najčešći uzročnik je beta-hemolitički streptokok grupe A.
Postoje banalni oblici angine (kataralna, folikularna i lakunarna), atipični oblici, kao i specifični oblici angine kod nekih zaraznih bolesti i bolesti krvi.

- najblaži oblik, karakteriziran bolom i bolom u grlu, osjećajem "kome", manjim bolom pri gutanju i blagim porastom temperature.
Folikularna angina- teži je sa jakim bolom koji se širi u uho, glavoboljom, slabošću, ponekad povraćanjem, gušenjem. Temperatura može porasti i do 39°C.
Lacunar - najteži od banalnih oblika. Svi krajnici su obloženi, lakune su ispunjene žućkasto-bijelim premazom, a primjećuju se i bol pri gutanju, groznica, simptomi intoksikacije, uključujući osjećaj "knedla u grlu".
Uz razne zarazne bolesti, angina se također može razviti kao jedna od komponenti glavnog procesa.
Uz pojave angine javljaju se:
- difterija (tada su krajnici prekriveni gustom bijelo-sivom prevlakom, moguć je razvoj sapi - gušenje);
- šarlah;
- ospice;
- agranulocitoza;
- leukemija;
- herpetična upala grla (sa malim vezikulama na krajnicima i jednostranim konjuktivitisom).
Možda pridruživanje gljivične infekcije.
Poseban oblik angine je Simanovsky-Plaut-Vincentova angina. Uzrokuje ga simbioza vretenaste bakterije i oralne spirohete, što dovodi do razvoja zelenkaste prevlake, osjećaja "kome" u grlu, trulog zadaha i visoke temperature.

Angina se može javiti s komplikacijama kao što su paratonzilitis, para- i retrofaringealni apscesi.
Paratonzilitis je upala peribademovog tkiva, koja se manifestuje snažnim porastom temperature do 39-40°C, nemogućnošću jela i gutanja pljuvačke zbog veoma jakih bolova, „koma u grlu“, gušenje; karakterističan je i trizmus - simptom u kojem osoba ne može u potpunosti otvoriti usta zbog toničnog grča žvačnih mišića. U usnoj šupljini u projekciji krajnika otkriva se veliko izbočenje.
Parafaringealni apsces je gnojenje parafaringealnog tkiva, a refaringealni apsces je faringealni apsces. Simptomi su im po mnogo čemu slični paratonzilitisu (osim karakterističnog ispupčenja), diferencijalnu dijagnozu treba obaviti ORL doktor.
Hipertrofija krajnika
Ovaj izraz se odnosi na rast limfadenoidnog tkiva. Najčešće se hipertrofični procesi javljaju u palatinskim i faringealnim tonzilima.
Povećana tkiva mogu otežati disanje, uzrokovati gušenje, poremetiti dikciju, unos hrane, izazvati osjećaj "kome" u grlu.
Djeca sa ovom bolešću slabo spavaju, kašlju noću, kod nekih se mogu razviti neuropsihijatrijski poremećaji zbog toga.
Hronične upalne bolesti ždrijela
To uključuje kronične oblike faringitisa i tonzilitisa.
Hronični faringitis- upala sluzokože ždrijela - nastaje zbog nedovoljne efikasan tretman akutni oblici. Postoje kataralni, hipertrofični (lateralni i granularni) i atrofični oblici.

Bolesnici se žale na bol, škakljanje, škakljanje, „knedlu“ u grlu, gušenje, osjećaj stranog tijela, začepljene uši.
Temperatura se možda neće povećati. Često im je potreban gutljaj vode da nešto progutaju.
Hronični tonzilitis- perzistentna infektivno-alergijska bolest s lokalnim manifestacijama u vidu upale krajnika. Najčešće se javlja kao komplikacija drugih infektivnih procesa (kao što su tonzilitis i karijes).
Jednostavnu formu karakteriziraju česti (1-2 puta godišnje) upale krajnika sa odgovarajućim tegobama: bol, "knedla u grlu", kašalj, groznica.
U toksično-alergijskom obliku uz tonzilitis se pridodaju simptomi intoksikacije i alergije, često se nalaze pridružene bolesti, kao što su reumatizam, glomerulonefritis, poliartritis, endokarditis i dr.
Strana tijela, rane i opekotine grla
Strana tijela najčešće ulaze u grlo prilikom razgovora ili smijeha tokom jela, kao i kod djece tokom igre. Ponekad su strana tijela kod starijih proteza. Pacijenti se žale na knedlu u grlu, bol i otežano disanje i gutanje.

Rane na grlu su spoljašnje i unutrašnje, prodorne i nepenetrirajuće, izolovane i kombinovane, slepe i prolazne.
Simptomi su najčešće krvarenje, poremećaji disanja, govora, otežano gutanje zbog "kome", gušenje, jak bolni sindrom.
Opekline se mogu razviti uz termičke i hemijske lezije zida grla. Termičke opekotine češće nastaju izlaganjem temperaturama – prodiranjem vruće hrane i pića, rjeđe – vrućim zrakom ili parom.
Hemijske opekotine nastaju kada su izložene hlorovodoničnom, sirćetnom, azotnom kiselinom, kaustičnom sodom ili kalijumom.
Opekline mogu biti tri stepena - od prvog, najlakšeg, praćenog crvenilom sluzokože, do trećeg - sa nekrozom dubokih slojeva tkiva.
Opekline su najčešće praćene bolom, salivacijom, općom intoksikacijom. Zbog brojnih komplikacija, opekotine grla su stanje opasno po život.
Tretman
Liječenje akutnog faringitisa obično se provodi ambulantno, propisuje ga liječnik opće prakse ili ORL liječnik. Uključuje ispiranje antisepticima (klorofilipt, infuzija kamilice), aerosolima (polidex), desenzibilizirajućim i imunostimulirajućim lijekovima. Antibiotici se rijetko propisuju.

Banalni tonzilitis se obično liječi ambulantno kod liječnika ORL, u teškim slučajevima - u bolnici.
Propisuju se antibiotici iz grupe penicilina, antihistaminici (tavegit, telfast), bioparox inhalacije, ispiranja i nesteroidni protuupalni lijekovi.
Tretman zarazne bolesti a krvne bolesti praćene simptomima angine ne treba da obavlja ORL, već infektolog ili hematolog u odgovarajućim bolnicama.
Važno je zapamtiti! Svaka sumnja na difteriju nepobitna je indikacija za pregled i, eventualno, hospitalizaciju, jer je difterija veoma opasna bolest.
Kod Simanovsky-Plaut-Vincentove angine provodi se antibiotska terapija preparatima penicilina, restaurativna i vitaminska terapija; sanirati usnu šupljinu i očistiti krajnike od nekrotičnih žarišta.

Liječenje paratonzilitisa i drugih apscesa uključuje antibiotsku terapiju i obaveznu hiruršku intervenciju za saniranje gnojnih žarišta.
Hronični faringitis se liječi ambulantno uz isključenje izlaganja štetnim faktorima (alkohol, pušenje), inhalacije, mazanje grla kolargolom (obavlja liječnik ORL), resorpciju karamela antisepticima (heksaliza, faringosept). U liječenju kroničnog faringitisa koriste se i konzervativne i kirurške metode. Prvi uključuju pranje lakuna krajnika (10-15 postupaka), podmazivanje njihove površine jodinolom ili kolargolom, ispiranje i fizioterapijske procedure (UHF ili mikrovalna terapija).
Kirurške metode uključuju tonzilektomiju. Slična, ali manje radikalna metoda - tonzilo - odnosno adenotomija, liječi hipertrofiju palatinskih i lingvalnih krajnika.

Strana tijela uklanja liječnik ORL pomoću posebnih pinceta ili petlji. Nemojte sami uklanjati strano tijelo pincetom, jer možete pogoršati proces i uzrokovati gušenje.
Hirurško liječenje rana obavlja i ORL specijalista sa potrebnim alatima i opremom, najčešće u bolničkim uslovima.
Liječenje opekotina grla je težak proces u više faza, koji uključuje i ORL i druge specijaliste. U početku su sve aktivnosti obično usmjerene na spašavanje života pacijenta, zatim - na sprječavanje stvaranja adhezija.
U akutnom periodu provode se mjere protiv šoka i detoksikacije, borba protiv respiratornih poremećaja, hemostaza i antibiotska terapija.
U udaljenom periodu, najčešći postupak je bougienage - proširenje lumena grla kako bi se obnovila njegova prohodnost.
Prevencija
Bolesti grla su raznolike, pa je i njihova prevencija različita. Treba izbjegavati traumatične situacije, pratiti hranu i piće koje jedete i ne razgovarati dok jedete.
Također je potrebno na vrijeme liječiti sve akutne bolesti koje se javljaju, ni u kom slučaju ne ostavljati proces neliječenim.
Aktivacija prirodnog imuniteta, na primjer, uz pomoć Imuniteta, također će imati pozitivan učinak.
Pomaže u borbi protiv virusa i bakterijske infekcije za samo dva dana pomaže aktiviranju imunološkog sistema i uklanjanju toksina iz organizma, skraćujući vrijeme rehabilitacije.
Abrazije, površinske rane sluznice s oštrim stranim tijelima, fragmenti kostiju koji ulaze s hranom; ruptura mekog nepca pri padu sa otvorenim ustima.
Klinički simptomi . Oštra bol, bolno gutanje, krvarenje, opasno po život ako su oštećeni sudovi sistema vanjske karotidne arterije.
Dijagnostika. Procijeniti stanje pacijenta, pritužbe, anamnezu; okolnosti povrede, fizički pregled: fizički pregled usnoj šupljini, ždrijelo (integritet sluzokože, krvarenje); funkcije ždrijela (gutanje, otežano disanje zbog reaktivnog edema); laboratorijski pregled (klinička analiza krv, TAPS).
Komplikacije rana ždrijela: infekcija rane, upalnih procesa, aspiraciona pneumonija, sekundarno krvarenje iz velikih žila vrata.
Opekotine ždrijela, usne šupljine iritirajućim tekućinama
Objektivno: ovisno o stupnju oštećenja - difuzna hiperemija, manifestacija epitela sa formiranjem racija, nekroza tkiva submukoznog i mišićnog sloja. Opekline ždrijela kombiniraju se s opekotinama jednjaka i larinksa.
Strano tijelo ždrijela
Uzroci. Često se unose hranom (riblje i pileće kosti, ljuske od sjemenki), slučajni strani predmeti, nedostatak kulture ishrane, brzopleta hrana; mogu biti proteze.
Klinički znakovi. Osjećaj stranog predmeta u grlu, nagon za povraćanjem, ubod pri gutanju; kod velikih stranih tijela - zatajenje disanja, hemoptiza, kašalj, otežano disanje može se pojaviti kada pijavica uđe dok pliva u ribnjaku.
Akutne upalne bolesti ždrijela
Adenoiditis
Djeca predškolskog uzrasta su bolesna.
Uzroci. infekcija; bolest kao komplikacija upale u nosu i paranazalnim sinusima; patogeni: stafilokoki; intracelularni mikroorganizmi: mikoplazma, klamidija, rinovirusi; virus gripe, aktivacija banalne flore pod utjecajem hladnoće; veštačka hrana.
Klinički simptomi. Akutni početak, suhoća, peckanje, u ranoj dobi, otežano sisanje, glavobolja.
Regionalni limfni čvorovi submandibularni, cervikalni uvećani, bolni.
Komplikacije: upale srednjeg uha, sinusitis, recidivi bolesti dovode do hipertrofije faringealnog krajnika.
Akutni faringitis
Uzroci. infekcija; smanjenje otpornosti tijela; prethodi nazofaringitis; vrijeme.
Objektivni znaci: temperatura je normalna, sluznica stražnjeg i bočnog zida ždrijela je oštro hiperemična.
Angina - akutni tonzilitis
Najčešća oboljenja ždrijela.
Uzroci. Uzročnik: hemolitički streptokok, stafilokok aureus, adenovirus.
Predisponirajući faktori: smanjen imunitet, hipotermija, lokalni, opći.
Klasifikacija angine:
- primarni - razvija se samostalno;
- sekundarno - razvija se u pozadini zaraznih bolesti (šarlah, difterija, sifilis).
Kod bolesti krvi (leukemija, monocitoza, agranulocitoza).
Primarna angina
Kataralna angina
Klinički simptomi. Najblaži oblik, karakteristične su lokalne manifestacije, temperatura raste kod djece, opće stanje pati, grlobolja, suhoća.
Objektivno: hiperemija sluznice, otok palatinskih krajnika, uvećan, prekriven sluzavim iscjetkom; submandibularni limfni čvorovi su uvećani, blago bolni.
Tok bolesti je do 5 dana.
Folikularna angina
Nepčani krajnici su uvećani, na površini su uvećani gnojni folikuli, kada sazriju, otvaraju se, formirajući bijele plakove na površini krajnika.
Lacunarna angina
Bol u grlu traje do 3 dana, s tim da se 7. dan prestaje sa lečenjem upalnih pojava.
Diferencijalna dijagnoza - treba razlikovati od angine sa šarlahom, difterijom, bolestima krvi.
Uzmite u obzir epidemijsku situaciju.
Apscesi ždrijela
Peritonzilarni apsces
Uzroci. Penetracija infekcije iz dubine lakuna u peri-bademski prostor sa komplikovanom anginom; faktori koji doprinose: smanjenje otpornosti organizma, karijesni zubi, lokalna hipotermija.
Objektivno tokom faringoskopije: hiperemija sluznice ždrijela na strani lezije, napetost palatinskog krajnika na jednoj strani, asimetrija mekog nepca, bolan infiltrat oko ili iza krajnika, mala uvula je otečena. Povećani i bolni submandibularni limfni čvorovi. Prilikom sazrijevanja moguća su spontana otvaranja uz oslobađanje značajne količine gnojnog eksudata s neugodnim mirisom.
Retrofaringealni apsces
Uzroci. Širenje infekcije iz nosa, nazofarinksa, ozljeda ždrijela.
Klinički simptomi. Tesko stanje. Anksioznost, odbijanje jela. Otežano disanje, nazalnost. Klinički simptomi zavise od lokacije apscesa u donjim dijelovima, moguće gušenja, cijanoze.
Objektivno: tokom faringoskopije sferni infiltrat, hiperemija se utvrđuje duž zadnjeg zida ždrijela, potiskuje palatinski krajnik i stražnji luk prema naprijed. Kod male djece, palpacija je informativna.
Diferencijalna dijagnoza. Retrofaringealni apsces se mora razlikovati od subglotičnog laringitisa, stranog tijela u larinksu.
Komplikacije. Faringealni apsces je opasan zbog aspiracije respiratornog trakta sa gnojnim sadržajem pri samootvaranju apscesa, moguća smrt od gušenja, veliki infiltrat može zatvoriti prolaz u larinks, što će dovesti do zatajenja disanja do gušenja, sepsa.
Perifaringealni apsces
Uzroci. Angina, paratonzilitis, karijesni zubi, ozljede ždrijela.
Klinički simptomi. Opšte stanje je teško, otežano otvaranje usta, moguće otežano disanje.
Uz faringoskopiju - hiperemija, infiltrat na bočnoj površini ždrijela.
Komplikacije: gnojni medijastinitis.