Quel devrait être le cardiogramme d'une personne en bonne santé. Electrocardiographie (ECG) : fondamentaux de la théorie, prélèvement, analyse, détection des pathologies
Appliqué à des fins pratiques dans les années 70 du 19e siècle par l'Anglais A. Waller, un appareil qui enregistre l'activité électrique du cœur continue de servir fidèlement l'humanité à ce jour. Bien sûr, depuis près de 150 ans, il a subi de nombreuses modifications et améliorations, mais le principe de son travail, basé sur enregistrements des impulsions électriques se propageant dans le muscle cardiaque, resté le même.
Désormais, presque toutes les équipes d'ambulance sont équipées d'un électrocardiographe portable, léger et mobile, qui vous permet de prendre rapidement un ECG, de ne pas perdre de précieuses minutes, de diagnostiquer et d'amener rapidement le patient à l'hôpital. Pour l'infarctus du myocarde à grande focale et d'autres maladies qui nécessitent des mesures d'urgence, les minutes comptent, donc un électrocardiogramme urgent sauve plus d'une vie chaque jour.
Déchiffrer l'ECG pour le médecin de l'équipe de cardiologie est une chose courante, et s'il indique la présence d'une pathologie cardiovasculaire aiguë, alors l'équipe immédiatement, en allumant la sirène, se rend à l'hôpital, où, en contournant les urgences, ils emmènera le patient au bloc soins intensifs pour apporter une aide urgente. Le diagnostic à l'aide d'un ECG a déjà été posé et aucun temps n'a été perdu.
Les patients veulent savoir...
Oui, les patients veulent savoir ce que signifient les dents incompréhensibles sur la bande laissée par l'enregistreur. Par conséquent, avant d'aller chez le médecin, les patients veulent déchiffrer eux-mêmes l'ECG. Cependant, tout n'est pas si simple, et pour comprendre le dossier «difficile», vous devez savoir ce qu'est un «moteur» humain.
Le cœur des mammifères, qui comprend l'homme, est constitué de 4 chambres : deux oreillettes, dotées de fonctions auxiliaires et aux parois relativement minces, et deux ventricules, qui portent la charge principale. Les parties gauche et droite du cœur diffèrent également l'une de l'autre. Fournir du sang à la circulation pulmonaire est moins difficile pour le ventricule droit que de pousser le sang dans la circulation systémique avec le gauche. Par conséquent, le ventricule gauche est plus développé, mais souffre également davantage. Cependant, quelle que soit la différence, les deux parties du cœur doivent fonctionner de manière uniforme et harmonieuse.

Le cœur est hétérogène dans sa structure et son activité électrique, puisque les éléments contractiles (myocarde) et les éléments irréductibles (nerfs, vaisseaux sanguins, valves, tissus adipeux) diffèrent à des degrés divers de réponse électrique.
Habituellement, les patients, en particulier les plus âgés, sont inquiets: y a-t-il des signes d'infarctus du myocarde sur l'ECG, ce qui est tout à fait compréhensible. Cependant, pour cela, vous devez en savoir plus sur le cœur et le cardiogramme. Et nous essaierons de fournir cette opportunité en parlant de vagues, d'intervalles et de dérivations et, bien sûr, de certaines maladies cardiaques courantes.
Capacité du coeur
Pour la première fois, nous apprenons les fonctions spécifiques du cœur à partir des manuels scolaires, nous imaginons donc que le cœur a :
- automatisme, en raison de la génération spontanée d'impulsions, qui provoquent alors son excitation ;
- excitabilité ou la capacité du cœur à s'activer sous l'influence d'impulsions excitantes ;
- ou la « capacité » du cœur à assurer la conduction des impulsions depuis leur lieu d'origine jusqu'aux structures contractiles ;
- Contractilité, c'est-à-dire la capacité du muscle cardiaque à effectuer des contractions et des relaxations sous le contrôle d'impulsions ;
- tonicité, dans lequel le cœur en diastole ne perd pas sa forme et fournit une activité cyclique continue.
En général, le muscle cardiaque dans un état calme (polarisation statique) est électriquement neutre, et biocourants(processus électriques) s'y forment sous l'influence d'impulsions excitantes.
Les biocourants dans le cœur peuvent être enregistrés
Les processus électriques dans le cœur sont dus au mouvement des ions sodium (Na +), initialement situés à l'extérieur de la cellule myocardique, à l'intérieur de celle-ci et au mouvement des ions potassium (K +), se précipitant de l'intérieur de la cellule vers l'extérieur . Ce mouvement crée des conditions pour des changements de potentiels transmembranaires pendant tout le cycle cardiaque et répétés dépolarisations(excitation, puis contraction) et repolarisations(passage à l'état d'origine). Toutes les cellules myocardiques ont une activité électrique, mais la dépolarisation spontanée lente n'est caractéristique que des cellules du système de conduction, c'est pourquoi elles sont capables d'automatisme.
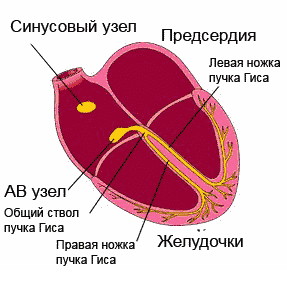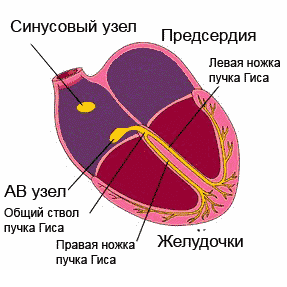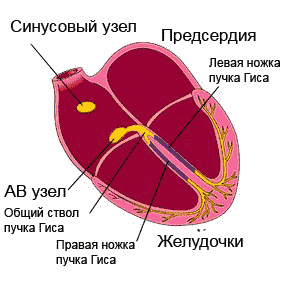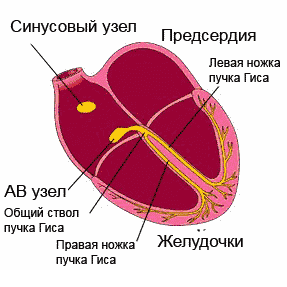 L'excitation propagée à travers Système de conduite, couvre séquentiellement les départements du cœur. Commençant dans le nœud sino-auriculaire (sinus) (la paroi de l'oreillette droite), qui a un automatisme maximal, l'impulsion passe à travers les muscles auriculaires, le nœud auriculo-ventriculaire, le faisceau de His avec ses jambes et va aux ventricules, tout en excitant le sections du système de conduction avant même la manifestation de son propre automatisme.
L'excitation propagée à travers Système de conduite, couvre séquentiellement les départements du cœur. Commençant dans le nœud sino-auriculaire (sinus) (la paroi de l'oreillette droite), qui a un automatisme maximal, l'impulsion passe à travers les muscles auriculaires, le nœud auriculo-ventriculaire, le faisceau de His avec ses jambes et va aux ventricules, tout en excitant le sections du système de conduction avant même la manifestation de son propre automatisme.
L'excitation qui se produit sur la surface externe du myocarde laisse cette partie électronégative par rapport aux zones que l'excitation n'a pas touchées. Cependant, du fait que les tissus du corps ont une conductivité électrique, les biocourants sont projetés sur la surface du corps et peuvent être enregistrés et enregistrés sur une bande mobile sous la forme d'une courbe - un électrocardiogramme. L'ECG se compose de dents qui se répètent après chaque battement de cœur et, à travers elles, montrent les violations qui se trouvent dans le cœur humain.
Comment se déroule un ECG ?
Beaucoup de gens peuvent probablement répondre à cette question. Faire un ECG, si nécessaire, n'est pas non plus difficile - il y a un électrocardiographe dans chaque clinique. Technique ECG ? Il semble à première vue qu'elle soit si familière à tout le monde, mais entre-temps, seuls les agents de santé qui ont reçu une formation spéciale pour effectuer un électrocardiogramme la connaissent. Mais cela ne vaut guère la peine pour nous d'entrer dans les détails, car personne ne nous permettra de faire un tel travail sans préparation de toute façon.

Les patients doivent savoir comment se préparer correctement : c'est-à-dire qu'il est conseillé de ne pas trop manger, de ne pas fumer, de ne pas consommer de boissons alcoolisées et de drogues, de ne pas faire de travail physique pénible et de ne pas boire de café avant la procédure, sinon vous risquez de tromper l'ECG. Il sera certainement fourni, sinon autre chose.
Ainsi, un patient complètement calme se déshabille jusqu'à la taille, libère ses jambes et s'allonge sur le canapé, et l'infirmière lubrifiera les endroits nécessaires (fils) avec une solution spéciale, appliquera des électrodes, à partir desquelles des fils de différentes couleurs vont à l'appareil , et faites un cardiogramme.
Le médecin le déchiffrera ensuite, mais si cela vous intéresse, vous pouvez essayer de déterminer vous-même vos propres dents et intervalles.
Dents, dérivations, intervalles
Peut-être que cette section n'intéressera pas tout le monde, alors elle peut être ignorée, mais pour ceux qui essaient de comprendre leur ECG par eux-mêmes, cela peut être utile.
Les dents de l'ECG sont indiquées en lettres latines : P, Q, R, S, T, U, où chacune d'elles reflète l'état des différentes parties du cœur :
- P - dépolarisation auriculaire;
- complexe QRS - dépolarisation des ventricules;
- T - repolarisation des ventricules;
- Une petite onde U peut indiquer une repolarisation du système de conduction ventriculaire distal.

Pour enregistrer un ECG, en règle générale, 12 dérivations sont utilisées :
- 3 normes - I, II, III ;
- 3 dérivations unipolaires renforcées (selon Goldberger) ;
- 6 Poitrine unipolaire renforcée (selon Wilson).
Dans certains cas (arythmies, localisation anormale du cœur), il devient nécessaire d'utiliser des sondes thoraciques unipolaires et bipolaires supplémentaires et selon Nebu (D, A, I).

Lors du déchiffrement des résultats de l'ECG, la durée des intervalles entre ses composants est mesurée. Ce calcul est nécessaire pour évaluer la fréquence du rythme, où la forme et la taille des dents dans différentes dérivations seront un indicateur de la nature du rythme, des phénomènes électriques se produisant dans le cœur et (dans une certaine mesure) de l'activité électrique de sections individuelles du myocarde, c'est-à-dire que l'électrocardiogramme montre comment notre cœur fonctionne à cette période ou à une autre.
Vidéo : leçon sur les ondes ECG, les segments et les intervalles
Analyse ECG
Une interprétation plus rigoureuse de l'ECG est réalisée en analysant et en calculant la surface des dents à l'aide de dérivations spéciales (théorie des vecteurs), cependant, dans la pratique, ils se débrouillent généralement avec un indicateur tel que direction de l'axe électrique, qui est le vecteur QRS total. Il est clair que chaque poitrine est disposée à sa manière et que le cœur n'a pas un emplacement aussi strict, le rapport de poids des ventricules et la conductivité à l'intérieur de ceux-ci sont également différents pour chacun, par conséquent, lors du décodage, la direction horizontale ou verticale de ce vecteur est indiqué.
Les médecins analysent l'ECG dans un ordre séquentiel, déterminant la norme et les violations:
- Évaluer la fréquence cardiaque et mesurer la fréquence cardiaque (avec un ECG normal - rythme sinusal, fréquence cardiaque - de 60 à 80 battements par minute) ;
- Les intervalles (QT, normal - 390-450 ms) sont calculés, caractérisant la durée de la phase de contraction (systole) à l'aide d'une formule spéciale (plus souvent j'utilise la formule de Bazett). Si cet intervalle est allongé, le médecin a le droit de soupçonner. Et l'hypercalcémie, au contraire, entraîne un raccourcissement de l'intervalle QT. La conductivité d'impulsion reflétée par les intervalles est calculée à l'aide d'un programme informatique, ce qui augmente considérablement la fiabilité des résultats ;
- ils commencent à compter à partir de l'isoligne le long de la hauteur des dents (normalement R est toujours supérieur à S) et si S dépasse R et que l'axe dévie vers la droite, alors ils pensent aux violations du ventricule droit, si vice versa - à gauche, et en même temps la hauteur de S est supérieure à R dans les dérivations II et III - suspicion d'hypertrophie ventriculaire gauche ;
- Le complexe QRS est étudié, qui se forme lors de la conduction des impulsions électriques vers le muscle ventriculaire et détermine l'activité de ce dernier (la norme est l'absence d'onde Q pathologique, la largeur du complexe ne dépasse pas 120 ms) . Si cet intervalle est déplacé, alors ils parlent de blocages (complets et partiels) des jambes du faisceau de His ou de troubles de la conduction. Et pas blocus complet la branche droite du faisceau de His est un critère électrocardiographique d'hypertrophie ventriculaire droite, et un blocage incomplet du faisceau gauche de His peut indiquer une hypertrophie de la gauche ;
- Les segments ST sont décrits, qui reflètent la période de récupération de l'état initial du muscle cardiaque après sa dépolarisation complète (normalement située sur l'isoligne) et l'onde T, qui caractérise le processus de repolarisation des deux ventricules, qui est dirigé vers le haut , est asymétrique, son amplitude est inférieure à l'onde en durée, il est plus long que le complexe QRS.
Seul un médecin effectue le travail de décodage, cependant, certains ambulanciers paramédicaux reconnaissent parfaitement une pathologie courante, ce qui est très important dans les cas d'urgence. Mais vous devez d'abord connaître la norme ECG.

Voici à quoi ressemble un cardiogramme d'une personne en bonne santé, dont le cœur fonctionne rythmiquement et correctement, mais tout le monde ne sait pas ce que signifie cet enregistrement, qui peut changer dans diverses conditions physiologiques, telles que la grossesse. Chez les femmes enceintes, le cœur occupe une position différente dans la poitrine, de sorte que l'axe électrique se déplace. De plus, selon la période, la charge sur le cœur est ajoutée. Un ECG pendant la grossesse reflétera ces changements.
Les indicateurs du cardiogramme sont également excellents chez les enfants, ils "grandiront" avec le bébé, donc ils changeront en fonction de l'âge, seulement après 12 ans, l'électrocardiogramme de l'enfant commence à se rapprocher de l'ECG d'un adulte.
Pire diagnostic : crise cardiaque

Le diagnostic le plus sérieux sur l'ECG, bien sûr, est, à la reconnaissance duquel appartient le cardiogramme le rôle principal, car c'est elle (la première !) qui repère les zones de nécrose, détermine la localisation et la profondeur de la lésion, et sait distinguer un infarctus aigu des cicatrices du passé.
Les signes classiques de l'infarctus du myocarde à l'ECG sont l'enregistrement d'une onde Q profonde (OS), élévation de segmentST, qui déforme R, le lissant, et l'apparition ultérieure d'une onde T isocèle pointue négative. Une telle élévation du segment ST ressemble visuellement au dos d'un chat ("chat"). Cependant, l'infarctus du myocarde se distingue avec et sans onde Q.

Vidéo: signes d'une crise cardiaque sur l'ECG
Quand il y a quelque chose qui ne va pas avec le coeur
Souvent, dans les conclusions de l'ECG, vous pouvez trouver l'expression : "". En règle générale, les personnes dont le cœur supporte une charge supplémentaire depuis longtemps, par exemple en cas d'obésité, ont un tel cardiogramme. Il est clair que le ventricule gauche dans de telles situations n'est pas facile. Alors l'axe électrique dévie vers la gauche, et S devient plus grand que R.

hypertrophie des ventricules gauche (gauche) et droit (droit) du cœur sur l'ECG
Vidéo: hypertrophie cardiaque sur l'ECG
Un des présentateurs répondra à votre question.
Les questions de cette section sont actuellement traitées par : Sazykina Oksana Yurievna, cardiologue, thérapeute
Vous pouvez remercier un spécialiste pour son aide ou soutenir le projet VesselInfo de manière arbitraire.
Dans les questions sur l'interprétation de l'ECG, assurez-vous d'indiquer le sexe, l'âge, les données cliniques, les diagnostics et les plaintes du patient.
Navigation rapide dans les pages
Presque toutes les personnes qui ont subi un électrocardiogramme s'intéressent à la signification des différentes dents et aux termes écrits par le diagnosticien. Bien que seul un cardiologue puisse donner une interprétation complète de l'ECG, tout le monde peut facilement déterminer s'il a un bon cardiogramme du cœur ou s'il y a des déviations.
Indications pour un ECG
Une étude non invasive - un électrocardiogramme - est réalisée dans les cas suivants :
- Plaintes du patient concernant l'hypertension artérielle, la douleur rétrosternale et d'autres symptômes indiquant une pathologie cardiaque;
- Détérioration du bien-être d'un patient atteint d'une maladie cardiovasculaire précédemment diagnostiquée ;
- Déviations dans tests de laboratoire sang - cholestérol élevé, prothrombine;
- Dans le complexe de préparation à l'opération;
- Détection de pathologie endocrinienne, maladies du système nerveux;
- Après de graves infections risque élevé complications cardiaques;
- À des fins prophylactiques chez les femmes enceintes;
- Examen de l'état de santé des chauffeurs, pilotes, etc.
Décodage ECG - chiffres et lettres latines
Une interprétation à grande échelle du cardiogramme du cœur comprend une évaluation de la fréquence cardiaque, du travail du système de conduction et de l'état du myocarde. Pour cela, les fils suivants sont utilisés (les électrodes sont installées dans un certain ordre sur la poitrine et les membres):
- Standard : I - poignet gauche / droit sur les mains, II - poignet droit et zone de la cheville sur la jambe gauche, III - cheville et poignet gauches.
- Renforcé : aVR - poignet droit et membre supérieur/inférieur gauche combinés, aVL - poignet gauche et cheville gauche et poignet droit combinés, aVF - zone cheville gauche et potentiel combiné des deux poignets.
- Thoracique (différence de potentiel située sur l'électrode thoracique avec une ventouse et les potentiels combinés de tous les membres): V1 - électrode dans l'espace intercostal IV le long du bord droit du sternum, V2 - dans l'espace intercostal IV à gauche du sternum, V3 - sur la côte IV le long de la ligne parasternale gauche, V4 - V espace intercostal le long de la ligne médio-claviculaire gauche, V5 - V espace intercostal le long de la ligne axillaire antérieure à gauche, V6 - V espace intercostal le long du milieu ligne axillaire à gauche.
Pectoraux supplémentaires - situés symétriquement au pectoral gauche avec V7-9 supplémentaire.
Un cycle cardiaque sur l'ECG est représenté par le graphique PQRST, qui enregistre les impulsions électriques dans le cœur :
- Onde P - affiche l'excitation auriculaire ;
- Complexe QRS: onde Q - la phase initiale de dépolarisation (excitation) des ventricules, onde R - le processus réel d'excitation ventriculaire, onde S - la fin du processus de dépolarisation;
- onde T - caractérise l'extinction des impulsions électriques dans les ventricules;
- Segment ST - décrit la récupération complète de l'état initial du myocarde.
Lors du décodage des indicateurs ECG, la hauteur des dents et leur emplacement par rapport à l'isoligne, ainsi que la largeur des intervalles entre elles, sont importants.
Parfois, une impulsion U est enregistrée derrière l'onde T, indiquant les paramètres de la charge électrique emportée avec le sang.
Interprétation des indicateurs ECG - la norme chez les adultes

Sur l'électrocardiogramme, la largeur (distance horizontale) des dents - la durée de la période d'excitation de relaxation - est mesurée en secondes, la hauteur en dérivations I-III - l'amplitude de l'impulsion électrique - en mm. Un cardiogramme normal chez un adulte ressemble à ceci :
- La fréquence cardiaque est une fréquence cardiaque normale comprise entre 60 et 100/min. La distance des sommets des ondes R adjacentes est mesurée.
- EOS - l'axe électrique du cœur est la direction de l'angle total du vecteur de force électrique. L'indicateur normal est de 40-70º. Les déviations indiquent la rotation du cœur autour de son propre axe.
- Onde P - positive (dirigée vers le haut), négative uniquement dans la dérivation aVR. Largeur (durée d'excitation) - 0,7 - 0,11 s, taille verticale - 0,5 - 2,0 mm.
- Intervalle PQ - distance horizontale 0,12 - 0,20 s.
- L'onde Q est négative (sous l'isoligne). La durée est de 0,03 s, la valeur négative de la hauteur est de 0,36 - 0,61 mm (égale à ¼ de la dimension verticale de l'onde R).
- L'onde R est positive. Sa hauteur est importante - 5,5 -11,5 mm.
- Dent S - hauteur négative 1,5-1,7 mm.
- Complexe QRS - distance horizontale 0,6 - 0,12 s, amplitude totale 0 - 3 mm.
- L'onde T est asymétrique. Hauteur positive 1,2 - 3,0 mm (égale à 1/8 - 2/3 de l'onde R, négative dans la dérivation aVR), durée 0,12 - 0,18 s (plus que la durée du complexe QRS).
- Segment ST - s'étend au niveau de l'isoligne, longueur 0,5 -1,0 s.
- Onde U - indicateur de hauteur 2,5 mm, durée 0,25 s.
Résultats abrégés du décodage ECG chez l'adulte et la norme dans le tableau :
Dans le déroulement habituel de l'étude (vitesse d'enregistrement - 50 mm/s), le décodage de l'ECG chez l'adulte est effectué selon les calculs suivants : 1 mm sur papier lors du calcul de la durée des intervalles correspond à 0,02 sec.
Une onde P positive (dérivations standard) suivie d'un complexe QRS normal indique un rythme sinusal normal.
Norme ECG chez les enfants, décodage
Les paramètres du cardiogramme chez les enfants sont quelque peu différents de ceux des adultes et varient en fonction de l'âge. Décryptage ECG du coeur chez les enfants, la norme:
- Fréquence cardiaque: nouveau-nés - 140 - 160, à 1 an - 120 - 125, à 3 ans - 105 -110, à 10 ans - 80 - 85, après 12 ans - 70 - 75 par minute;
- EOS - correspond aux indicateurs adultes;
- un rythme sinusal;
- dent P - ne dépasse pas 0,1 mm de hauteur;
- la longueur du complexe QRS (souvent pas particulièrement informatif dans le diagnostic) - 0,6 - 0,1 s;
- Intervalle PQ - inférieur ou égal à 0,2 s ;
- Onde Q - paramètres non permanents, les valeurs négatives en dérivation III sont acceptables ;
- Onde P - toujours au-dessus de l'isoligne (positive), la hauteur dans une dérivation peut fluctuer ;
- vague S - indicateurs négatifs de valeur non constante;
- QT - pas plus de 0,4 s ;
- les durées du QRS et de l'onde T sont égales, elles sont de 0,35 - 0,40.

Un exemple d'ECG avec arythmie
Par des déviations dans le cardiogramme, un cardiologue qualifié peut non seulement diagnostiquer la nature d'une maladie cardiaque, mais également fixer l'emplacement du foyer pathologique.
Arythmies
Distinguer les violations suivantes du rythme cardiaque:
- Arythmie sinusale - la longueur des intervalles RR fluctue avec une différence allant jusqu'à 10%. Il n'est pas considéré comme une pathologie chez les enfants et les jeunes.
- La bradycardie sinusale est une diminution pathologique de la fréquence des contractions à 60 par minute ou moins. L'onde P est normale, PQ à partir de 12 s.
- Tachycardie - fréquence cardiaque 100 - 180 par minute. Chez les adolescents - jusqu'à 200 par minute. Le rythme est juste. Avec la tachycardie sinusale, l'onde P est légèrement supérieure à la normale, avec une tachycardie ventriculaire - QRS - indicateur de longueur supérieur à 0,12 s.
- Extrasystoles - contractions extraordinaires du cœur. Seuls sur un ECG conventionnel (sur un Holter quotidien - pas plus de 200 par jour) sont considérés comme fonctionnels et ne nécessitent pas de traitement.
- La tachycardie paroxystique est une augmentation paroxystique (plusieurs minutes ou jours) de la fréquence des battements cardiaques jusqu'à 150-220 par minute. Il est caractéristique (uniquement lors d'une crise) que l'onde P fusionne avec le QRS. La distance entre l'onde R et la hauteur P de la prochaine contraction est inférieure à 0,09 s.
- Fibrillation auriculaire - contraction auriculaire irrégulière avec une fréquence de 350 à 700 par minute et ventricules - 100 à 180 par minute. Il n'y a pas d'ondes P, d'oscillations à ondes fines et grossières le long de toute l'isoligne.
- Flutter auriculaire - jusqu'à 250-350 contractions auriculaires par minute et contractions ventriculaires réduites régulières. Le rythme peut être correct, sur l'ECG il y a des ondes auriculaires en dents de scie, particulièrement prononcées dans les dérivations standard II - III et la poitrine V1.
Écart de position EOS
Un changement du vecteur EOS total vers la droite (plus de 90º), une hauteur d'onde S plus élevée par rapport à l'onde R indiquent une pathologie du ventricule droit et un blocage du faisceau His.
Lorsque l'EOS est décalé vers la gauche (30-90º) et que le rapport pathologique de la hauteur des dents S et R est diagnostiqué, hypertrophie ventriculaire gauche, blocage de la jambe du N. His. La déviation EOS indique une crise cardiaque, un œdème pulmonaire, une MPOC, mais cela se produit également dans la norme.
Perturbation du système de conduction
Les pathologies suivantes sont le plus souvent enregistrées :
- Bloc auriculo-ventriculaire (AV-) de 1 degré - distance PQ supérieure à 0,20 s. Après chaque R, un QRS suit naturellement ;
- Blocage auriculo-ventriculaire 2 c. - un PQ d'allongement progressif au cours de l'ECG déplace parfois le complexe QRS (déviation Mobitz 1) ou un prolapsus complet du QRS est enregistré sur fond de PQ d'égale longueur (Mobitz 2) ;
- Blocage complet du nœud AV - la fréquence cardiaque auriculaire est supérieure à la FR ventriculaire. PP et RR sont identiques, PQ sont de longueurs différentes.
Maladies cardiaques sélectionnées
Les résultats du décodage ECG peuvent fournir des informations non seulement sur une maladie cardiaque survenue, mais également sur la pathologie d'autres organes :
- Cardiomyopathie - hypertrophie auriculaire (généralement à gauche), dents de faible amplitude, blocage partiel de P. Gis, fibrillation auriculaire ou extrasystoles.
- Sténose mitrale - l'oreillette gauche et le ventricule droit sont élargis, l'EOS est rejeté vers la droite, souvent une fibrillation auriculaire.
- Prolapsus de la valve mitrale - onde T aplatie/négative, allongement de l'intervalle QT, segment ST dépressif. Divers troubles du rythme sont possibles.
- Obstruction chronique des poumons - EOS à droite de la norme, dents de faible amplitude, blocus AV.
- Dommages au système nerveux central (y compris hémorragie sous-arachnoïdienne) - Q pathologique, onde T large et de grande amplitude (négative ou positive), U prononcé, longue durée QT de la perturbation du rythme.
- Hypothyroïdie - PQ long, QRS bas, onde T plate, bradycardie.
Très souvent, un ECG est effectué pour diagnostiquer un infarctus du myocarde. Dans le même temps, chacune de ses étapes correspond à des changements caractéristiques du cardiogramme :
- stade ischémique - T culminé avec un sommet pointu est fixé 30 minutes avant le début de la nécrose du muscle cardiaque;
- stade des dommages (les changements sont enregistrés dans les premières heures jusqu'à 3 jours) - ST sous la forme d'un dôme au-dessus de l'isoligne se confond avec l'onde T, Q peu profond et R élevé;
- stade aigu (1-3 semaines) - le pire cardiogramme du cœur lors d'une crise cardiaque - la préservation du ST bombé et le passage de l'onde T à des valeurs négatives, une diminution de la hauteur R, Q pathologique;
- stade subaigu (jusqu'à 3 mois) - comparaison de ST avec isoline, préservation de Q et T pathologiques;
- stade de cicatrisation (plusieurs années) - Q pathologique, R négatif, l'onde T lissée revient progressivement à la normale.
Vous ne devez pas sonner l'alarme si vous avez trouvé des changements pathologiques dans l'ECG remis. Il convient de rappeler que certains écarts par rapport à la norme se produisent chez les personnes en bonne santé.
Si l'électrocardiogramme révèle une processus pathologiques dans le cœur, vous serez certainement assigné une consultation avec un cardiologue qualifié.
Un électrocardiogramme est le premier indicateur de l'état du cœur. Il reflète tous les problèmes du système cardiovasculaire humain, permet d'identifier les maux à un stade précoce afin de prendre le traitement nécessaire. Mais pour diagnostiquer correctement, le cardiogramme doit être correctement interprété.
Qu'est-ce qu'un cardiogramme
Déchiffrer un ECG nécessite une compréhension claire de ce qu'est ce test. Un électrocardiogramme affiche schématiquement l'activité électrique du muscle cardiaque sur support papier ou électronique. Il est enregistré sur du papier calibré spécial. La longueur de l'axe horizontal du carré (la plus petite division) est de 1 mm, dans le temps elle est de 0,04 seconde, respectivement, de grands blocs de 5 mm sont égaux à 0,2 seconde. Les marques noires en haut représentent des intervalles de trois secondes. Une ligne verticale composée de deux blocs est égale à un millivolt - c'est une unité de tension électrique, un millième de volt. Pour comprendre ce qui est en jeu, il vaut la peine de regarder la photo de la transcription ECG.
Le cardiogramme affiche 12 dérivations : la première moitié provient des membres et la seconde - la poitrine. Ils dépendent de l'emplacement des électrodes sur le corps humain, il est donc très important de les placer correctement. Ces dérivations reflètent l'activité de différentes parties du myocarde. Les électrodes sur le corps sont placées en conséquence.
La propagation d'une impulsion à travers le cœur sur le cardiogramme est représentée par des intervalles, des segments et des dents. Ces derniers sont notés en lettres latines : P, Q, R, S, T, U. L'onde R est toujours négative, elle affiche des indicateurs pour le myocarde, Q et S sont positifs, elles montrent la propagation de l'impulsion le long de l'interventriculaire septum. Quant à l'interprétation des ondes T et U, tout dépend de leur forme, de leur amplitude et de leur signe. Le premier reflète la repolarisation myocardique et la valeur du second pour le diagnostic ne joue pas de rôle particulier. Décryptage normal L'ECG prévoit que tous les indicateurs doivent être calculés au centième de seconde, sinon ils peuvent être mal interprétés.
Quels indicateurs sont considérés comme optimaux
Pour déchiffrer efficacement l'ECG, vous devez étudier les indicateurs de la norme. Tout d'abord, vous devez faire attention à la fréquence cardiaque. Normalement, ce devrait être sinusal. Cela implique que les ondes P doivent avoir une forme constante, la distance entre les indicateurs P-P et R-R doit être la même et le nombre de contractions doit être de 60 à 80 par minute.
L'axe électrique du cœur est un affichage du vecteur d'excitation ventriculaire à partir d'une impulsion, il est considéré selon des tables médicales spéciales, donc déchiffrer un ECG pour les débutants peut sembler très difficile. Les écarts EOS sont déterminés par l'angle alpha. Si l'axe est en position normale, la valeur de l'angle est de 50 à 70 degrés. Il convient de prêter attention: l'onde R doit être supérieure à la S. Les intervalles des dents montrent comment l'impulsion électrique passe entre les compartiments du cœur. Chacun d'eux a des indicateurs spécifiques de la norme.
- La largeur du groupe d'ondes Q-R-S dans des conditions normales est de 60 à 100 ms.
- Le groupe d'ondes Q-T affiche la durée de la contraction ventriculaire. La norme est de 390 à 450 ms.
- Pour l'onde Q, la longueur optimale est de 0,04 s et la profondeur ne dépasse pas 3 mm.
- La dent en S ne doit pas dépasser une hauteur de 20 mm.
- La norme pour l'onde T est que dans les dérivations I et II, elle devrait augmenter, et dans la dérivation aVR, elle devrait avoir un indicateur négatif.
Identification des anomalies et des maladies
Si vous traitez avec les indicateurs de la norme, lors du déchiffrement de l'ECG, toute pathologie peut être détectée indépendamment. Commençons par la fréquence cardiaque. Si l'excitation électrique ne part pas du nœud sinusal, c'est un indicateur d'arythmie. Selon la branche du cœur dans laquelle la dépolarisation commence, une tachycardie (accélération du rythme) ou une bradycardie (décélération) est diagnostiquée. Un autre indicateur important des déviations est les dents et les intervalles anormaux.
- L'allongement de l'intervalle entre les ondes Q et T indique une myocardite, un rhumatisme, une sclérose ou une maladie coronarienne. Lorsque les valeurs Q ne respectent pas la norme, cela signale des pathologies du myocarde.
- Si l'onde R n'est pas affichée dans toutes les dérivations, cela indique qu'une hypertrophie ventriculaire est possible.
- Les déviations du segment ST indiquent une ischémie myocardique.
- Une onde T hors plage peut indiquer une hypokaliémie ou une hyperkaliémie.
- L'expansion de l'onde P, surtout deux fois, indique un bloc auriculo-ventriculaire.
- Une forte élévation du segment ST signifie que le patient est à risque de crise cardiaque aiguë ou de péricardite, et sa descente indique une ischémie myocardique ou que la personne prend des glycosides cardiaques.
Telle ou cette position de l'axe électrique du cœur peut indiquer diverses maladies. Lorsque l'EOS est horizontal ou incliné vers la gauche, on peut parler d'hypertension chez le patient. Si l'axe dévie vers la droite, il est possible que la personne souffre d'une maladie pulmonaire chronique. Le médecin doit s'inquiéter si, en peu de temps, l'axe électrique changeait soudainement de position. La particularité de l'EOS est que ses indicateurs peuvent dépendre de divers facteurs. Par exemple, la position verticale se retrouve souvent chez les personnes minces, et la position horizontale est courante chez les personnes pleines.
Un cardiogramme peut indiquer un certain nombre de maladies. Mais ne vous précipitez pas pour vous diagnostiquer. Il est très difficile d'interpréter l'ECG pour les débutants, car tous les indicateurs ne peuvent pas être calculés indépendamment. Il est préférable de contacter un professionnel qui interprétera correctement le cardiogramme et pourra poser des diagnostics précis.
medso-sud.ru
Règles de base
Lors de l'examen des résultats de l'examen du patient, les médecins prêtent attention aux composants de l'ECG tels que:
- les dents;
- intervalles ;
- segments.
Il existe des paramètres normaux stricts pour chaque ligne sur la bande ECG, le moindre écart par rapport auquel peut indiquer des violations dans le travail du coeur.
Analyse ECG
L'ensemble des lignes ECG est examiné et mesuré mathématiquement, après quoi le médecin peut déterminer certains paramètres du travail du muscle cardiaque et de son système de conduction: fréquence cardiaque, fréquence cardiaque, stimulateur cardiaque, conduction, axe électrique du cœur.
À ce jour, tous ces indicateurs sont étudiés par des électrocardiographes de haute précision.
Rythme sinusal du coeur
C'est un paramètre qui reflète le rythme des contractions cardiaques qui se produisent sous l'influence du nœud sinusal (normal). Il montre la cohérence du travail de toutes les parties du cœur, la séquence des processus de tension et de relaxation du muscle cardiaque.
Le rythme est très facile à identifier par les ondes R les plus hautes: si la distance entre eux est la même tout au long de l'enregistrement ou ne s'écarte pas de plus de 10 %, le patient ne souffre pas d'arythmie.
rythme cardiaque
Le nombre de battements par minute peut être déterminé non seulement en comptant le pouls, mais également par l'ECG. Pour cela, il faut connaître la vitesse à laquelle l'ECG a été enregistré (généralement 25, 50 ou 100 mm/s), ainsi que la distance entre les dents les plus hautes (d'un pic à l'autre).
En multipliant le temps d'enregistrement d'un mm par longueur du segment R-R vous pouvez obtenir votre fréquence cardiaque. Normalement, ses performances varient de 60 à 80 battements par minute.

Source d'excitation
Le système nerveux autonome du cœur est conçu de telle manière que le processus de contraction dépend de l'accumulation de cellules nerveuses dans l'une des zones du cœur. Normalement, il s'agit du nœud sinusal, dont les impulsions divergent dans tout le système nerveux du cœur.
Dans certains cas, d'autres nœuds (auriculaires, ventriculaires, auriculo-ventriculaires) peuvent jouer le rôle de stimulateur cardiaque. Cela peut être déterminé en examinant l'onde P est discrète, située juste au-dessus de l'isoligne.
Conductivité
C'est un critère montrant le processus de transfert de quantité de mouvement. Normalement, les impulsions sont transmises séquentiellement d'un stimulateur cardiaque à un autre, sans changer l'ordre.
Essieu électrique
Un indicateur basé sur le processus d'excitation des ventricules. Mathématique analyse des ondes Q, R, S dans les dérivations I et III permet de calculer un certain vecteur résultant de leur excitation. Ceci est nécessaire pour établir le fonctionnement des branches du faisceau His.
L'angle d'inclinaison obtenu de l'axe du cœur est estimé par la valeur : 50-70° normal, 70-90° déviation vers la droite, 50-0° déviation vers la gauche.
Dents, segments et intervalles
Dents - Sections ECG situées au-dessus de l'isoligne, leur signification est la suivante :
- P- reflète les processus de contraction et de relaxation des oreillettes.
- Q, S- reflètent les processus d'excitation du septum interventriculaire.
- R- le processus d'excitation des ventricules.
- J- le processus de relaxation des ventricules.
Les intervalles sont des sections de l'ECG situées sur l'isoligne.
- QP- reflète le temps de propagation de l'impulsion des oreillettes aux ventricules.
Segments - sections de l'ECG, y compris un intervalle et une vague.
- QRST- la durée de la contraction des ventricules.
- ST- le temps d'excitation complète des ventricules.
- TP est le temps de diastole électrique du cœur.

Norme chez les hommes et les femmes
Le décodage de l'ECG du cœur et les normes d'indicateurs chez l'adulte sont présentés dans ce tableau:

Résultats sains de l'enfance
Déchiffrer les résultats des mesures ECG chez les enfants et leur norme dans ce tableau:

Diagnostics dangereux
Quel genre états dangereux peut être déterminé par les lectures ECG lors du décodage ?
Extrasystole
Ce phénomène caractérisé par un rythme cardiaque irrégulier. Une personne ressent une augmentation temporaire de la fréquence des contractions, suivie d'une pause. Il est associé à l'activation d'autres stimulateurs cardiaques, envoyant avec le nœud sinusal une rafale supplémentaire d'impulsions, ce qui entraîne une contraction extraordinaire.
Arythmie
Caractérisé modification de la fréquence du rythme sinusal lorsque les impulsions arrivent à des fréquences différentes. Seulement 30 % de ces arythmies nécessitent un traitement, car peut entraîner des maladies plus graves.
Dans d'autres cas, cela peut être une manifestation de l'activité physique, un changement des niveaux hormonaux, le résultat d'une fièvre et ne menace pas la santé.

Bradycardie
Il se produit lorsque le nœud sinusal est affaibli, incapable de générer des impulsions avec la fréquence appropriée, à la suite de quoi la fréquence cardiaque ralentit également, jusqu'à 30-45 battements par minute.
Tachycardie
Le phénomène inverse, caractérisé par une augmentation du rythme cardiaque plus de 90 battements par minute. Dans certains cas, une tachycardie temporaire survient sous l'influence d'un effort physique intense et d'un stress émotionnel, ainsi que lors de maladies associées à de la fièvre.

Trouble de la conduction
En plus du nœud sinusal, il existe d'autres stimulateurs cardiaques sous-jacents des deuxième et troisième ordres. Normalement, ils conduisent les impulsions du stimulateur cardiaque de premier ordre. Mais si leurs fonctions s'affaiblissent, une personne peut se sentir faiblesse, vertiges causée par une dépression cardiaque.
Il est également possible de baisser pression artérielle, car les ventricules se contracteront moins fréquemment ou de façon arythmique.
Pourquoi il peut y avoir des différences de performances
Dans certains cas, lors de la réanalyse de l'ECG, des écarts par rapport aux résultats obtenus précédemment sont révélés. Avec quoi peut-il être connecté?
- heure différente de la journée. Habituellement, il est recommandé de faire un ECG le matin ou l'après-midi, lorsque le corps n'a pas encore eu le temps d'être influencé par les facteurs de stress.
- Charges. Il est très important que le patient soit calme pendant l'enregistrement de l'ECG. La libération d'hormones peut augmenter la fréquence cardiaque et fausser les performances. De plus, avant l'examen, il est également déconseillé de s'engager dans un travail physique pénible.
- repas. Les processus digestifs affectent la circulation sanguine, et l'alcool, le tabac et la caféine peuvent affecter la fréquence cardiaque et la pression.
- électrodes. Un chevauchement incorrect ou un changement de vitesse accidentel peut sérieusement modifier les performances. Par conséquent, il est important de ne pas bouger pendant l'enregistrement et de dégraisser la peau dans la zone où les électrodes sont appliquées (l'utilisation de crèmes et autres produits pour la peau avant l'examen est hautement indésirable).
- Arrière plan. Parfois, d'autres appareils peuvent interférer avec le fonctionnement de l'électrocardiographe.
Méthodes d'examen supplémentaires
Licou
Méthode étude à long terme du travail du coeur, rendue possible par un magnétophone compact portable capable d'enregistrer les résultats sur bande magnétique. La méthode est particulièrement efficace lorsqu'il est nécessaire d'étudier des pathologies récurrentes, leur fréquence et leur heure d'apparition.

Tapis roulant
Contrairement à un ECG classique enregistré au repos, cette méthode est basée sur l'analyse des résultats après l'exercice. Il est le plus souvent utilisé pour l'évaluation des risques. pathologies possibles non détecté sur un ECG standard, ainsi que lors de la prescription d'un cours de rééducation aux patients qui ont eu une crise cardiaque.
Phonocardiographie
 Permet analyser les bruits et les souffles cardiaques. Leur durée, leur fréquence et leur moment d'apparition sont corrélés aux phases d'activité cardiaque, ce qui permet d'évaluer le fonctionnement des valves, les risques de développer une endocardite et une cardiopathie rhumatismale.
Permet analyser les bruits et les souffles cardiaques. Leur durée, leur fréquence et leur moment d'apparition sont corrélés aux phases d'activité cardiaque, ce qui permet d'évaluer le fonctionnement des valves, les risques de développer une endocardite et une cardiopathie rhumatismale.
Un ECG standard est une représentation graphique du travail de toutes les parties du cœur. Sa précision peut être affectée par de nombreux facteurs, donc les conseils du médecin doivent être suivis.
L'enquête révèle plus pathologies du système cardiovasculaire, cependant, des tests supplémentaires peuvent être nécessaires pour un diagnostic précis.
Enfin, nous vous proposons de visionner un cours vidéo sur le décodage « ECG pour tous » :
www.oserdce.com
Qu'est-ce qu'un ECG, comment se déroule la procédure
Le principe d'obtention d'un ECG est très simple. Nous parlons du fait que des capteurs sont attachés à la peau du patient, qui enregistrent les impulsions électriques qui accompagnent le rythme cardiaque. L'enregistrement se fait sur une feuille de papier. Un médecin compétent peut en dire beaucoup sur la santé du patient à partir de ce diagramme.
Il décrit les changements cycliques des impulsions électriques correspondantes. Il est important de noter que cette méthode de diagnostic n'est pas absolument précise et exhaustive. Il peut plutôt être considéré comme une base pour les principales conclusions.
Que montre-t-on exactement sur l'ECG ?

Supposons que vous ayez besoin de passer un électrocardiogramme. Comment bien faire ? Dois-je être un spécialiste pour effectuer cette procédure, ou si toutes les règles nécessaires sont scrupuleusement suivies, même un non-spécialiste peut effectuer la procédure ? Essayons de répondre à ces questions.
Fait intéressant, l'électrocardiogramme est utilisé non seulement dans le traitement des patients cardiaques, mais également dans un certain nombre d'autres cas :
- Cela se produit non seulement lors de divers examens médicaux, mais également pour le diagnostic des maladies qui ne sont pas directement liées au cœur, mais qui peuvent y créer des complications.
- De plus, lors de l'utilisation de ces médicaments qui ont un fort effet sur le corps, l'état de santé du système cardiovasculaire est souvent vérifié de cette manière afin de prévenir les conséquences possibles de la prise de tels médicaments.
Dans de tels cas, il est d'usage de vérifier non seulement avant, mais aussi après la fin du cours thérapeutique.
La procédure elle-même n'est pas très compliquée. Sa durée totale ne dépasse pas dix minutes. La température ambiante ne doit pas être trop basse. En même temps, la pièce doit être ventilée. Le respect de cette règle et de règles similaires est très important pour une telle procédure. Cela est dû au fait que tout changement dans l'état physique du patient sera reflété dans l'électrocardiogramme.
Voici quelques autres exigences :
- Avant de commencer la procédure, le patient doit se reposer. Sa durée doit être d'au moins un quart d'heure.
- Pendant la procédure de lecture, le patient doit s'allonger sur le dos.
- Pendant le travail, il devrait même respirer.
- Il faut aussi tenir compte du moment où l'on mange. Tout doit être fait à jeun ou au plus tôt deux heures après le dernier repas. Cet accueil ne doit pas être copieux.
- Bien sûr, le jour de la procédure, il est interdit de prendre des médicaments sédatifs ou toniques. Aussi, ne buvez pas de café ou de thé ou d'autres boissons similaires. Si le patient fume, il doit s'abstenir de cette habitude pendant au moins une heure avant la procédure.
Technique de diagnostic comprenant  Il comprend la fixation de quatre électrodes aux mains et aux chevilles et l'installation de six ventouses sur la poitrine du patient.
Il comprend la fixation de quatre électrodes aux mains et aux chevilles et l'installation de six ventouses sur la poitrine du patient.
Faites-le dans l'ordre suivant. Chaque électrode a une couleur spécifique. Mettez un chiffon humide sous eux. Ceci est fait à la fois pour augmenter la conductivité et pour améliorer l'adhérence de l'électrode à la surface de la peau.
Lors de l'installation de ventouses sur la poitrine, la peau est généralement désinfectée avec une solution d'alcool. Le diagramme affichera plusieurs types de dents qui ont une forme différente.
Pour effectuer un diagnostic, il suffit d'enregistrer les données pendant au plus quatre cycles consécutifs.
Alors, dans quels cas est-il judicieux d'aller chez le médecin et de faire un cardiogramme?
Il existe plusieurs options principales :
- Cela devrait être fait si vous ressentez clairement une gêne dans la poitrine.
- Avec un essoufflement, même si cela peut sembler familier, il est logique de consulter un médecin pour un ECG.
- Si vous êtes en surpoids, vous êtes sans aucun doute à risque de maladie cardiaque. Il est recommandé de faire régulièrement un électrocardiogramme.
- La présence de stress chronique et sévère dans votre vie est un danger non seulement pour votre cœur, mais également pour d'autres systèmes du corps humain. Un ECG dans un tel cas est une question d'importance vitale.
- Il y a un tel maladie chronique comme la tachycardie. Si vous en souffrez, l'ECG doit être fait régulièrement.
- L'hypertension est considérée par beaucoup comme une étape possible vers une crise cardiaque. Si, à ce stade, vous diagnostiquez régulièrement à l'aide d'un ECG, vos chances de guérison augmenteront considérablement.
- Avant d'effectuer une intervention chirurgicale, il est important que le médecin s'assure. Que ton cœur peut le supporter. Un ECG peut être fait pour vérifier.
Combien de fois est-il nécessaire de recourir à une telle procédure? Ceci est généralement déterminé par le médecin traitant. Cependant, si vous avez plus de quarante ans, il est logique d'effectuer cette procédure chaque année. Si vous êtes beaucoup plus âgé, vous devriez faire un ECG au moins une fois par trimestre.
Que montre l'ECG
Voyons ce que l'on peut voir sur l'électrocardiogramme :
- Tout d'abord, elle expliquera en détail toutes les caractéristiques du rythme cardiaque. Cela vous permettra notamment de suivre l'augmentation de la fréquence cardiaque ou la faiblesse des battements cardiaques. Le diagramme montre à quel rythme et avec quelle force le cœur du patient bat.
- Un autre avantage important est que l'ECG est capable de montrer diverses pathologies inhérentes au cœur. Cela est dû au fait que toute nécrose tissulaire, par exemple, conduira les impulsions électriques différemment des tissus sains. Ces caractéristiques aideront également à identifier ceux qui ne sont pas encore malades, mais qui ont tendance à le faire.
- Existe Suppression de l'ECG sous charge. Ceci est utile dans les cas où une personne relativement en bonne santé souhaite évaluer la santé de son cœur.
Principes de décodage des indicateurs
Un cardiogramme n'est pas un, mais plusieurs graphiques différents. Plusieurs électrodes étant fixées au patient, des impulsions électriques peuvent en principe être mesurées entre chaque paire d'électrodes. En pratique, l'ECG contient douze graphiques. Le médecin évalue la forme et la fréquence des dents et considère également le rapport des signaux électriques sur divers graphiques.
Chaque maladie correspond à des signes spécifiques sur les graphiques ECG. S'ils sont déterminés, cela permet de poser le bon diagnostic au patient. La norme et les violations dans l'interprétation de l'ECG sont très importantes. Chaque indicateur requiert la plus grande attention. Un résultat fiable se produit lorsque l'analyse est effectuée avec précision et fiabilité.
lire les dents
Il existe cinq types différents de formes d'onde sur un ECG. Ils sont désignés en lettres latines : S, P, T, Q et R. Chacun d'eux caractérise le travail de l'un des  sections du cœur.
sections du cœur.
Différents types d'intervalles et de segments sont également pris en compte. Ils représentent la distance entre certains types de dents et ont également leurs propres désignations de lettres.
En outre, l'analyse prend en compte le complexe QRS (il est également appelé intervalle QRS).
Plus en détail, les éléments de l'ECG sont représentés sur la figure donnée ici. C'est une sorte de table de décodage ECG.
Tout d'abord, la fréquence cardiaque est évaluée. Comme vous le savez, il s'agit généralement de 60 à 80 coupes par seconde.
Comment le médecin analyse les résultats
L'étude de l'électrocardiogramme se déroule en plusieurs étapes successives :
- A ce stade, le médecin doit calculer et analyser les intervalles. Le médecin examine l'intervalle QT. S'il y a un allongement de ce segment, alors cela indique, en particulier, une maladie coronarienne, si on parle de raccourcissement, alors on peut parler d'hypercalcémie.
- Après cela, un indicateur tel que l'axe électrique du cœur (EOS) est déterminé. Cela se fait à l'aide d'un calcul basé sur la hauteur des différents types d'ondes sur l'électrocardiogramme.
- Après cela, le complexe est considéré, nous parlons d'une dent de type R et de ses sections les plus proches du graphique des deux côtés.
- Vient ensuite l'intervalle. On pense que pour un cœur normal, il devrait être sur la ligne médiane.
- Après cela, sur la base des données étudiées, une conclusion cardiologique finale est donnée.
- P - devrait normalement être positif, indique la présence de bioélectricité dans les oreillettes ;
- L'onde Q est normalement négative, elle renvoie au septum interventriculaire ;
- R - caractérise le potentiel électrique dans le myocarde ventriculaire;
- L'onde S - dans une situation normale, elle est négative, montre le processus final d'électricité dans les ventricules, normalement une telle dent sera inférieure à l'onde R;
- T - doit être positif, nous parlons ici du processus de récupération du biopotentiel dans le cœur.
- La fréquence cardiaque doit être comprise entre 60 et 80 par minute. S'il dépasse ces limites, cela indique des violations dans le travail du cœur.
- QT - l'intervalle est normal pour un adulte est de 390 à 450 millisecondes.
- La largeur de l'intervalle QRS doit être d'environ 120 millisecondes.
Erreurs possibles dans le résultat
Malgré ses avantages évidents, cette procédure présente également certains inconvénients :

Pathologies dans l'interprétation de l'ECG peut être déterminé en fonction des descriptions disponibles des différentes variantes de cardiogrammes. Il existe des tableaux détaillés qui aideront à déterminer le type de pathologie détectée. Pour augmenter la fiabilité du résultat, le cardiogramme doit être combiné avec d'autres méthodes de diagnostic.
Coût de la procédure
Si nous parlons de prix à Moscou, ils se situent approximativement entre 650 et 2300 roubles. N'oublions pas que, lors de la réception d'un cardiogramme, son analyse par un médecin qualifié et la qualité de l'équipement médical lui-même sont d'une grande importance.
À Saint-Pétersbourg, le prix moyen est à peu près le même qu'à Moscou. Prix ECG avec décodage est d'environ 1500 roubles pour cette procédure.
Il existe également un service permettant d'appeler un tel spécialiste à domicile. À Moscou, ce service peut être fourni pour 1500 roubles, à Khabarovsk - pour 900 roubles, et à Saratov, il peut être fourni pour 750 roubles.
Conclusion
Un ECG est un moyen important de diagnostiquer votre système cardiovasculaire. Elle a beaucoup à dire sur elle. Il est logique de demander régulièrement, au moins une fois tous les deux ans, un ECG à un médecin.
cardiohelp.com
Interprétation ECG
Tout électrocardiogramme affiche le travail du cœur (son potentiel électrique lors des contractions et des relaxations) en 12 courbes enregistrées en 12 dérivations. Ces courbes diffèrent les unes des autres, car elles montrent le passage d'une impulsion électrique à travers différentes parties du cœur, par exemple, la première est la face avant du cœur, la troisième est l'arrière. Pour enregistrer un ECG en 12 dérivations, des électrodes spéciales sont fixées sur le corps du patient à des endroits spécifiques et dans un certain ordre.
Comment déchiffrer le cardiogramme du cœur: principes généraux
Les principaux éléments de la courbe électrocardiographique sont :
Analyse ECG
Après avoir reçu un électrocardiogramme entre ses mains, le médecin commence à l'évaluer dans l'ordre suivant :
- Il détermine si le cœur bat rythmiquement, c'est-à-dire si le rythme est correct. Pour cela, il mesure les intervalles entre les ondes R, elles doivent être les mêmes partout, sinon, c'est déjà le mauvais rythme.
- Calcule la fréquence à laquelle le cœur bat (FC). C'est facile à faire, connaissant la vitesse d'enregistrement de l'ECG et comptant le nombre de cellules millimétriques entre les ondes R adjacentes. Normalement, la fréquence cardiaque ne doit pas dépasser 60 à 90 battements. par minute.
- Selon des caractéristiques spécifiques (principalement par l'onde P), il détermine la source d'excitation dans le cœur. Normalement, il s'agit du nœud sinusal, c'est-à-dire que chez une personne en bonne santé, le rythme sinusal est considéré comme normal. Les rythmes auriculaire, auriculo-ventriculaire et ventriculaire indiquent une pathologie.
- Évalue la conduction du cœur par la durée des dents et des segments. Pour chacun d'eux, il existe des indicateurs de la norme.
- Détermine l'axe électrique du cœur (EOS). Pour les personnes très minces, une position plus verticale de l'EOS est caractéristique, pour les personnes pleines, elle est plus horizontale. Avec la pathologie, l'axe se déplace brusquement vers la droite ou vers la gauche.
- Analyse en détail les dents, les segments et les intervalles. Le médecin écrit leur durée sur le cardiogramme à la main en quelques secondes (il s'agit d'un ensemble incompréhensible de lettres et de chiffres latins sur l'ECG). Les électrocardiographes modernes analysent automatiquement ces indicateurs et fournissent immédiatement des résultats de mesure, ce qui simplifie le travail du médecin.
- Donne une conclusion. Il indique nécessairement l'exactitude du rythme, la source d'excitation, la fréquence cardiaque, caractérise l'EOS et met également en évidence des syndromes pathologiques spécifiques (rythme, troubles de la conduction, présence de surcharge de certaines parties du cœur et lésions du myocarde), le cas échéant .
Exemples de résultats électrocardiographiques
Chez une personne en bonne santé, la conclusion de l'ECG peut ressembler à ceci : rythme sinusal avec une fréquence cardiaque de 70 battements. en min. EOS en position normale, aucun changement pathologique n'a été détecté.
De plus, pour certaines personnes, la tachycardie sinusale (accélération du rythme cardiaque) ou la bradycardie (rythme cardiaque lent) peuvent être considérées comme une option normale. Chez les personnes âgées, assez souvent, la conclusion peut indiquer la présence de modifications diffuses ou métaboliques modérées dans le myocarde. Ces conditions ne sont pas critiques et après avoir reçu un traitement approprié et une correction de la nutrition du patient, elles disparaissent presque toujours.

De plus, en conclusion, on peut parler d'un changement non spécifique de l'intervalle ST-T. Cela signifie que les changements ne sont pas indicatifs et qu'il est impossible de déterminer leur cause uniquement par l'ECG. Une autre condition assez courante qui peut être diagnostiquée par un cardiogramme est une violation des processus de repolarisation, c'est-à-dire une violation de la récupération du myocarde ventriculaire après excitation. Ce changement peut être causé par maladies graves cardiaque, ainsi que des infections chroniques, un déséquilibre hormonal et d'autres causes que le médecin recherchera par la suite.
Des conclusions pronostiques défavorables sont envisagées, dans lesquelles il existe des données sur la présence d'ischémie myocardique, d'hypertrophie du cœur, de troubles du rythme et de la conduction.
Déchiffrer l'ECG chez l'enfant
Tout le principe de déchiffrement des cardiogrammes est le même que chez l'adulte, mais en raison des caractéristiques physiologiques et anatomiques du cœur de l'enfant, il existe des différences dans l'interprétation des indicateurs normaux. Cela s'applique principalement au rythme cardiaque, puisque jusqu'à 5 ans chez l'enfant, il peut dépasser 100 battements. par minute.
De plus, des arythmies sinusales ou respiratoires (augmentation de la fréquence cardiaque à l'inspiration et diminution à l'expiration) peuvent être enregistrées chez les bébés sans aucune pathologie. De plus, les caractéristiques de certaines dents et intervalles diffèrent de celles des adultes. Par exemple, un enfant peut avoir un blocage incomplet d'une partie du système de conduction du cœur - la jambe droite du faisceau de His. Toutes ces caractéristiques sont prises en compte par les cardiologues pédiatriques lorsqu'ils tirent une conclusion sur l'ECG.
Caractéristiques de l'ECG pendant la grossesse
Le corps d'une femme enceinte passe par divers processus d'adaptation à une nouvelle position. Certains changements se produisent également avec le système cardiovasculaire, de sorte que l'ECG des futures mères peut différer légèrement des résultats d'une étude du cœur d'un adulte en bonne santé. Tout d'abord, dans les étapes ultérieures, il y a une légère déviation horizontale de l'EOS, causée par un changement de placement relatif les organes internes et utérus en pleine croissance.
De plus, les femmes enceintes peuvent avoir une légère tachycardie sinusale et des signes de surcharge de certaines parties du cœur. Ces changements sont associés à une augmentation du volume sanguin dans le corps et disparaissent généralement après l'accouchement. Cependant, leur découverte ne peut être laissée sans un examen détaillé et un examen plus approfondi de la femme.
Déchiffrer l'ECG, la norme des indicateurs
Déchiffrer l'ECG est l'affaire d'un médecin averti. Avec cette méthode de diagnostic fonctionnel, on évalue :
- rythme cardiaque - l'état des générateurs d'impulsions électriques et l'état du système cardiaque qui conduit ces impulsions
- l'état du muscle cardiaque lui-même (myocarde). la présence ou l'absence de son inflammation, dommage, épaississement, manque d'oxygène, déséquilibre électrolytique
Cependant, les patients modernes ont souvent accès à leurs documents médicaux, en particulier à des films d'électrocardiographie sur lesquels sont rédigés des rapports médicaux. Avec leur diversité, ces enregistrements peuvent amener même la personne la plus équilibrée, mais la plus ignorante, à un trouble panique. En effet, souvent le patient ne sait pas avec certitude à quel point ce qui est écrit au dos du film ECG par un diagnostiqueur fonctionnel est dangereux pour la vie et la santé, et il reste encore quelques jours avant un rendez-vous avec un thérapeute ou un cardiologue.
Pour réduire l'intensité des passions, nous prévenons immédiatement les lecteurs qu'en l'absence de diagnostic sérieux (infarctus du myocarde, arythmies aiguës), le diagnosticien fonctionnel du patient ne laissera pas le patient sortir du cabinet, mais au moins l'enverra consulter un collègue spécialiste juste là. A propos de la suite des "secrets de l'Open" dans cet article. Dans tous les cas peu clairs de modifications pathologiques de l'ECG, un contrôle ECG, une surveillance quotidienne (Holter), une cardioscopie ECHO (échographie du cœur) et des tests d'effort (tapis roulant, vélo ergométrique) sont prescrits.
Chiffres et lettres latines dans le décodage ECG

PQ- (0,12-0,2 s) - temps de conduction auriculo-ventriculaire. Le plus souvent, il s'allonge dans le contexte du blocus AV. Raccourci dans les syndromes CLC et WPW.
P - (0,1 s) hauteur 0,25-2,5 mm décrit les contractions auriculaires. Peut parler de leur hypertrophie. 
QRS - (0.06-0.1s) - complexe ventriculaire
QT - (pas plus de 0,45 s) s'allonge avec la privation d'oxygène (ischémie myocardique, infarctus) et la menace de troubles du rythme.
RR - la distance entre les sommets des complexes ventriculaires reflète la régularité des contractions cardiaques et permet de calculer la fréquence cardiaque.
Le décodage de l'ECG chez les enfants est illustré à la Fig. 3
Options pour décrire la fréquence cardiaque
Un rythme sinusal
C'est l'inscription la plus courante trouvée sur l'ECG. Et, si rien d'autre n'est ajouté et que la fréquence (HR) est indiquée de 60 à 90 battements par minute (par exemple, fréquence cardiaque 68`) - c'est l'option la plus réussie, indiquant que le cœur fonctionne comme une horloge. C'est le rythme imposé par le nœud sinusal (le principal stimulateur cardiaque qui génère des impulsions électriques qui provoquent la contraction du cœur). Dans le même temps, le rythme sinusal implique le bien-être, à la fois dans l'état de ce nœud, et dans la santé du système de conduction du cœur. L'absence d'autres enregistrements nie les changements pathologiques dans le muscle cardiaque et signifie que l'ECG est normal. En plus du rythme sinusal, il peut être auriculaire, auriculo-ventriculaire ou ventriculaire, indiquant que le rythme est défini par les cellules de ces parties du cœur et est considéré comme pathologique.
Il s'agit d'une variante de la norme chez les jeunes et les enfants. Il s'agit d'un rythme dans lequel les impulsions sortent du nœud sinusal, mais les intervalles entre les battements cardiaques sont différents. Cela peut être dû à des changements physiologiques (arythmie respiratoire, lorsque les contractions cardiaques ralentissent à l'expiration). Environ 30 % arythmie sinusale nécessitent une observation par un cardiologue, car ils sont menacés par le développement de troubles du rythme plus graves. Ce sont des arythmies après un rhumatisme articulaire aigu. Dans le contexte de la myocardite ou après celle-ci, dans le contexte de maladies infectieuses, malformations cardiaques et chez les personnes ayant une hérédité grevée d'arythmies.
Ce sont des contractions rythmiques du cœur avec une fréquence inférieure à 50 par minute. Chez les personnes en bonne santé, la bradycardie survient, par exemple, pendant le sommeil. De plus, la bradycardie est souvent observée chez les athlètes professionnels. Une bradycardie pathologique peut indiquer une maladie des sinus. Dans le même temps, la bradycardie est plus prononcée (rythme cardiaque de 45 à 35 battements par minute en moyenne) et s'observe à tout moment de la journée. Lorsque la bradycardie provoque des pauses dans les contractions cardiaques allant jusqu'à 3 secondes pendant la journée et environ 5 secondes la nuit, entraîne une diminution de l'apport d'oxygène aux tissus et se manifeste, par exemple, par un évanouissement, une opération est indiquée pour installer un stimulateur cardiaque, qui remplace le nœud sinusal, imposant un rythme normal de contractions au cœur.
Tachycardie sinusale
Fréquence cardiaque supérieure à 90 par minute - est divisée en physiologique et pathologique. Chez les personnes en bonne santé, la tachycardie sinusale s'accompagne d'un stress physique et émotionnel, de la consommation de café, parfois de thé fort ou d'alcool (en particulier les boissons énergisantes). Elle est de courte durée et après un épisode de tachycardie, le rythme cardiaque revient à la normale en peu de temps après l'arrêt de la charge. Avec la tachycardie pathologique, les palpitations perturbent le patient au repos. Ses causes sont les élévations de température, les infections, les pertes de sang, la déshydratation, la thyrotoxicose, l'anémie, la cardiomyopathie. Traiter la maladie sous-jacente. La tachycardie sinusale n'est arrêtée qu'avec une crise cardiaque ou un syndrome coronarien aigu.
Extrasystole
Ce sont des troubles du rythme, dans lesquels des foyers en dehors du rythme sinusal donnent des contractions cardiaques extraordinaires, après quoi il y a une pause doublée de durée, dite compensatoire. En général, les battements cardiaques sont perçus par le patient comme irréguliers, rapides ou lents, parfois chaotiques. Surtout, les défaillances du rythme cardiaque sont inquiétantes. Il peut y avoir une gêne dans la poitrine sous forme de secousses, de picotements, de sensations de peur et de vide dans l'abdomen.
Toutes les extrasystoles ne sont pas dangereuses pour la santé. La plupart d'entre eux n'entraînent pas de troubles circulatoires importants et ne menacent ni la vie ni la santé. Ils peuvent être fonctionnels (sur fond d'attaques de panique, cardionévrose, dérèglements hormonaux), organiques (avec IHD, malformations cardiaques, dystrophie ou cardiopathie myocardique, myocardite). Ils peuvent également entraîner une intoxication et une chirurgie cardiaque. Selon le lieu d'apparition, les extrasystoles sont divisées en auriculaire, ventriculaire et antrioventriculaire (survenant dans un nœud à la frontière entre les oreillettes et les ventricules).
- Les extrasystoles uniques sont le plus souvent rares (moins de 5 par heure). Ils sont généralement fonctionnels et n'interfèrent pas avec l'apport sanguin normal.
- Des extrasystoles appariées de deux accompagnent un certain nombre de contractions normales. Une telle perturbation du rythme indique souvent une pathologie et nécessite un examen complémentaire (monitoring Holter).
- Les allorythmies sont des types plus complexes d'extrasystoles. Si une contraction sur deux est une extrasystole, c'est une bigyménie, si une contraction sur trois est une trigynémie et une quadrihyménie sur quatre.
Il est d'usage de diviser les extrasystoles ventriculaires en cinq classes (selon Laun). Ils sont évalués lors de la surveillance ECG quotidienne, car les indicateurs d'un ECG conventionnel en quelques minutes peuvent ne rien montrer.
- Classe 1 - extrasystoles rares uniques avec une fréquence allant jusqu'à 60 par heure, émanant d'un foyer (monotopique)
- 2 - monotopique fréquent plus de 5 par minute
- 3 - polymorphe fréquent (de différentes formes) polytopique (de différents foyers)
- 4a - apparié, 4b - groupe (trigyménie), épisodes de tachycardie paroxystique
- 5 - extrasystoles précoces
Plus la classe est élevée, plus les violations sont graves, bien qu'aujourd'hui même les classes 3 et 4 n'exigent pas toujours traitement médical. En général, s'il y a moins de 200 extrasystoles ventriculaires par jour, elles doivent être classées comme fonctionnelles et ne pas s'en inquiéter. Avec plus fréquent, ECHO du COP est indiqué, parfois - IRM du cœur. Ils ne traitent pas l'extrasystole, mais la maladie qui y conduit.
Tachycardie paroxystique
En général, le paroxysme est une attaque. L'accélération paroxystique du rythme peut durer de quelques minutes à plusieurs jours. Dans ce cas, les intervalles entre les battements cardiaques seront les mêmes et le rythme augmentera de plus de 100 par minute (en moyenne de 120 à 250). Il existe des formes supraventriculaires et ventriculaires de tachycardie. La base de cette pathologie est la circulation anormale d'une impulsion électrique dans le système de conduction du cœur. Une telle pathologie fait l'objet d'un traitement. Des remèdes maison pour éliminer une crise :
- retenir son souffle
- augmentation de la toux forcée
- immersion du visage dans l'eau froide
Syndrome WPW
Le syndrome de Wolff-Parkinson-White est un type de tachycardie supraventriculaire paroxystique. Nommé d'après les noms des auteurs qui l'ont décrit. Au cœur de l'apparition de la tachycardie se trouve la présence entre les oreillettes et les ventricules d'un faisceau nerveux supplémentaire, à travers lequel passe une impulsion plus rapide que celle du stimulateur principal.
En conséquence, une contraction extraordinaire du muscle cardiaque se produit. Le syndrome nécessite un traitement conservateur ou traitement chirurgical(avec inefficacité ou intolérance aux comprimés antiarythmiques, avec épisodes de fibrillation auriculaire, avec malformations cardiaques concomitantes).
CLC - Syndrome (Clerk-Levy-Christesco)
similaire dans son mécanisme à WPW et se caractérise par une excitation plus précoce des ventricules par rapport à la norme due à un faisceau supplémentaire le long duquel impulsion nerveuse. Le syndrome congénital se manifeste par des attaques de battements cardiaques rapides.
Fibrillation auriculaire
Cela peut prendre la forme d'une attaque ou forme permanente. Il se manifeste sous la forme de flutter ou de fibrillation auriculaire.
Fibrillation auriculaire
Fibrillation auriculaire
Lorsque le cœur scintille, il se contracte de manière totalement irrégulière (intervalles entre contractions de durées très différentes). Cela est dû au fait que le rythme n'est pas défini par le nœud sinusal, mais par d'autres cellules auriculaires.
Il s'avère une fréquence de 350 à 700 battements par minute. Il n'y a tout simplement pas de contraction auriculaire à part entière ; les fibres musculaires qui se contractent ne permettent pas un remplissage efficace des ventricules avec du sang.
En conséquence, la libération de sang par le cœur s'aggrave et les organes et les tissus souffrent d'un manque d'oxygène. Un autre nom pour la fibrillation auriculaire est la fibrillation auriculaire. Toutes les contractions auriculaires n'atteignent pas les ventricules du cœur, de sorte que la fréquence cardiaque (et le pouls) sera soit inférieure à la normale (bradysystole avec une fréquence inférieure à 60), soit normale (normosystole de 60 à 90), soit supérieure à la normale (tachysystole plus de 90 battements par minute). ).
Une crise de fibrillation auriculaire est difficile à manquer.
- Cela commence généralement par un rythme cardiaque fort.
- Il se développe comme une série de battements cardiaques absolument non rythmiques avec une fréquence élevée ou normale.
- La condition est accompagnée de faiblesse, de transpiration, de vertiges.
- La peur de la mort est très prononcée.
- Il peut y avoir un essoufflement, une excitation générale.
- Parfois, il y a une perte de conscience.
- L'attaque se termine par la normalisation du rythme et l'envie d'uriner, dans laquelle une grande quantité d'urine sort.
Pour arrêter l'attaque, ils utilisent des méthodes réflexes, des médicaments sous forme de comprimés ou d'injections, ou recourent à la cardioversion (stimulation du cœur avec un défibrillateur électrique). Si une crise de fibrillation auriculaire n'est pas éliminée dans les deux jours, les risques de complications thrombotiques (thromboembolie) augmentent artère pulmonaire, accident vasculaire cérébral).
Avec une forme constante de scintillement du rythme cardiaque (lorsque le rythme n'est pas rétabli ni sur fond de médicaments ni sur fond de stimulation électrique du cœur), ils deviennent un compagnon plus familier des patients et ne sont ressentis qu'avec une tachysystolie (battements cardiaques irréguliers rapides ). La tâche principale dans la détection Signes ECG la tachysystole d'une forme permanente de fibrillation auriculaire est une diminution du rythme jusqu'à la normosystole sans chercher à le rendre rythmique.
Exemples d'enregistrements sur films ECG :
- fibrillation auriculaire, variante tachysystolique, fréquence cardiaque 160 en '.
- Fibrillation auriculaire, variante normosystolique, fréquence cardiaque 64 in '.
La fibrillation auriculaire peut se développer dans le programme de maladie coronarienne, dans le contexte de la thyrotoxicose, des malformations cardiaques organiques, avec diabète sucré, syndrome des sinus malades, avec intoxication (le plus souvent avec de l'alcool).
flutter auriculaire
Ce sont des contractions auriculaires régulières fréquentes (plus de 200 par minute) et les mêmes contractions ventriculaires régulières, mais plus rares. En général, le flottement est plus fréquent dans forme aiguë et est mieux toléré que le scintillement, car les troubles circulatoires sont moins prononcés. Le tremblement se développe lorsque :
- cardiopathie organique (cardiomyopathies, insuffisance cardiaque)
- après chirurgie cardiaque
- sur fond de maladie pulmonaire obstructive
- cela ne se produit presque jamais chez les personnes en bonne santé.
Cliniquement, le flutter se manifeste par un rythme cardiaque et un pouls rapides, un gonflement des veines jugulaires, un essoufflement, une transpiration et une faiblesse.
Troubles de la conduction
Normalement, après s'être formée dans le nœud sinusal, l'excitation électrique traverse le système de conduction, subissant un retard physiologique d'une fraction de seconde dans le nœud auriculo-ventriculaire. Sur son chemin, l'impulsion stimule les oreillettes et les ventricules, qui pompent le sang, à se contracter. Si, dans une partie du système de conduction, l'impulsion persiste plus longtemps que le temps prescrit, l'excitation des sections sous-jacentes viendra plus tard, ce qui signifie que le travail de pompage normal du muscle cardiaque sera perturbé. Les troubles de la conduction sont appelés blocages. Ils peuvent survenir sous la forme de troubles fonctionnels, mais sont le plus souvent le résultat de médicaments ou intoxication alcoolique et les maladies cardiaques organiques. Selon le niveau auquel ils surviennent, il en existe plusieurs types.
Blocus sino-auriculaire
Lorsque la sortie de l'impulsion du nœud sinusal est difficile. En fait, cela conduit à un syndrome de faiblesse du nœud sinusal, une diminution des contractions à une bradycardie sévère, une insuffisance de l'apport sanguin à la périphérie, un essoufflement, une faiblesse, des vertiges et une perte de conscience. Le deuxième degré de ce blocage s'appelle le syndrome de Samoilov-Wenckebach.
Bloc auriculo-ventriculaire (bloc AV)
Il s'agit d'un retard d'excitation dans le nœud auriculo-ventriculaire supérieur aux 0,09 secondes prescrites. Il existe trois degrés de ce type de blocus. Plus le degré est élevé, moins les ventricules se contractent souvent, plus les troubles circulatoires sont graves.
- Au premier délai permet à chaque contraction auriculaire de maintenir un nombre adéquat de contractions ventriculaires.
- Le deuxième degré laisse une partie des contractions auriculaires sans contractions ventriculaires. Il est décrit en termes d'allongement de la PQ et de prolapsus du battement ventriculaire comme Mobitz 1, 2 ou 3.
- Le troisième degré est aussi appelé bloc transversal complet. Les oreillettes et les ventricules commencent à se contracter sans interrelations.
Dans ce cas, les ventricules ne s'arrêtent pas, car ils obéissent aux stimulateurs cardiaques des parties sous-jacentes du cœur. Si le premier degré de blocage peut ne se manifester d'aucune façon et être détecté uniquement avec un ECG, alors le second est déjà caractérisé par des sensations d'arrêt cardiaque périodique, de faiblesse, de fatigue. Avec des blocages complets, des symptômes cérébraux (vertiges, mouches dans les yeux) s'ajoutent aux manifestations. Des attaques de Morgagni-Adams-Stokes peuvent se développer (lorsque les ventricules s'échappent de tous les stimulateurs cardiaques) avec perte de conscience et même convulsions.
Perturbation de la conduction dans les ventricules
Dans les ventricules vers les cellules musculaires, le signal électrique se propage à travers des éléments du système de conduction tels que le tronc du faisceau de His, ses jambes (gauche et droite) et les branches des jambes. Des blocages peuvent survenir à n'importe lequel de ces niveaux, ce qui se reflète également dans l'ECG. Dans ce cas, au lieu d'être recouvert d'excitation en même temps, l'un des ventricules est retardé, car le signal qui lui est adressé contourne la zone bloquée.
En plus du lieu d'origine, on distingue un blocus complet ou incomplet, ainsi que permanent et non permanent. Les causes des blocages intraventriculaires sont similaires à d'autres troubles de la conduction (IHD, myo- et endocardite, cardiomyopathies, malformations cardiaques, hypertension artérielle, fibrose, tumeurs cardiaques). En outre, la prise de médicaments antiarthmiques, une augmentation du potassium dans le plasma sanguin, l'acidose et la privation d'oxygène affectent également.
- Le plus fréquent est le blocage de la branche antéropostérieure de la jambe gauche du faisceau de His (BPVLNPG).
- En deuxième position se trouve le blocus de la jambe droite (RBNB). Ce blocus n'est généralement pas accompagné d'une maladie cardiaque.
- Le blocage de la jambe gauche du faisceau de His est plus typique des lésions myocardiques. Dans le même temps, le blocage complet (PBBBB) est pire que le blocage incomplet (NBLBBB). Il doit parfois être distingué du syndrome WPW.
- Le blocage de la branche postéro-inférieure de la jambe gauche du faisceau de His peut se produire chez les personnes ayant une poitrine étroite et allongée ou déformée. Parmi les conditions pathologiques, il est plus caractéristique de la surcharge ventriculaire droite (avec embolie pulmonaire ou malformations cardiaques).
La clinique des blocages au niveau du faisceau de His ne s'exprime pas. L'image de la pathologie cardiaque principale vient en premier.
- Syndrome de Bailey - blocage à deux faisceaux (de la jambe droite et de la branche postérieure de la jambe gauche du faisceau de His).
Hypertrophie myocardique
Avec des surcharges chroniques (pression, volume), le muscle cardiaque dans certaines zones commence à s'épaissir et les cavités cardiaques s'étirent. Sur l'ECG, ces changements sont généralement décrits comme une hypertrophie.
- L'hypertrophie ventriculaire gauche (HVG) est typique de l'hypertension artérielle, de la cardiomyopathie et d'un certain nombre de malformations cardiaques. Mais même chez les athlètes normaux, les patients obèses et les personnes engagées dans un travail physique intense, il peut y avoir des signes d'HVG.
- L'hypertrophie ventriculaire droite est un signe incontestable d'augmentation de la pression dans le système de circulation pulmonaire. Le cœur pulmonaire chronique, la bronchopneumopathie obstructive, les malformations cardiaques (sténose pulmonaire, tétralogie de Fallot, communication interventriculaire) conduisent à HPZh.
- Hypertrophie auriculaire gauche (HLH) - avec sténose ou insuffisance mitrale et aortique, hypertension, cardiomyopathie, après myocardite.
- Hypertrophie auriculaire droite (RAH) - avec cœur pulmonaire, défauts de la valve tricuspide, déformations poitrine, pathologies pulmonaires et embolie pulmonaire.
- Les signes indirects de l'hypertrophie ventriculaire sont la déviation de l'axe électrique du cœur (EOC) vers la droite ou vers la gauche. Le type gauche d'EOS est sa déviation vers la gauche, c'est-à-dire LVH, le type droit est LVH.
- La surcharge systolique est également la preuve d'une hypertrophie du cœur. Moins fréquemment, il s'agit d'une preuve d'ischémie (en présence de douleurs angineuses).
Modifications de la contractilité myocardique et de la nutrition
Syndrome de repolarisation précoce des ventricules
Le plus souvent, il s'agit d'une variante de la norme, en particulier pour les athlètes et les personnes ayant un poids corporel congénitalement élevé. Parfois associée à une hypertrophie myocardique. Fait référence aux particularités du passage des électrolytes (potassium) à travers les membranes des cardiocytes et aux caractéristiques des protéines à partir desquelles les membranes sont construites. Il est considéré comme un facteur de risque d'arrêt cardiaque soudain, mais il ne donne pas de clinique et reste le plus souvent sans conséquence.
Modifications diffuses modérées ou sévères du myocarde
Ceci est la preuve d'une dénutrition myocardique résultant d'une dystrophie, d'une inflammation (myocardite) ou d'une cardiosclérose. De plus, des modifications diffuses réversibles accompagnent les perturbations de l'équilibre hydrique et électrolytique (avec vomissements ou diarrhée), la prise de médicaments (diurétiques) et les efforts physiques intenses.
Ceci est un signe de détérioration de la nutrition du myocarde sans manque prononcé d'oxygène, par exemple, en violation de l'équilibre des électrolytes ou dans le contexte de conditions dyshormonales.
Ischémie aiguë, modifications ischémiques, modifications de l'onde T, sous-décalage du segment ST, faible T
Ceci décrit les changements réversibles associés à la privation d'oxygène du myocarde (ischémie). Il peut s'agir d'une angine de poitrine stable ou d'une angine aiguë instable syndrome coronarien. Outre la présence des modifications elles-mêmes, leur localisation est également décrite (par exemple, ischémie sous-endocardique). Un trait distinctif de ces changements est leur réversibilité. Dans tous les cas, de tels changements nécessitent une comparaison de cet ECG avec d'anciens films, et si une crise cardiaque est suspectée, des tests rapides de troponine pour les lésions myocardiques ou une angiographie coronarienne doivent être effectués. Selon la variante de la maladie coronarienne, un traitement anti-ischémique est sélectionné.
Crise cardiaque développée
Il est généralement décrit comme :
- par étapes. aiguë (jusqu'à 3 jours), aiguë (jusqu'à 3 semaines), subaiguë (jusqu'à 3 mois), cicatricielle (à vie après une crise cardiaque)
- Par volume. transmurale (grande focale), sous-endocardique (petite focale)
- selon la localisation de l'infarctus. sont antérieur et antéro-septal, basal, latéral, inférieur (diaphragmatique postérieur), apical circulaire, basal postérieur et ventriculaire droit.
Toute la variété des syndromes et des modifications spécifiques de l'ECG, la différence d'indicateurs pour les adultes et les enfants, l'abondance des causes conduisant au même type Modifications de l'ECG, ne permettent pas à un non-spécialiste d'interpréter même la conclusion toute faite d'un diagnosticien fonctionnel. Il est beaucoup plus raisonnable, ayant un résultat ECG en main, de consulter un cardiologue en temps opportun et de recevoir des recommandations compétentes pour un diagnostic ou un traitement plus approfondi de votre problème, réduisant considérablement les risques de maladies cardiaques d'urgence.
Comment déchiffrer l'ECG du cœur ?
L'examen électrocardiographique est le plus simple, mais très méthode informativeétudier le travail du cœur du patient. Le résultat de cette procédure est un ECG. Des lignes incompréhensibles sur un morceau de papier contiennent de nombreuses informations sur l'état et le fonctionnement de l'organe principal du corps humain. Déchiffrer les indicateurs ECG est assez simple. L'essentiel est de connaître certains des secrets et des caractéristiques de cette procédure, ainsi que les normes de tous les indicateurs. 
Exactement 12 courbes sont enregistrées sur l'ECG. Chacun d'eux raconte le travail de chaque partie spécifique du cœur. Ainsi, la première courbe est la surface antérieure du muscle cardiaque et la troisième ligne est sa surface postérieure. Pour enregistrer le cardiogramme des 12 dérivations, des électrodes sont fixées au corps du patient. Le spécialiste le fait de manière séquentielle, en les installant à des endroits spécifiques.
Principes de déchiffrement
Chaque courbe du graphique du cardiogramme a ses propres éléments :
- Les dents, qui sont des renflements dirigés vers le bas ou vers le haut. Tous sont désignés par des lettres majuscules latines. "P" montre le travail des oreillettes cardiaques. "T" est la capacité de restauration du myocarde.
- Les segments sont la distance entre plusieurs dents ascendantes ou descendantes dans le voisinage. Les médecins sont particulièrement intéressés par les indicateurs de segments tels que ST, ainsi que PQ.
- Un intervalle est un espace qui comprend à la fois un segment et une dent.
Chaque élément ECG spécifique montre un certain processus qui se produit directement dans le cœur. Selon leur largeur, leur hauteur et d'autres paramètres, le médecin a la capacité de déchiffrer correctement les données reçues.

Comment les résultats sont-ils analysés ?
Dès que le spécialiste reçoit l'électrocardiogramme entre ses mains, son décodage commence. Cela se fait dans une certaine séquence stricte :
- Le rythme correct est déterminé par les intervalles entre les dents "R". Ils doivent être égaux. Sinon, on peut conclure que le rythme cardiaque est incorrect.
- Avec l'aide d'un ECG, vous pouvez déterminer la fréquence cardiaque. Pour ce faire, vous devez connaître la vitesse à laquelle les indicateurs ont été enregistrés. De plus, vous devrez également compter le nombre de cellules entre les deux ondes R. La norme est de 60 à 90 battements par minute.
- La source d'excitation dans le muscle cardiaque est déterminée par un certain nombre de caractéristiques spécifiques. Cela se dira, entre autres, par l'évaluation des paramètres de l'onde « P ». La norme implique que la source est le nœud sinusal. Par conséquent, une personne en bonne santé a toujours un rythme sinusal. S'il y a un rythme ventriculaire, auriculaire ou tout autre rythme, cela indique la présence d'une pathologie.
- Le spécialiste évalue la conduction du cœur. Cela se produit en fonction de la durée de chaque segment et dent.
- L'axe électrique du cœur, s'il se déplace suffisamment vers la gauche ou vers la droite, peut également indiquer des problèmes avec le système cardiovasculaire.
- Chaque dent, intervalle et segment est analysé individuellement et en détail. Les appareils ECG modernes émettent immédiatement automatiquement des indicateurs de toutes les mesures. Cela simplifie grandement le travail du médecin.
- Enfin, le spécialiste tire une conclusion. Il indique le décodage du cardiogramme. Si des syndromes pathologiques ont été trouvés, ils doivent y être indiqués.

Indicateurs normaux des adultes
La norme de tous les indicateurs du cardiogramme est déterminée en analysant la position des dents. Mais le rythme cardiaque est toujours mesuré par la distance entre les dents les plus hautes "R" - "R". Normalement, ils devraient être égaux. La différence maximale ne peut pas dépasser 10 %. Sinon, ce ne sera plus la norme, qui devrait être comprise entre 60 et 80 pulsations par minute. Si le rythme sinusal est plus fréquent, le patient souffre de tachycardie. Au contraire, un rythme sinusal lent indique une maladie appelée bradycardie.
Les intervalles P-QRS-T vous renseigneront sur le passage de l'impulsion directement à travers tous les services cardiaques. La norme est un indicateur de 120 à 200 ms. Sur le graphique, cela ressemble à 3-5 carrés.
En mesurant la largeur de l'onde Q à l'onde S, on peut se faire une idée de l'excitation des ventricules du cœur. Si c'est la norme, la largeur sera de 60 à 100 ms.
La durée de la contraction ventriculaire peut être déterminée en mesurant l'intervalle Q-T. La norme est de 390 à 450 ms. S'il est un peu plus long, un diagnostic peut être posé : rhumatisme, ischémie, athérosclérose. Si l'intervalle est raccourci, on peut parler d'hypercalcémie.

Que signifient les dents ?
Sans faute, lors du déchiffrement de l'ECG, il est nécessaire de surveiller la hauteur de toutes les dents. Il peut indiquer la présence de pathologies cardiaques graves :
- L'onde Q est un indicateur d'excitation du septum cardiaque gauche. La norme est le quart de la longueur de l'onde R. Si elle est dépassée, il existe une possibilité de pathologie nécrotique du myocarde;
- L'onde S est un indicateur de l'excitation des cloisons qui se trouvent dans les couches basales des ventricules. La norme dans ce cas est de 20 mm de hauteur. S'il y a des déviations, cela indique une maladie coronarienne.
- L'onde R dans l'ECG raconte l'activité des parois de tous les ventricules du cœur. Il est fixe dans toutes les courbes ECG. S'il n'y a aucune activité quelque part, il est logique de suspecter une hypertrophie ventriculaire.
- L'onde T apparaît dans les lignes I et II, comme dirigée vers le haut. Mais dans la courbe VR, il est toujours négatif. Lorsque l'onde T sur l'ECG est trop élevée et aiguë, le médecin suspecte une hyperkaliémie. S'il est long et plat, il est alors possible de développer une hypokaliémie.

Lectures normales d'électrocardiogramme pédiatrique
Dans l'enfance, la norme des indicateurs ECG peut différer légèrement des caractéristiques d'un adulte:
- La fréquence cardiaque des bébés de moins de 3 ans est d'environ 110 pulsations par minute, et à l'âge de 3-5 ans - 100 battements. Cet indicateur chez les adolescents est déjà plus bas - 60-90 pulsations.
- La norme des lectures QRS est de 0,6 à 0,1 s.
- L'onde P ne doit normalement pas être supérieure à 0,1 s.
- L'axe électrique du cœur chez les enfants devrait rester inchangé.
- Le rythme n'est que sinusal.
- Sur un ECG, l'intervalle Q-T e peut dépasser 0,4 s et P-Q doit être de 0,2 s.
La fréquence cardiaque sinusale dans le décodage du cardiogramme est exprimée en fonction de la fréquence cardiaque sur la respiration. Cela signifie que le muscle cardiaque se contracte normalement. Dans ce cas, la pulsation est de 60 à 80 battements par minute.
Pourquoi les scores sont-ils différents ?
Souvent, les patients sont confrontés à une situation où leurs lectures ECG sont différentes. A quoi est-ce lié ? Pour tirer le meilleur parti des résultats précis de nombreux facteurs doivent être pris en compte :
- Les distorsions dans l'enregistrement d'un ECG peuvent être dues à des problèmes techniques. Par exemple, avec un collage incorrect des résultats. Et de nombreux chiffres romains se ressemblent à la fois à l'envers et à l'envers. Il arrive que le graphique soit mal coupé ou que la première ou la dernière dent soit perdue.
- La préparation préliminaire de la procédure est importante. En un jour ECG il ne faut pas prendre un petit-déjeuner copieux, il est même conseillé de le refuser totalement. Vous devrez arrêter de boire des liquides, y compris du café et du thé. Après tout, ils stimulent le rythme cardiaque. En conséquence, les résultats sont faussés. Il est préférable de prendre une douche avant, mais vous n'avez pas besoin d'appliquer de produits pour le corps. Enfin, pendant la procédure, vous devez vous détendre autant que possible.
- Une position incorrecte des électrodes ne peut pas être exclue.
Il est préférable de vérifier votre cœur sur un électrocardiographe. Il aidera à mener à bien la procédure aussi précisément et précisément que possible. Et afin de confirmer le diagnostic indiqué par les résultats de l'ECG, le médecin prescrira toujours des études supplémentaires.
L'une des principales causes de décès parmi la population mondiale est maladies cardiovasculaires. Au cours des dernières décennies, ce chiffre a considérablement diminué en raison de l'émergence de méthodes plus modernes d'examen, de traitement et, bien sûr, de nouvelles médicaments.
L'électrocardiographie (ECG) est une méthode d'enregistrement de l'activité électrique du cœur, l'une des premières méthodes de recherche, qui est longtemps restée pratiquement la seule dans ce domaine de la médecine. Il y a environ un siècle, en 1924, Willem Einthoven a reçu le prix Nobel de médecine, il a conçu l'appareil avec lequel l'ECG a été enregistré, nommé ses dents et déterminé les signes électrocardiographiques de certaines maladies cardiaques.
De nombreuses méthodes de recherche avec l'avènement de développements plus modernes perdent de leur pertinence, mais cela ne s'applique pas à l'électrocardiographie. Même avec l'avènement des techniques d'imagerie (, CT, etc.), l'ECG continue d'être pendant des décennies la méthode la plus courante, la plus informative et, dans certains endroits, la seule méthode disponible pour examiner le cœur. De plus, au cours du siècle de son existence, ni l'appareil lui-même ni la méthode d'utilisation n'ont changé de manière significative.
Indications et contre-indications
Un ECG peut être prescrit à une personne aux fins d'un examen préventif, ainsi qu'en cas de suspicion de maladie cardiaque.L'électrocardiographie est une méthode d'examen unique qui aide à établir un diagnostic ou devient le point de départ pour l'élaboration d'un plan d'examen ultérieur du patient. Dans tous les cas, le diagnostic et le traitement de toute maladie cardiaque commencent par un ECG.
L'ECG est une méthode d'examen absolument sûre et indolore pour les personnes de tous âges ; il n'y a pas de contre-indications à l'électrocardiographie conventionnelle. L'étude ne prend que quelques minutes et ne nécessite aucune préparation particulière.
Mais il y a tellement d'indications pour l'électrocardiographie qu'il est tout simplement impossible de toutes les énumérer. Les principaux sont les suivants :
- examen général lors de la visite médicale ou de la commission médicale ;
- évaluation de l'état du coeur diverses maladies(, athérosclérose, maladie pulmonaire, etc.);
- diagnostic différentiel pour la douleur rétrosternale et (ont souvent une cause non cardiaque);
- suspicion et contrôle de l'évolution de cette maladie ;
- diagnostic des arythmies cardiaques (surveillance Holter ECG 24 heures sur 24);
- violation du métabolisme électrolytique (hyper ou hypokaliémie, etc.);
- surdosage médicamenteux (par exemple, glycosides cardiaques ou médicaments antiarythmiques);
- diagnostic de maladies non cardiaques (embolie pulmonaire), etc.
Le principal avantage de l'ECG est que l'étude peut être réalisée en dehors de l'hôpital, de nombreuses ambulances sont équipées d'électrocardiographes. Cela permet à un médecin à domicile chez un patient de détecter l'infarctus du myocarde à son tout début, lorsque les lésions du muscle cardiaque ne font que commencer et sont partiellement réversibles. Après tout, le traitement dans de tels cas commence même pendant le transport du patient à l'hôpital.
Même dans les cas où l'ambulance n'est pas équipée de cet appareil et que le médecin ambulancier n'est pas en mesure d'effectuer une étude au stade préhospitalier, la première méthode de diagnostic aux urgences établissement médical il y aura un électrocardiogramme.
Interprétation de l'ECG chez l'adulte
Dans la plupart des cas, les cardiologues, les thérapeutes, les urgentistes travaillent avec des électrocardiogrammes, mais un médecin en diagnostic fonctionnel est un spécialiste dans ce domaine. Déchiffrer un ECG n'est pas une tâche facile, ce qui dépasse le pouvoir d'une personne qui n'a pas les qualifications appropriées.
Habituellement, cinq ondes peuvent être distinguées sur l'ECG d'une personne en bonne santé, enregistrées dans un certain ordre : P, Q, R, S et T, parfois une onde U est enregistrée (sa nature n'est pas connue avec certitude aujourd'hui). Chacun d'eux reflète l'activité électrique du myocarde de différentes parties du cœur.
Lors de l'enregistrement d'un ECG, plusieurs complexes sont généralement enregistrés, correspondant à des contractions du cœur. Chez une personne en bonne santé, toutes les dents de ces complexes sont situées à la même distance. La différence dans les intervalles entre les complexes indique .
Dans ce cas, afin d'établir avec précision la forme d'arythmie, une surveillance Holter de l'ECG peut être nécessaire. À l'aide d'un petit appareil portable spécial, le cardiogramme est enregistré en continu pendant 1 à 7 jours, après quoi l'enregistrement résultant est traité à l'aide d'un programme informatique.
- La première onde P reflète le processus de dépolarisation (couverture d'excitation) des oreillettes. Selon sa largeur, son amplitude et sa forme, le médecin peut suspecter une hypertrophie de ces cavités cardiaques, une violation de la conduction d'une impulsion à travers elles, suggérer que le patient présente des défauts d'organes et d'autres pathologies.
- Le complexe QRS reflète le processus de couverture d'excitation des ventricules du cœur. Déformation de la forme du complexe, forte diminution ou augmentation de son amplitude, la disparition d'une des dents peut indiquer diverses maladies: infarctus du myocarde (avec l'aide de l'ECG, il est possible d'établir sa localisation et sa prescription), cicatrices, troubles de la conduction (blocage du faisceau des jambes), etc.
- La dernière onde T est déterminée par la repolarisation ventriculaire (relativement parlant, relaxation), la déformation de cet élément peut indiquer des perturbations électrolytiques, des modifications ischémiques et d'autres pathologies du cœur.
Les sections de l'ECG reliant les différentes dents sont appelées "segments". Normalement, ils se situent sur l'isoligne, ou leur écart n'est pas significatif. Entre les dents, il y a des intervalles (par exemple, PQ ou QT), qui reflètent le temps de passage d'une impulsion électrique à travers le cœur, chez une personne en bonne santé, ils ont une certaine durée. L'allongement ou le raccourcissement de ces intervalles est également une caractéristique diagnostique importante. Seul un médecin qualifié peut voir et évaluer tous les changements sur l'ECG.
Dans le déchiffrement d'un ECG, chaque millimètre est important, parfois même un demi-millimètre a crucial dans le choix des tactiques de traitement. Très souvent, un médecin expérimenté peut poser un diagnostic précis à l'aide d'un électrocardiogramme sans utiliser méthodes supplémentaires recherche et, dans certains cas, son contenu informatif dépasse les données d'autres types de recherche. En fait, il s'agit d'une méthode d'examen de dépistage en cardiologie, qui permet de détecter ou du moins de suspecter une maladie cardiaque à un stade précoce. C'est pourquoi l'électrocardiogramme restera l'une des méthodes de diagnostic les plus populaires en médecine pendant de nombreuses années.
Quel médecin contacter
Pour une référence à un ECG, vous devez contacter un médecin généraliste ou un cardiologue. L'analyse du cardiogramme et sa conclusion sont données par le médecin du diagnostic fonctionnel. Le rapport ECG lui-même n'est pas un diagnostic et doit être considéré par le clinicien en conjonction avec d'autres données du patient.
Bases de l'électrocardiographie en vidéo éducative :
Cours vidéo "ECG pour tous", leçon 1 :
Cours vidéo "ECG pour tous", leçon 2.
Une étude électrocardiographique est assez simple et méthode efficace diagnostic, utilisé par les cardiologues du monde entier pour étudier l'activité du muscle cardiaque. Les résultats de la procédure sous forme de graphiques et de symboles numériques sont généralement transférés à des spécialistes pour une analyse plus approfondie des données. Cependant, dans le cas, par exemple, de l'absence du bon médecin, le patient souhaite déchiffrer indépendamment les indicateurs de son cœur.
L'interprétation préliminaire de l'ECG nécessite la connaissance de données de base particulières qui, en raison de leur spécificité, ne sont pas soumises à tout le monde. Afin d'effectuer des calculs corrects de l'ECG du cœur pour une personne qui n'est pas liée à la médecine, il est nécessaire de se familiariser avec les principes de base du traitement, qui sont combinés pour plus de commodité dans les blocs appropriés.
Familiarisation avec les éléments de base d'un cardiogramme
Il faut savoir que l'interprétation de l'ECG s'effectue grâce à des règles élémentaires, logiques, compréhensibles même par un profane ordinaire. Pour une perception plus agréable et plus calme de ceux-ci, il est recommandé de commencer par se familiariser d'abord avec les principes les plus simples de décodage, en passant progressivement à un niveau de connaissance plus complexe.
Disposition du ruban
Le papier, qui reflète les données sur le fonctionnement du muscle cardiaque, est un large ruban d'une teinte rose tendre avec un marquage «carré» clair. Les plus grands quadrilatères sont formés de 25 petites cellules, et chacune d'elles, à son tour, équivaut à 1 mm. Si une grande cellule est remplie de seulement 16 points, pour plus de commodité, vous pouvez tracer des lignes parallèles le long d'eux et suivre des instructions similaires.
Les horizontales des cellules indiquent la durée du battement cardiaque (sec) et les verticales indiquent la tension des segments ECG individuels (mV). 1 mm c'est 1 seconde de temps (en largeur) et 1 mV de tension (en hauteur) ! Cet axiome doit être gardé à l'esprit tout au long de la période d'analyse des données, plus tard son importance deviendra évidente pour tout le monde.
Le papier utilisé permet d'analyser correctement les intervalles de temps
dents et segments
Avant de passer aux noms de départements spécifiques du graphique des engrenages, il convient de se familiariser avec l'activité du cœur lui-même. L'organe musculaire est constitué de 4 compartiments : les 2 supérieurs s'appellent les oreillettes, les 2 inférieurs s'appellent les ventricules. Entre le ventricule et l'oreillette dans chaque moitié du cœur se trouve une valve - un feuillet chargé d'accompagner le flux sanguin dans une direction : de haut en bas.
Cette activité est réalisée grâce à des impulsions électriques qui se déplacent dans le cœur selon le "calendrier biologique". Ils sont envoyés à des segments spécifiques de l'organe creux à l'aide d'un système de faisceaux et de nœuds, qui sont des fibres musculaires miniatures.
La naissance de l'impulsion se produit dans la partie supérieure du ventricule droit - le nœud sinusal. De plus, le signal passe dans le ventricule gauche et on observe une excitation des parties supérieures du cœur, qui est enregistrée par l'onde P sur l'ECG : cela ressemble à un doux bol inversé.
Après charge électrique atteint le nœud auriculo-ventriculaire (ou nœud AV), situé presque à la jonction des 4 poches du muscle cardiaque, un petit "point" apparaît sur le cardiogramme, dirigé vers le bas - c'est l'onde Q. Juste en dessous du nœud AV, il y a est la prochaine destination de l'impulsion - le faisceau His , fixé par la plus haute dent R entre autres, qui peut être représenté comme un pic ou une montagne.
Après avoir surmonté la moitié du chemin, un signal important se précipite vers la partie inférieure du cœur, à travers les soi-disant jambes du faisceau de His, ressemblant extérieurement aux longs tentacules d'une pieuvre qui serrent les ventricules. La conduction de l'impulsion le long des processus ramifiés du faisceau se reflète dans l'onde S - une rainure peu profonde au pied droit de R. Lorsque l'impulsion se propage aux ventricules le long des jambes du faisceau de His, elles se contractent. La dernière onde T cahoteuse marque la récupération (le repos) du cœur avant le prochain cycle.

Non seulement les cardiologues, mais aussi d'autres spécialistes peuvent déchiffrer les indicateurs de diagnostic.
Devant les 5 dents principales de l'ECG, vous pouvez voir une saillie rectangulaire, vous ne devez pas en avoir peur, car il s'agit d'un signal d'étalonnage ou de contrôle. Entre les dents, il y a des sections dirigées horizontalement - des segments, par exemple, S-T (de S à T) ou P-Q (de P à Q). Pour établir indépendamment un diagnostic indicatif, vous devrez vous souvenir d'un concept tel que le complexe QRS - la combinaison des dents Q, R et S, qui enregistre le travail des ventricules.
Les dents qui s'élèvent au-dessus de la ligne isométrique sont appelées positives et celles qui sont situées en dessous sont appelées négatives. Par conséquent, les 5 dents alternent les unes après les autres : P (positive), Q (négative), R (positive), S (négative) et T (positive).
Pistes
Souvent, vous pouvez entendre la question des gens : pourquoi tous les graphiques ECG sont-ils différents les uns des autres ? La réponse est relativement simple. Chacune des lignes courbes sur la bande reflète les lectures cardiaques obtenues à partir de 10 à 12 électrodes colorées, qui sont installées sur les membres et dans la région de la poitrine. Ils lisent des données sur l'impulsion cardiaque, situées à différentes distances de la pompe musculaire, car les graphiques sur la bande thermique sont souvent différents les uns des autres.
Seul un spécialiste expérimenté peut rédiger avec compétence une conclusion ECG, tandis que le patient a la possibilité de prendre en compte des informations générales sur sa santé.
Indicateurs normaux du cardiogramme
Maintenant qu'il est devenu clair comment déchiffrer le cardiogramme du cœur, il faut procéder au diagnostic direct des indications normales. Mais avant de se familiariser avec eux, il est nécessaire d'évaluer la vitesse d'enregistrement ECG (50 mm / s ou 25 mm / s), qui, en règle générale, est automatiquement imprimée sur une bande de papier. Ensuite, à partir du résultat, vous pouvez afficher les normes de durée des dents et des segments répertoriés dans le tableau (les calculs peuvent être effectués à l'aide d'une règle ou de repères en damier sur le ruban):
Parmi les dispositions les plus significatives de l'interprétation de l'ECG, on peut citer les suivantes :
- Les segments S-T et P-Q doivent "fusionner" avec la ligne isométrique sans la dépasser.
- La profondeur de l'onde Q ne peut pas dépasser ¼ de la hauteur de la dent la plus fine - R.
- Les mesures exactes de l'onde S n'ont pas été confirmées, mais on sait qu'elle atteint parfois une profondeur de 18 à 20 mm.
- L'onde T ne doit pas être supérieure à R : sa valeur maximale est ½ de la hauteur de R.
Le contrôle de la fréquence cardiaque est également important. Il faut prendre une règle et mesurer la longueur des segments compris entre les sommets de R : les résultats obtenus doivent coïncider les uns avec les autres. Pour calculer la fréquence cardiaque (ou fréquence cardiaque), il convient de compter le nombre total de petites cellules entre les 3 sommets de R et de diviser la valeur numérique par 2. Ensuite, vous devez appliquer l'une des 2 formules :
- 60/X*0,02 (à une vitesse d'écriture de 50 mm/s).
- 60/X*0,04 (à une vitesse d'écriture de 25 mm/s).
Si le chiffre est compris entre 59-60 et 90 battements / min, la fréquence cardiaque est normale. Une augmentation de cet indice implique une tachycardie, et une nette diminution implique une bradycardie. Si pour une personne bien formée, une fréquence cardiaque de plus de 95 à 100 battements par minute est un signe plutôt douteux, alors pour les enfants de moins de 5 à 6 ans, c'est l'une des variétés de la norme.

Chacune des dents et des intervalles indique une certaine période de temps pour le travail du muscle cardiaque.
Quelles pathologies peut-on identifier lors du décryptage des données ?
Bien que l'ECG soit l'une des études extrêmement simples en termes de structure, il n'existe toujours pas d'analogues d'un tel diagnostic d'anomalies cardiaques. Les maladies les plus "populaires" reconnues par ECG peuvent être trouvées en examinant à la fois la description de leurs indicateurs caractéristiques et des exemples graphiques détaillés.
Cette affection est souvent enregistrée chez l'adulte lors de la mise en place de l'ECG, mais chez l'enfant elle est extrêmement rare. Parmi les "catalyseurs" les plus courants de la maladie figurent la consommation de drogues et d'alcool, le stress chronique, l'hyperthyroïdie, etc. Le PT se distingue tout d'abord par un rythme cardiaque fréquent, dont les indicateurs vont de 138-140 à 240- 250 battements/min.
En raison de la manifestation de telles attaques (ou paroxysmes), les deux ventricules du cœur n'ont pas la possibilité de se remplir de sang à temps, ce qui affaiblit le flux sanguin global et ralentit l'apport de la prochaine portion d'oxygène à toutes les parties de le corps, y compris le cerveau. La tachycardie se caractérise par la présence d'un complexe QRS modifié, une onde T légère et, surtout, l'absence de distance entre T et P. En d'autres termes, les groupes de dents sur l'électrocardiogramme sont "collés" les uns aux autres .

La maladie fait partie des "tueurs invisibles" et nécessite un contact immédiat avec un certain nombre de spécialistes, car si elle est extrêmement négligée, elle peut entraîner la mort d'une personne.
Bradycardie
Si l'anomalie précédente impliquait l'absence segment TP, alors la bradycardie est son antagoniste. Cette maladie donne une importante allongement T-P, indiquant une faible conduction de l'impulsion ou son accompagnement incorrect à travers le muscle cardiaque. Chez les patients atteints de bradycardie, un indice de fréquence cardiaque extrêmement faible est observé - moins de 40 à 60 bpm. Si chez les personnes qui préfèrent une activité physique régulière, une manifestation bénigne de la maladie est la norme, alors dans la grande majorité des autres cas, on peut parler de l'émergence d'une maladie extrêmement grave.
Si des signes évidents de bradycardie sont constatés, il est nécessaire de subir un examen dans les plus brefs délais. examen complet.
Ischémie
L'ischémie est appelée un signe avant-coureur de l'infarctus du myocarde, pour cette raison, la détection précoce d'une anomalie contribue au soulagement d'une maladie mortelle et, par conséquent, à une issue favorable. Il a été mentionné précédemment que l'intervalle S-T devrait "rester confortablement" sur l'isoligne, cependant, son omission dans les 1ères et AVL (jusqu'à 2,5 mm) signale précisément environ IHD. Parfois, la maladie coronarienne n'émet que l'onde T. Normalement, elle ne doit pas dépasser la moitié de la hauteur R, mais dans ce cas, elle peut soit "se développer" jusqu'à l'élément le plus ancien, soit tomber en dessous de la ligne médiane. Les dents restantes ne sont pas sujettes à des changements significatifs.
Flutter et fibrillation auriculaire
La fibrillation auriculaire est un état anormal du cœur, exprimé par une manifestation désordonnée et chaotique d'impulsions électriques dans les poches supérieures du cœur. Il n'est parfois pas possible de faire une analyse qualitative de surface dans un tel cas. Mais sachant à quoi vous devez faire attention en premier lieu, vous pouvez déchiffrer en toute sécurité les indicateurs ECG. Les complexes QRS ne sont pas d'une importance fondamentale, car ils sont souvent stables, mais les écarts entre eux sont des indicateurs clés : lorsqu'ils scintillent, ils ressemblent à une série d'encoches sur une scie à main.

Les pathologies se distinguent clairement sur le cardiogramme
Des ondes pas si chaotiques et de grande taille entre les QRS indiquent déjà un flutter auriculaire qui, contrairement au scintillement, se caractérise par un rythme cardiaque légèrement plus prononcé (jusqu'à 400 battements / min). Les contractions et les excitations des oreillettes sont peu contrôlées.
Épaississement du myocarde auriculaire
L'épaississement et l'étirement suspects de la couche musculaire du myocarde s'accompagnent d'un problème important de circulation sanguine interne. Dans le même temps, les oreillettes remplissent leur fonction principale avec des interruptions constantes : la chambre gauche épaissie « pousse » le sang dans le ventricule avec une plus grande force. Lorsque vous essayez de lire un graphique ECG à la maison, vous devez vous concentrer sur l'onde P, qui reflète l'état de la partie supérieure du cœur.
S'il s'agit d'une sorte de dôme à deux renflements, il est fort probable que le patient souffre de la maladie en question. Étant donné que l'épaississement du myocarde en l'absence d'intervention médicale qualifiée pendant une longue période provoque un accident vasculaire cérébral ou une crise cardiaque, il est nécessaire de prendre rendez-vous avec un cardiologue dès que possible avec la mise à disposition Description détaillée symptômes inconfortables, le cas échéant.
Extrasystole
Produire interprétation de l'ECG avec les "premières hirondelles" d'extrasystole, c'est possible s'il existe des connaissances sur les indicateurs spéciaux d'une manifestation spéciale d'arythmie. En examinant attentivement un tel graphique, le patient peut détecter des sauts anormaux inhabituels qui ressemblent vaguement à des complexes QRS - extrasystoles. Ils surviennent dans n'importe quelle zone de l'ECG, ils sont souvent suivis d'une pause compensatoire, permettant au muscle cardiaque de se "reposer" avant d'entamer un nouveau cycle d'excitations et de contractions.
Extrasystole dans pratique médicale souvent diagnostiqué chez les personnes en bonne santé. Dans la grande majorité des cas, elle n'affecte pas le cours habituel de la vie et n'est pas associée à des maladies graves. Cependant, lors de l'établissement d'une arythmie, vous devez jouer la sécurité en contactant des spécialistes.
Avec le bloc cardiaque auriculo-ventriculaire, il y a une expansion de l'écart entre les ondes P du même nom, de plus, elles peuvent survenir au moment de l'analyse Conclusions ECG beaucoup plus souvent que les complexes QRS. L'enregistrement d'un tel motif indique une faible conductivité de l'impulsion des cavités supérieures du cœur vers les ventricules.

Si la maladie progresse, l'électrocardiogramme change : maintenant, le QRS « sort » de la rangée générale des ondes P à certains intervalles
Blocus des jambes du paquet de His
La défaillance d'un élément du système de conduction tel que le faisceau de His ne doit en aucun cas être ignoré, car il est situé à proximité immédiate du myocarde. Le foyer pathologique dans les cas avancés a tendance à "transférer" vers l'une des parties les plus importantes du cœur. Il est tout à fait possible de déchiffrer soi-même l'ECG en présence d'une maladie extrêmement désagréable, il suffit d'examiner attentivement la dent la plus haute sur la bande thermique. S'il ne forme pas une lettre L « effilée », mais un M déformé, cela signifie que le faisceau de His a été attaqué.
La défaite de sa jambe gauche, qui fait passer l'impulsion dans le ventricule gauche, entraîne la disparition complète de l'onde S. Et le lieu de contact des deux pics de la scission R sera situé au-dessus de l'isoligne. L'image cardiographique de l'affaiblissement de la crus du faisceau droit est similaire à la précédente, seul le point de jonction des pics déjà marqués de l'onde R est sous la ligne médiane. T est négatif dans les deux cas.
infarctus du myocarde
Le myocarde est un fragment de la couche la plus dense et la plus épaisse du muscle cardiaque, qui ces dernières années a été soumis à diverses affections. Le plus dangereux d'entre eux est la nécrose ou l'infarctus du myocarde. Lors du déchiffrement de l'électrocardiographie, il se distingue tout à fait des autres types de maladies. Si l'onde P, qui enregistre le bon état des 2 oreillettes, n'est pas déformée, alors les segments restants de l'ECG ont subi des changements importants. Ainsi, une onde Q pointue peut "percer" le plan isoligne et T peut être transformée en une dent négative.
Le signe le plus révélateur d'une crise cardiaque est une élévation R-T non naturelle. Il existe une règle mnémotechnique qui permet de se souvenir de son apparence exacte. Si, en examinant cette zone, on peut imaginer le côté gauche et ascendant de R sous la forme d'une crémaillère inclinée vers la droite, sur laquelle flotte un drapeau, alors on parle bien de nécrose myocardique.

La maladie est diagnostiquée à la fois dans la phase aiguë et après la disparition de l'attaque.
fibrillation ventriculaire
Sinon, une maladie extrêmement grave s'appelle la fibrillation auriculaire. Une caractéristique distinctive de ce phénomène pathologique est considérée comme l'activité destructrice des faisceaux et des nœuds conducteurs, indiquant une contraction incontrôlée des 4 chambres de la pompe musculaire. Lire les résultats d'un ECG et reconnaître la fibrillation ventriculaire n'est pas du tout difficile : sur un ruban à damiers, elle apparaît comme une série d'ondes et de creux chaotiques, dont les paramètres ne peuvent pas être corrélés avec les indicateurs classiques. Dans aucun des segments, vous ne pouvez voir au moins un complexe familier.
Si un patient atteint de fibrillation auriculaire ne reçoit pas de soins médicaux il va bientôt mourir.
Syndrome WPW
Lorsque, dans le complexe des voies classiques de conduite d'une impulsion électrique, un faisceau de Kent anormal se forme de manière inattendue, situé dans le "berceau confortable" de l'oreillette gauche ou droite, nous pouvons parler avec confiance d'une pathologie telle que le syndrome WPW. Dès que les impulsions commencent à se déplacer le long de l'autoroute cardiaque non naturelle, le rythme du muscle s'égare. Les fibres conductrices "correctes" ne peuvent pas alimenter complètement les oreillettes en sang, car les impulsions ont préféré un chemin plus court pour terminer le cycle fonctionnel.
L'ECG dans le syndrome SVC se distingue par l'apparition d'une micro-onde au pied gauche de l'onde R, un léger élargissement du complexe QRS et, bien sûr, une réduction significative intervalle P-Q. Le décodage du cardiogramme d'un cœur ayant subi un WPW n'étant pas toujours efficace, HM vient en aide au personnel médical - la méthode Holter pour diagnostiquer une maladie. Il s'agit de porter 24 heures sur 24 sur le corps un appareil compact avec des capteurs fixés sur la peau.
La surveillance à long terme permet d'obtenir un meilleur résultat avec un diagnostic fiable. Afin de "attraper" l'anomalie localisée au cœur en temps opportun, il est recommandé de visiter la salle ECG au moins une fois par an. Si une surveillance médicale régulière du traitement des maladies cardiovasculaires est nécessaire, des mesures plus fréquentes de l'activité cardiaque peuvent être nécessaires.




