Kas Finlepsiini on ampullides. Finlepsini kasutusjuhised
Krambivastane ravim Finlepsin retard omab krambivastaseid, antidepressante ja meeleolu stabiliseerivaid omadusi. Sellel on ka valuvaigistav toime, eriti neuralgia korral.
Toimemehhanism on seotud GABAergiliste protsesside aktiveerimisega ning glutmaadi ja aspartaadi vabanemise pärssimisega.
Näidustused kasutamiseks:
. Epilepsia (psühhomotoorne epilepsia, grand mal krambid, grand mal krambid koos psühhomotoorsete ilmingutega);
. Krambihoogude ennetamine ärajätmise ajal alkoholi sündroom;
. Neuralgia (kolmiknärvi neuralgia, glossofarüngeaalne neuralgia);
. põhjustatud neuropaatia diabeet;
. Psühhoosid ja psühhoafektiivsed häired.
Kasutusviis:
Algannus täiskasvanutele on 0,2-0,3 g päevas, mida suurendatakse järk-järgult 0,6-1,2 g-ni päevas. Maksimaalne päevane annus 1,6 g päevas. Päevane annus jagatakse 3-4 annuseks, retard tablettide puhul - 1-2 annust.
Lastele määratakse ravim annuses 20 mg 1 kg kehakaalu kohta. Keskmiselt alla 12 kuu vanustele 100-200 mg päevas. 1 aasta kuni 5 aastat - 200 - 400 mg, 5 aastat kuni 10 aastat - 400 - 600 mg, 10 aastat kuni 15 aastat - 0,6 - 1 g päevas. Alla 6-aastastele lastele retard tablette ei määrata.
Kõrvalmõjud:
Küljelt närvisüsteem: peavalu, pearinglus, hallutsinatsioonid, mõtlemis- ja teadvusehäired, paresteesia, motiveerimata agressioon, hüperkinees.
Seedesüsteemist: iiveldus, oksendamine, maksaanalüüside taseme muutused.
Küljelt südame-veresoonkonna süsteemist: tõuge vererõhk või selle vähenemine, pulsi aeglustumine, atrioventrikulaarne juhtivus.
Hematopoeetiliste organite osa: trombotsüütide, leukotsüütide, neutrofiilide arvu vähenemine.
Kuseelundkonnast: nefriit, oliguuria, hematuria, urineerimishäired, neerupuudulikkus, turse.
Küljelt hingamissüsteem: kopsupõletik.
Endokriinsüsteemist: günekomastia, prolaktiini taseme tõus galaktorröaga, kilpnäärme hormoonide taseme muutus, seksuaalfunktsiooni langus.
Üldine: allergilised reaktsioonid kuni Stevensi-Johnsoni sündroomi tekkeni, kiilaspäisus.
Vastunäidustused:
- ravimi mis tahes komponendi talumatus;
- hematopoeesi rikkumine;
- südame juhtivuse häired, välja arvatud väljakujunenud südamestimulaatori korral;
- MAO inhibiitorite või liitiumipreparaatide samaaegne kasutamine.
Rasedus:
Esimesel trimestril ei ole ravimit soovitatav võtta, edaspidi kasutatakse ravimit ettevaatusega, rangelt vastavalt näidustustele.
Suhtlemine teistega ravimid:
Ärge lubage samaaegset kasutamist MAO inhibiitoritega, need tuleb tühistada vähemalt 14 päeva enne karbamasepiini võtmist.
Teised krambivastased ained võivad vähendada karbamasepiini krambivastast toimet, seda tuleb nende samaaegsel kasutamisel arvestada.
Kombinatsioonis valproehappega põhjustab karbamasepiin teadvuse häireid, võib tekkida kooma.
Karbamasepiin vähendab rasestumisvastaste vahendite ja antikoagulantide efektiivsust ning suurendab liitiumipreparaatide toksilisust.
Makroliidid, isoniasiid, kaltsiumikanali blokaatorid, tsimetidiin suurendavad karbamasepiini taset veres.
Tetratsükliini antibiootikumid võivad vähendada Finlepsiini krambivastane toime.
Üleannustamine:
Sümptomid: teadvuse häired, südame-veresoonkonna ja hingamisteede aktiivsuse pärssimine, vereloome häired, neerufunktsiooni häired koos glükosuuriaga ja atsetooni eritumine uriiniga.
Ravi on suunatud ravimi eemaldamisele organismist: maoloputus, adsorbentide ja lahtistite sisseviimine. Karbamasepiin seondub hästi verevalkudega, mistõttu sunddiurees ja peritoneaaldialüüs ei oma mõju.
Väljalaske vorm:
Tabletid 200mg №50.
Pika toimeajaga tabletid (aeglustunud vorm) 200mg №50.
Pika toimeajaga tabletid (retard vorm) 200mg nr 100.
Pika toimeajaga tabletid (retard vorm) 400mg nr 50.
Pika toimeajaga tabletid (retard vorm) 400mg nr 100.
Pika toimeajaga tabletid (aeglustunud vorm) 400mg №200.
Säilitustingimused:
Hoida päikesevalguse eest kaitstud kohas, temperatuuril mitte üle 30 kraadi Celsiuse järgi.
Sünonüümid:
Carbalex
Ühend:
Finlepsin
Toimeaine:
Karbamasepiin - 200 mg
Lisaained: želatiin, magneesiumstearaat, mikrokristalne tselluloos kroskarmelloosnaatrium.
Finlepsin 200 hälvik
Toimeaine:
Karbamasepiin - 200 mg
Finlepsin 400 hälvik
Toimeaine:
Karbamasepiin - 400 mg
Lisaained: metakrülaadi kopolümeer, triatsetamiin, talk, mikrokristalne tselluloos, ränidioksiid, magneesiumstearaat, krospovidoon.
Lisaks:
Ravi ajal on vajalik pidev kontroll vereanalüüsi.
Olge ravimi väljakirjutamisel eriti ettevaatlik Finlepsin lastele kuni 6-aastased isikud, kellel on südame- ja veresoonte patoloogia, neerude, maksa patoloogia.
Vanemad inimesed vajavad tavaliselt annuse vähendamist.
Finlepsin väikeste krambihoogude korral praktiliselt ebaefektiivne.
Ravim: FINLEPSIN® (FINLEPSIN)
Toimeaine: karbamasepiin
ATX kood: N03AF01
KFG: Krambivastane ravim
ICD-10 koodid (näidustused): F10.3, F20, F21, F22, F23, F25, F29, G35, G40, G50.0, G52.1, G63.2, R20.2, R25.2, R27.0
Reg. number: P N015012/01
Registreerimise kuupäev: 10.10.08
Omanik reg. acc.: TEVA Pharmaceutical Industries (Iisrael), tootja TEVA Operations Poland (Poola)
RAVIMVORM, KOOSTIS JA PAKEND
Tabletid valge värv, ümmargune, faasiga, ühelt poolt kumer ja teiselt poolt kiilukujulise süvendi kujul olev risk.
| 1 vahekaart. | |
| karbamasepiin | 200 mg |
Abiained: mikrokristalne tselluloos - 60 mg, želatiin - 11 mg, kroskarmelloosnaatrium - 6 mg, magneesiumstearaat - 3 mg.
10 tükki. - villid (5) - papppakendid.
KASUTUSJUHEND SPETSIALISTILE.Tootja kiitis ravimi kirjelduse heaks 2013. aastal.
FARMAKOLOOGILINE MÕJU
Epilepsiavastane ravim (dibensasepiini derivaat), millel on ka antidepressant, antipsühhootiline ja antidiureetiline toime, omab valuvaigistavat toimet neuralgiaga patsientidel. Toimemehhanism on seotud pingest sõltuvate naatriumikanalite blokeerimisega, mis viib üleergastatud neuronite membraani stabiliseerumiseni, neuronite järjestikuste tühjenemise pärssimiseni ja impulsside sünaptilise juhtivuse vähenemiseni. Hoiab ära Na + -sõltuvate aktsioonipotentsiaalide taastekke depolariseeritud neuronites. Vähendab ergastava neurotransmitteri aminohappe glutamaadi vabanemist, tõstab kesknärvisüsteemi vähenenud konvulsiooniläve ja vähendab seega epilepsiahoo tekkeriski. See suurendab K + juhtivust, moduleerib pingest sõltuvaid Ca 2+ kanaleid, mis võib samuti kaasa aidata ravimi krambivastasele toimele. Efektiivne fokaalsete (osaliste) epilepsiahoogude korral (lihtsad ja keerulised), millega kaasneb või ei kaasne sekundaarne generalisatsioon, koos generaliseerunud toonilis-klooniliste epilepsiahoogudega, samuti seda tüüpi epilepsiahoogude kombinatsiooniga (tavaliselt ebaefektiivne väikeste epilepsiahoogude korral - petit mal). , absansid ja müokloonilised krambid). Epilepsiahaigetel (eriti lastel ja noorukitel) ilmnes positiivne mõju ärevuse ja depressiooni sümptomitele, samuti vähenes ärrituvus ja agressiivsus. Mõjutada kell kognitiivne funktsioon ja psühhomotoorne jõudlus sõltub annusest. Alusta krambivastane toime varieerub mitmest tunnist mitme päevani (vahel kuni 1 kuu ainevahetuse autoinduktsiooni tõttu).
Essentsiaalse ja sekundaarse neuralgiaga kolmiknärv Karbamasepiin takistab enamikul juhtudel valuhoogude teket. Valu leevendust kolmiknärvi neuralgia korral täheldatakse 8-72 tunni pärast.
Alkoholi ärajätusündroomi korral suurendab see konvulsioonivalmiduse läve, mis sellises seisundis tavaliselt langeb ja vähendab raskusastet. kliinilised ilmingud sündroom (ärritatavus, treemor, kõnnakuhäired).
Antipsühhootiline (maaniavastane) toime areneb 7-10 päeva pärast, põhjuseks võib olla dopamiini ja norepinefriini metabolismi pärssimine.
FARMAKOKINEETIKA
Imemine
Imendumine on aeglane, kuid täielik (toidu tarbimine ei mõjuta oluliselt imendumise kiirust ja ulatust). Pärast tableti ühekordset annust saavutatakse C max 12 tunni pärast.C max keskmine väärtus ei muutu toimeaine pärast karbamasepiini ühekordset annust annuses 400 mg on umbes 4,5 mcg / ml. C max saavutamise aeg on 4-5 tundi.
Levitamine
Ravimi Css plasmas saavutatakse 1-2 nädalaga (saavutamise kiirus sõltub metabolismi individuaalsetest omadustest: maksaensüümsüsteemide autoinduktsioon, heteroinduktsioon teiste samaaegselt kasutatavate ravimite poolt), samuti patsiendi seisundist, ravimi annus ja ravi kestus. Terapeutilises vahemikus on C ss väärtuste vahel olulisi erinevusi: enamikul patsientidest on need väärtused vahemikus 4 kuni 12 µg/ml (17-50 µmol/l). Karbamasepiin-10,11-epoksiidi (farmakoloogiliselt aktiivse metaboliidi) kontsentratsioon on ligikaudu 30% karbamasepiini kontsentratsioonist. Seondumine plasmavalkudega lastel on 55-59%, täiskasvanutel - 70-80%. Näiv V d - 0,8-1,9 l / kg. AT tserebrospinaalvedelik ja süljes tekivad kontsentratsioonid proportsionaalselt valkudega seondumata toimeaine kogusega (20-30%). Tungib läbi platsentaarbarjääri. Keskendumine sisse rinnapiim on 25-60% plasmas leiduvast.
Ainevahetus
See metaboliseerub maksas, peamiselt mööda epoksiidi rada koos peamiste metaboliitide moodustumisega: aktiivne - karbamasepiin-10,11-epoksiid ja inaktiivne konjugaat glükuroonhappega. Peamine isoensüüm, mis tagab karbamasepiini biotransformatsiooni karbamasepiin-10,11-epoksiidiks, on tsütokroom P450 (CYP3A4). Metaboolsete reaktsioonide tulemusena moodustub ka inaktiivne metaboliit 9-hüdroksümetüül-10-karbamoüülakridaan. Võib indutseerida enda ainevahetust. Karbamasepiin-10,11-epoksiidi kontsentratsioon on 30% karbamasepiini kontsentratsioonist.
aretus
T 1/2 pärast ühekordse suukaudse annuse võtmist on 25-65 tundi (keskmiselt umbes 36 tundi), pärast korduvat manustamist, sõltuvalt ravi kestusest - 12-24 tundi (maksa monooksügenaasi süsteemi autoinduktsiooni tõttu). Patsientidel, kes saavad lisaks muid krambivastaseid ravimeid - monooksügenaasi süsteemi indutseerijaid (fenütoiin, fenobarbitaal), on T 1 / 2 keskmiselt 9-10 tundi. Pärast karbamasepiini ühekordset annust eritub 72% võetud annusest uriiniga ja 28% väljaheites. Umbes 2% annusest eritub uriiniga muutumatul kujul karbamasepiinina, umbes 1% 10,11-epoksümetaboliidina.
Farmakokineetika kliinilistes eriolukordades
Lastel võib kiirenenud eliminatsiooni tõttu osutuda vajalikuks kasutada suhteliselt suuremaid ravimi annuseid kehakaalu kilogrammi kohta kui täiskasvanutel.
Puuduvad andmed karbamasepiini farmakokineetika muutuste kohta eakatel patsientidel.
NÄIDUSTUSED
Epilepsia: osalised krambid elementaarsete sümptomitega (fokaalsed krambid), komplekssete sümptomitega osalised krambid, psühhomotoorsed krambid, suured krambid peamiselt fokaalse päritoluga (suured krambihood une ajal, difuussed grand mal krambid), epilepsia segavormid;
Kolmiknärvi neuralgia;
Glossofarüngeaalse närvi idiopaatiline neuralgia;
Valu diabeetilise polüneuropaatia korral;
Epileptiformsed krambid hulgiskleroosi korral, näolihaste spasmid kolmiknärvi neuralgia korral, toonilised krambid, paroksüsmaalne düsartria ja ataksia, paroksüsmaalsed paresteesiad ja valuhood;
Alkoholi ärajätusündroom (ärevus, krambid, ülierutuvus, unehäired);
Psühhootilised häired (afektiivsed ja skisoafektiivsed häired, psühhoos, limbilise süsteemi talitlushäired).
DOSSERIMISREŽIIM
Ravimit manustatakse suu kaudu, söögi ajal või pärast seda, juues rohkelt vedelikku.
Epilepsia
Võimaluse korral tuleb Finlepsin®’i manustada monoteraapiana.
Finlepsini ühendamine käimasoleva epilepsiavastase raviga peaks toimuma järk-järgult, samal ajal kui vajadusel korrigeeritakse kasutatavate ravimite annuseid.
Kui patsient on unustanud järgmise ravimiannuse õigel ajal võtta, tuleb vahelejäänud annus võtta kohe, niipea kui see puudus on märgatud, ning kahekordset ravimiannust ei tohi võtta.
täiskasvanud
Algannus on 200-400 mg (1-2 tabletti) päevas, seejärel suurendatakse annust järk-järgult kuni optimaalse toime saavutamiseni. Säilitusannus - 800-1200 mg / päevas, mis jagatakse 1-3 annuseks päevas.
Maksimaalne päevane annus- 1,6-2 g.
Lapsed
Kui laps ei suuda tabletti tervelt alla neelata, võib seda närida, purustada või raputada väikeses koguses vett.
Algannus jaoks lapsed vanuses 1 kuni 5 aastat- 100-200 mg / päevas, seejärel suurendatakse annust järk-järgult 100 mg / päevas, kuni saavutatakse optimaalne toime; jaoks lapsed vanuses 6 kuni 10 aastat- 200 mg / päevas, seejärel suurendatakse annust järk-järgult 100 mg / päevas, kuni saavutatakse optimaalne toime; jaoks lapsed vanuses 11 kuni 15 aastat- 100-300 mg / päevas, seejärel suurendatakse annust järk-järgult 100 mg / päevas, kuni saavutatakse optimaalne toime.
Säilitusannused: jaoks lapsed vanuses 1-5 aastat- 200-400 mg / päevas (jagatud annusteks), 6-10 aastat vana- 400-600 mg / päevas (2-3 annusena); 11-15 aastat vana- 600-1000 mg / päevas (2-3 annusena).
Kasutamise kestus sõltub näidustustest ja patsiendi individuaalsest vastusest ravimile. Otsuse patsiendi üleviimise kohta Finlepsin ®-ile, selle kasutamise kestuse ja ravi katkestamise teeb arst individuaalselt. Ravimi annuse vähendamise või ravi katkestamise võimalust kaalutakse 2-3-aastase perioodi pärast täielik puudumine krambid.
Ravi lõpetatakse, vähendades järk-järgult ravimi annust 1-2 aasta jooksul, EEG kontrolli all. Lastel tuleb ravimi ööpäevase annuse vähendamisel arvestada kehakaalu suurenemisega vanusega.
Kolmiknärvi neuralgia, idiopaatiline glossofarüngeaalneuralgia
Algannus on 200-400 mg (1-2 tabletti), mida suurendatakse 400-800 mg-ni (2-4 tabletti) 1-2 annusena, kuni valu täielikult kaob. Teatud osal patsientidest võib ravi jätkata väiksema säilitusannusega 200 mg (1 tab) 2 korda päevas (vastab 400 mg-le päevas).
Eakad patsiendid ja patsiendid ülitundlikkus Finlepsin ® on ette nähtud aastal algannus 100 mg (1/2 tab.) 2 korda päevas (vastab 200 mg / päevas).
Alkoholi ärajätmise ravi haiglas
Keskmine päevane annus on 200 mg (1 tab.) 3 korda päevas (vastab 600 mg-le päevas). Rasketel juhtudel võib esimestel päevadel annust suurendada 400 mg-ni (2 tabletti) 3 korda päevas (vastab 1200 mg-le päevas).
Vajadusel võib Finlepsin ®-i kombineerida teiste alkoholist võõrutusravis kasutatavate ainetega.
Alkoholi ärajätusündroomi ravi Finlepsiniga lõpetatakse, vähendades annust järk-järgult 7-10 päeva jooksul.
Ravi ajal on vaja regulaarselt jälgida karbamasepiini sisaldust vereplasmas.
Seoses võimaliku arenguga kõrvaltoimed kesk- ja autonoomse närvisüsteemi poolelt jälgitakse patsiente hoolikalt haiglatingimustes.
Valu diabeetilise neuropaatia korral
Keskmine päevane annus on 200 mg (1 tab.) 3 korda päevas (vastab 600 mg-le päevas). AT erandjuhtudel Finlepsin®-i võib määrata 400 mg (2 tabletti) 3 korda päevas (vastab 1200 mg-le päevas).
epileptiformsed krambid hulgiskleroosi korral
Keskmine annus on 200 mg (1 tab.) 3 korda päevas (vastab 600 mg / päevas).
Psühhoosi ravi ja ennetamine
Algannus ja säilitusannus on tavaliselt samad: 200-400 mg (1-2 tabletti) / päevas. Vajadusel võib annust suurendada 400 mg-ni (2 tab.) 2 korda päevas (vastab 800 mg-le päevas).
KÕRVALMÕJU
Erinevate kõrvaltoimete esinemissageduse hindamisel kasutati järgmisi kriteeriume: väga sageli (≥10%), sageli (≥1%, kuid<10%), иногда (≥0.1%, но <1%), редко (≥0.01%, но <0.1%), очень редко (<0.01%).
Kesknärvisüsteemi ja perifeerse närvisüsteemi poolelt: sageli - pearinglus, ataksia, unisus, üldine nõrkus, peavalu, majutuse parees; mõnikord - ebanormaalsed tahtmatud liigutused (näiteks treemor, "värin" - asteriksis, düstoonia, tics), nüstagm; harva - hallutsinatsioonid (nägemis- või kuulmishäired), depressioon, isutus, ärevus, agressiivne käitumine, psühhomotoorne agitatsioon, desorientatsioon; psühhoosi aktiveerimine, orofatsiaalne düskineesia, okulomotoorsed häired, kõnehäired (nt düsartria või segane kõne), koreoatetoidsed häired, perifeerne neuriit, paresteesiad, lihasnõrkus ja pareesi sümptomid. Ravimi roll MNS-i tekkes, eriti kombinatsioonis antipsühhootikumidega, jääb ebaselgeks.
Kesknärvisüsteemi kõrvaltoimete teke võib olla tingitud ravimi suhtelisest üleannustamisest või karbamasepiini plasmakontsentratsiooni olulisest kõikumisest.
Allergilised reaktsioonid: sageli - urtikaaria; mõnikord - erütroderma, hiline tüüpi mitmeorgani ülitundlikkusreaktsioonid koos palavikuga, nahalööbed, vaskuliit (sh nodoosne erüteem naha vaskuliidi ilminguna), lümfadenopaatia, lümfoomi sarnased nähud, artralgia, leukopeenia, eosinofiilia, hepatosplenomegaalia ja maksafunktsiooni testid (muutunud maksafunktsiooni testid need ilmingud esinevad erinevates kombinatsioonides). Kaasneda võivad ka muud elundid (nt kopsud, neerud, kõhunääre, müokard, käärsool), aseptiline meningiit koos müokloonusega ja perifeerne eosinofiilia, anafülaktoidne reaktsioon, angioödeem, allergiline pneumoniit või eosinofiilne kopsupõletik. Ülaltoodud allergiliste reaktsioonide ilmnemisel tuleb ravimi kasutamine katkestada. Harva - luupuselaadne sündroom, sügelus, multiformne eksudatiivne erüteem (sealhulgas Stevensi-Johnsoni sündroom), toksiline epidermaalne nekrolüüs (Lyelli sündroom), valgustundlikkus.
Hematopoeetiliste organite küljelt: sageli - leukopeenia, trombotsütopeenia, eosinofiilia; harva - leukotsütoos, lümfadenopaatia, foolhappe puudulikkus, agranulotsütoos, aplastiline aneemia, tõeline erütrotsüütide aplaasia, megaloblastiline aneemia, äge "vahelduv" porfüüria, retikulotsütoos, hemolüütiline aneemia, splenomegaalia.
sageli - iiveldus, oksendamine, suukuivus, GGT aktiivsuse suurenemine (selle ensüümi indutseerimise tõttu maksas), millel tavaliselt puudub kliiniline tähtsus, aluselise fosfataasi aktiivsuse suurenemine; mõnikord - maksa transaminaaside aktiivsuse suurenemine, kõhulahtisus või kõhukinnisus, kõhuvalu; harva - glossiit, gingiviit, stomatiit, pankreatiit, kolestaatiline, parenhümaalne (hepatotsellulaarne) või segatüüpi hepatiit, kollatõbi, granulomatoosne hepatiit, maksapuudulikkus.
Kardiovaskulaarsüsteemi poolelt: harva - südamesisese juhtivuse häired, vererõhu langus või tõus, bradükardia, arütmiad, AV blokaad koos minestusega, kollaps, kroonilise südamepuudulikkuse süvenemine või areng, koronaararterite haiguse ägenemine (sealhulgas stenokardiahoogude ilmnemine või sagenemine), tromboflebiit , trombemboolia sündroom.
Endokriinsüsteemist ja ainevahetusest: sageli - turse, vedelikupeetus, kehakaalu tõus, hüponatreemia (plasma osmolaarsuse vähenemine ADH toimega sarnase toime tõttu, mis harvadel juhtudel põhjustab lahjendushüponatreemiat, millega kaasneb letargia, oksendamine, peavalu, desorientatsioon ja neuroloogilised häired); harva - prolaktiini taseme tõus (võib kaasneda galaktorröa ja günekomastia), L-türoksiini kontsentratsiooni langus ja kilpnääret stimuleeriva hormooni kontsentratsiooni tõus (tavaliselt ei kaasne kliinilisi ilminguid), kaltsiumi-fosfori metabolism luukoes (Ca 2+ ja 25-OH- plasma kolekaltsiferooli kontsentratsiooni langus), osteomalaatsia, hüperkolesteroleemia (sh HDL-kolesterool), hüpertriglütserideemia ja lümfisõlmede turse, hirsutism.
Urogenitaalsüsteemist: harva - interstitsiaalne nefriit, neerupuudulikkus, neerufunktsiooni kahjustus (näiteks albuminuuria, hematuuria, oliguuria, suurenenud uurea / asoteemia), sagedane urineerimine, uriinipeetus, vähenenud potentsiaal.
Lihas-skeleti süsteemist: harva - artralgia, müalgia või krambid.
Meeleelunditest: harva - maitsetundlikkuse häired, läätse hägustumine, konjunktiviit, kuulmiskahjustus, sh. tinnitus, hüperakuusia, hüpoakuusia, helikõrguse tajumise muutused.
muud: naha pigmentatsioonihäired, purpur, akne, higistamine, alopeetsia.
VASTUNÄIDUSTUSED
luuüdi hematopoeesi häired (aneemia, leukopeenia);
äge vahelduv porfüüria (sh anamneesis);
AV blokaad;
Liitiumipreparaatide ja MAO inhibiitorite samaaegne manustamine;
Ülitundlikkus ravimi komponentide suhtes;
Ülitundlikkus tritsükliliste antidepressantide suhtes.
Koos ettevaatust ravimit tuleb kasutada dekompenseeritud kroonilise südamepuudulikkuse, maksa- ja/või neerufunktsiooni kahjustusega, eakatel patsientidel, kroonilise alkoholismiga patsientidel (suurenenud kesknärvisüsteemi depressioon, karbamasepiini metabolismi suurenemine), lahjendushüponatreemiaga (ADH hüpersekretsiooni sündroom, hüpopituitarism, hüpotüreoidism, neerupealiste koore puudulikkus), luuüdi hematopoeesi pärssimine ravimite võtmise taustal (ajaloos), eesnäärme hüperplaasia, silmasisese rõhu tõus; kui seda kasutatakse samaaegselt rahustite ja hüpnootiliste ravimitega.
RASEDUS JA IMETAMINE
Reproduktiivses eas naised Finlepsin ® määratakse võimalusel monoteraapiana minimaalses efektiivses annuses, kuna kombineeritud epilepsiaravi saavate emade vastsündinutel on kaasasündinud väärarengute esinemissagedus suurem kui monoteraapia korral.
Raseduse ilmnemisel tuleb võrrelda ravi eeldatavat kasu ja võimalikke tüsistusi, eriti raseduse esimesel trimestril. Teadaolevalt on epilepsiat põdevate emade lastel eelsoodumus emakasiseste arenguhäirete, sealhulgas väärarengute tekkeks. Finlepsin ® võib suurendada nende häirete riski. On üksikuid teateid kaasasündinud haiguste ja väärarengute juhtudest, sealhulgas lülisambakaarte mitteliitumisest (spina bifida). Epilepsiavastased ravimid süvendavad raseduse ajal sageli täheldatavat foolhappepuudust, mis võib kaasa aidata laste sünnidefektide esinemissageduse suurenemisele, seetõttu soovitatakse foolhapet kasutada enne planeeritud raseduse algust ja raseduse ajal.
Vastsündinute hemorraagiliste tüsistuste vältimiseks soovitatakse viimastel rasedusnädalatel ja ka vastsündinutel määrata K-vitamiini.
Karbamasepiin eritub rinnapiima, seega tuleb võrrelda rinnaga toitmise eeliseid ja võimalikke soovimatuid tagajärgi käimasoleva ravi kontekstis. Finlepsini võtmise ajal rinnaga toitmise jätkamisel tuleb last jälgida kõrvaltoimete (nt tugev unisus, allergilised nahareaktsioonid) tekke võimaluse suhtes.
ERIJUHEND
Epilepsia monoteraapia algab väikese algannuse määramisega, suurendades seda järk-järgult kuni soovitud ravitoime saavutamiseni.
Optimaalse annuse valimisel on soovitatav määrata karbamasepiini kontsentratsioon vereplasmas, eriti kombineeritud ravi korral. Mõnel juhul võib optimaalne annus soovitatavast algannusest oluliselt erineda, näiteks mikrosomaalsete maksaensüümide indutseerimise või kombineeritud ravi koostoimete tõttu.
Mõnel juhul kaasnes ravi epilepsiavastaste ravimitega enesetapukatsete / enesetapukavatsuste esinemisega. Seda kinnitas ka epilepsiavastaste ravimite randomiseeritud kliiniliste uuringute metaanalüüs. Kuna epilepsiavastaste ravimite kasutamisel ei ole enesetapukatsete esinemise mehhanism teada, ei saa nende esinemist ravi ajal Finlepsin®-iga välistada. Patsiente ja hooldajaid tuleb hoiatada, et nad jälgiksid enesetapumõtteid/suitsidaalset käitumist ja pöörduksid sümptomite ilmnemisel viivitamatult arsti poole.
Finlepsin®-i ei tohi kombineerida rahustite-uinutitega. Vajadusel võib seda kombineerida teiste alkoholist võõrutusravis kasutatavate ainetega. Ravi ajal on vaja regulaarselt jälgida karbamasepiini sisaldust vereplasmas. Seoses kesknärvisüsteemi ja autonoomse närvisüsteemi kõrvaltoimete tekkega jälgitakse patsiente hoolikalt haiglatingimustes.
Patsiendi üleviimisel karbamasepiinile tuleb varem määratud epilepsiavastase ravimi annust järk-järgult vähendada, kuni see täielikult tühistatakse. Karbamasepiini kasutamise järsk katkestamine võib esile kutsuda epilepsiahooge. Kui on vaja ravi järsult katkestada, tuleb patsient sellistel juhtudel näidustatud ravimi katte all üle viia teisele epilepsiavastasele ravimile (näiteks intravenoosselt või rektaalselt manustatav diasepaam või intravenoosselt manustatav fenütoiin).
Vastsündinutel, kelle emad võtsid karbamasepiini samaaegselt teiste krambivastaste ravimitega, on kirjeldatud mitmeid oksendamise, kõhulahtisuse ja/või alatoitluse, krampide ja/või hingamisdepressiooni juhtumeid (võimalik, et need reaktsioonid on ärajätusündroomi vastsündinu ilmingud).
Enne karbamasepiini väljakirjutamist ja ravi ajal on vaja uurida maksafunktsiooni, eriti patsientidel, kellel on anamneesis maksahaigus, samuti eakatel patsientidel. Juba olemasoleva maksafunktsiooni häire suurenemise või aktiivse maksahaiguse ilmnemise korral tuleb ravimi kasutamine koheselt katkestada.
Enne ravi alustamist on vaja läbi viia verepildi uuring (sh trombotsüütide, retikulotsüütide arv), rauasisaldus vereseerumis, üldine uriinianalüüs, uurea tase veres, elektroentsefalogramm, elektrolüütide kontsentratsiooni määramine vereseerumis (ja perioodiliselt ravi ajal, kuna on võimalik hüponatreemia teke). Seejärel tuleb neid näitajaid jälgida esimesel ravikuul kord nädalas ja seejärel kord kuus.
Enamikul juhtudel ei ole trombotsüütide ja/või leukotsüütide arvu mööduv või püsiv langus aplastilise aneemia või agranulotsütoosi tekke eelkäija. Kuid enne ravi alustamist ja perioodiliselt ravi ajal tuleb teha kliinilised vereanalüüsid, sealhulgas trombotsüütide ja võimalusel retikulotsüütide arvu loendamine, samuti raua taseme määramine vereseerumis. Mitteprogresseeruv asümptomaatiline leukopeenia ei vaja ravi katkestamist, kuid ravi tuleb katkestada, kui ilmnevad ülitundlikkusreaktsioonid või sümptomid, mis arvatavasti viitavad Stevensi-Johnsoni sündroomi või Lyelli sündroomi tekkele. Kerged nahareaktsioonid (isoleeritud makulaarne või makulopapulaarne eksanteem) kaovad tavaliselt mõne päeva või nädala jooksul, isegi ravi jätkamisel või pärast annuse vähendamist (patsient peab sel ajal olema hoolika meditsiinilise järelevalve all).
Arvesse tuleb võtta varjatud psühhooside aktiveerumise võimalust ning eakatel patsientidel desorientatsiooni või psühhomotoorse agitatsiooni tekkimise võimalust.
Võimalikud meeste viljakuse ja / või spermatogeneesi häired, kuid nende häirete seost karbamasepiini võtmisega ei ole veel kindlaks tehtud.
Võib-olla intermenstruaalse verejooksu ilmnemine suukaudsete rasestumisvastaste vahendite samaaegse kasutamisega. Karbamasepiin võib ebasoodsalt mõjutada suukaudsete rasestumisvastaste vahendite usaldusväärsust, mistõttu fertiilses eas naised peaksid ravi ajal kasutama alternatiivseid rasestumisvastaseid meetodeid. Karbamasepiini tohib kasutada ainult arsti järelevalve all.
Patsiente tuleb teavitada varajastest toksilisuse tunnustest, samuti naha- ja maksanähtudest. Patsienti teavitatakse vajadusest pöörduda viivitamatult arsti poole, kui ilmnevad sellised kõrvaltoimed nagu palavik, kurguvalu, lööve, suu limaskesta haavandid, põhjuseta verevalumid, hemorraagia petehhiate või purpurena.
Enne ravi alustamist on soovitatav läbi viia oftalmoloogiline uuring, sealhulgas pilulambiga silmapõhja uuring ja silmasisese rõhu mõõtmine. Ravimi väljakirjutamisel patsientidele, kellel on silmasisese rõhu tõus, on vajalik selle indikaatori pidev jälgimine.
Raskete südame-veresoonkonna haiguste, maksa- ja neerukahjustusega patsientidele, samuti eakatele määratakse ravimi väiksemad annused.
Kuigi seos karbamasepiini annuse, selle kontsentratsiooni ja kliinilise efektiivsuse või talutavuse vahel on väga väike, võib karbamasepiini taseme regulaarne määramine olla kasulik järgmistes olukordades: krampide sageduse järsu suurenemisega; et kontrollida, kas patsient võtab ravimit õigesti; raseduse ajal; laste või noorukite ravis; kui kahtlustate ravimi imendumise rikkumist; kui kahtlustatakse toksiliste reaktsioonide teket, kui patsient võtab mitut ravimit.
Mõju sõidukite juhtimise võimele ja juhtimismehhanismidele
Ravi ajal on vaja hoiduda potentsiaalselt ohtlikest tegevustest, mis nõuavad suuremat tähelepanu kontsentratsiooni ja psühhomotoorsete reaktsioonide kiirust.
ÜLEDOOS
Sümptomid: peegeldavad tavaliselt kesknärvisüsteemi, südame-veresoonkonna ja hingamisteede häireid.
Kesknärvisüsteemi ja sensoorsete organite poolelt: Kesknärvisüsteemi depressioon, desorientatsioon, unisus, agitatsioon, hallutsinatsioonid, kooma, ähmane nägemine, ähmane kõne, düsartria, nüstagm, ataksia, düskineesia, hüperrefleksia (alguses), hüporefleksia (hiljem), krambid, psühhomotoorsed häired, müokloonus, hüpotermia.
Kardiovaskulaarsüsteemi poolelt: tahhükardia, vererõhu langus, mõnikord vererõhu tõus, intraventrikulaarse juhtivuse häired koos QRS-kompleksi laienemisega, minestamine, südameseiskus.
Hingamissüsteemist: hingamisdepressioon, kopsuturse.
Seedesüsteemist: iiveldus ja oksendamine, toidu hilinenud evakueerimine maost, käärsoole motoorika vähenemine.
Kuseteede süsteemist: uriinipeetus, oliguuria või anuuria, vedelikupeetus, hüponatreemia.
Laboratoorsed näitajad: leukotsütoos või leukopeenia, hüponatreemia, metaboolne atsidoos, võimalik on hüperglükeemia ja glükosuuria, CPK lihasfraktsiooni suurenemine.
Ravi: spetsiifilist antidooti pole. Vajalik on sümptomaatiline toetav ravi intensiivraviosakonnas, südametegevuse, kehatemperatuuri, sarvkesta reflekside, neerude ja põie funktsioonide jälgimine ning elektrolüütide häirete korrigeerimine. Selle ainega mürgituse kinnitamiseks ja üleannustamise astet, maoloputust, aktiivsöe manustamist on vaja määrata karbamasepiini kontsentratsioon plasmas. Maosisu hiline evakueerimine võib põhjustada imendumise hilinemist 2. ja 3. päeval ning mürgistusnähtude taasilmumist taastumisperioodil. Sunddiurees, hemodialüüs ja peritoneaaldialüüs on ebaefektiivsed, kuid dialüüs on näidustatud raske mürgistuse ja neerupuudulikkuse kombinatsiooni korral. Väikesed lapsed võivad vajada vereülekannet.
Uimastite koostoimed
Karbamasepiini samaaegne manustamine CYP3A4 inhibiitoritega võib põhjustada selle kontsentratsiooni suurenemist vereplasmas ja kõrvaltoimete teket.
CYP3A4 indutseerijate kombineeritud kasutamine võib põhjustada karbamasepiini metabolismi kiirenemist, selle plasmakontsentratsiooni ja terapeutilise toime vähenemist; vastupidi, nende tühistamine võib vähendada karbamasepiini biotransformatsiooni kiirust ja viia selle kontsentratsiooni suurenemiseni.
Suurendage karbamasepiini plasmakontsentratsiooni: verapamiil, diltiaseem, felodipiin, dekstropropoksüfeen, viloksasiin, fluoksetiin, fluvoksamiin, tsimetidiin, atsetasoolamiid, danasool, desipramiin, nikotiinamiid (täiskasvanutel, ainult suurtes annustes), makroliidid (erütrotsiin), troromüniit, trootsiin, klaratsiin, josamütsiin , asoolid (itrakonasool, ketokonasool, flukonasool), terfenadiin, loratadiin, isoniasiid, propoksüfeen, greibimahl, viiruse proteaasi inhibiitorid, mida kasutatakse HIV-nakkuse ravis (nt ritonaviir) - annustamisskeemi korrigeerimine või karbamasepiini plasmakontsentratsiooni jälgimine on vajalik.
Felbamaat vähendab karbamasepiini plasmakontsentratsiooni ja suurendab karbamasepiin-10,11-epoksiidi kontsentratsiooni, samal ajal on võimalik felbamaadi seerumikontsentratsiooni langus.
Karbamasepiini kontsentratsiooni vähendavad fenobarbitaal, fenütoiin, primidoon, metsuksimiid, fensuksimiid, teofülliin, rifampitsiin, tsisplatiin, doksorubitsiin, võimalik, et klonasepaam, valpromiid, valproehape, okskarbasepiini sisaldavad perrepreparaadid või ravimtaimed.
Võimalik, et valproehape ja primidoon tõrjuvad karbamasepiini välja selle seose tõttu plasmavalkudega ja farmakoloogiliselt aktiivse metaboliidi (karbamasepiin-10,11-epoksiidi) kontsentratsiooni suurenemise. Finlepsini ja valproehappe kombineeritud kasutamisel võib erandjuhtudel tekkida kooma või segasus.
Isotretinoiin muudab karbamasepiini ja karbamasepiin-10,11-epoksiidi biosaadavust ja/või kliirensit (vajalik on jälgida karbamasepiini plasmakontsentratsiooni).
Karbamasepiin võib vähendada plasmakontsentratsiooni (vähendada või isegi täielikult kõrvaldada toimed), mis võib nõuda järgmiste ravimite annuse kohandamist: klobasaam, klonasepaam, digoksiini etosuksimiid, primidoon, valproehape, alprasolaam, kortikosteroidid (prednisoloon, deksametasoon), tsüklosporiin, tetratsükliin (doksütsükliin) ), haloperidool, metadoon, östrogeene ja/või progesterooni sisaldavad suukaudsed preparaadid (vajalik alternatiivsete rasestumisvastaste meetodite valik), teofülliin, suukaudsed antikoagulandid (varfariin, fenprokumoon, dikumarool), lamotrigiin, topiramaat, tritsüklilised antidepressandid (imipramiin, nortiptüliin, klomipramiin), klosapiin, felbamaat, tiagabiin, okskarbasepiin, HIV-nakkuse ravis kasutatavad proteaasi inhibiitorid (indinaviir, ritonaviir, sakvinaviir), kaltsiumikanali blokaatorid (dihüdropüridiini rühm, nt felodipiin), itrakonasool, levotüroksiin, midasolaam, prasikvaanteel, risperidoon, tramadool, ziprasidoon.
Karbamasepiini taustal on fenütoiini taseme tõus või langus vereplasmas ja mefenütoiini taseme tõus.
Karbamasepiini ja liitiumipreparaatide samaaegsel kasutamisel võib mõlema toimeaine neurotoksiline toime suureneda.
Tetratsükliinid võivad nõrgendada karbamasepiini terapeutilist toimet.
Kui seda kasutatakse koos paratsetamooliga, suureneb selle toksilise toime oht maksale ja terapeutiline efektiivsus väheneb (paratsetamooli metabolismi kiirenemine).
Karbamasepiini samaaegne manustamine fenotiasiini, pimosiidi, tioksanteenide, molindooni, haloperidooli, maproliini, klosapiini ja tritsükliliste antidepressantidega suurendab kesknärvisüsteemi inhibeerivat toimet ja nõrgestab karbamasepiini krambivastast toimet.
MAO inhibiitorid suurendavad hüperpüreetiliste kriiside, hüpertensiivsete kriiside, krampide, surma tekkeriski (enne karbamasepiini väljakirjutamist tuleb MAO inhibiitorid tühistada vähemalt 2 nädalat ette või kui kliiniline olukord seda võimaldab, isegi kauem).
Diureetikumide (hüdroklorotiasiid, furosemiid) samaaegne kasutamine võib põhjustada hüponatreemiat, millega kaasnevad kliinilised ilmingud.
Nõrgendab mittedepolariseerivate lihasrelaksantide (pankurooniumi) toimet. Sellise kombinatsiooni kasutamisel võib osutuda vajalikuks lihasrelaksantide annuse suurendamine, samas kui lihasrelaksantide toime kiirema peatamise võimaluse tõttu on vajalik patsiendi seisundi hoolikas jälgimine.
Karbamasepiin vähendab etanooli taluvust.
Müelotoksilised ravimid suurendavad ravimi hematotoksilisuse ilminguid.
Kiirendab kaudsete antikoagulantide, hormonaalsete rasestumisvastaste vahendite, foolhappe, prasikvanteeli metabolismi, võib suurendada kilpnäärmehormoonide eliminatsiooni.
Kiirendab anesteetikumide (enfluraan, halotaan, halotaan) metabolismi ja suurendab hepatotoksilise toime tekke riski.
Soodustab metoksüfluraani nefrotoksiliste metaboliitide moodustumist.
Suurendab isoniasiidi hepatotoksilist toimet.
APTEEKIDE ALLAHINDLUSTE TINGIMUSED
Ravim väljastatakse retsepti alusel.
SÄILITAMISE TINGIMUSED
Loetelu B. Ravimit tuleb hoida lastele kättesaamatus kohas temperatuuril, mis ei ületa 30°C. Kõlblikkusaeg - 3 aastat.
Finlepsiin on epilepsiavastane ravim, mida kirjutatakse välja ka antidepressandina, antipsühhootikumina, antidiureetikumina ja valuvaigistina. See stabiliseerib üleergastatud neuroneid, avaldab positiivset mõju külgnevate neuronite impulsside sünaptilisele edastamisele. Eemaldab psühhoosi ja epilepsiahoo. See on ette nähtud meditsiiniasutustes ja seda võetakse arsti range järelevalve all, kuna Finlepsini üleannustamine on väga ohtlik.
Kasutamise näidustused ja vastunäidustused
Tervist tuleks kaitsta kogu elu, kuid see ei õnnestu alati ja palju ei sõltu meist, inimestest. Näidustused kasutamiseks on erinevad sarnase iseloomuga põhjused.
- Epilepsia - epilepsiahoog (osalist tüüpi krambid koos haiguse elementaarse kuluga, haiguse keerulise kulgemisega, segatüüpi krambid). Samuti psühhootilised häired, skisofreenia, erksad valuhood, neuralgia ja alkoholist loobumine.
Vastunäidustused on sellised haigused nagu:
- aneemia (aneemia või aneemia, haigus, millega kaasneb hemoglobiinisisalduse selge langus veres);
- porfüüria (vahelduv porfüüria, pärilikku tüüpi haigused, millega kaasneb selge porfüriinide tõus veres);
- väljendunud tundlikkus mõne ravimi komponendi suhtes.
Ravimi väljakirjutamisel peaksid kardiovaskulaarsüsteemi häiretega inimesed olema võimalikult ettevaatlikud. Ja ka neile, kellel on probleeme maksa või neerude tööga.
Ravimit tuleb võtta ettevaatusega:
- inimesed vanemas eas;
- maksa-, neeru- ja kardiovaskulaarsüsteemi kahjustusega inimesed;
- kroonilise alkoholismiga inimesed;
- eesnäärmehaigusega mehed;
- luuüdi hematopoeesi kahjustusega inimesed.
Ravim ei imendu kohe, vaid rohkem kui päeva pärast. Pärast aja möödumist vähendatakse kaadreid ühe päevani. Samuti ei tule see kohe välja. Selle efektiivsuse tipp saavutatakse toimeaine piisava kogunemisega kehas. Ühekordne annus ei mängi keha elus mingit rolli. Sellise ravimi joomine autojuhtimise ajal on vastunäidustatud.
Finlepsinil on palju tõsiseid kõrvaltoimeid, kuna see kuulub ka väga tõsiste ravimite hulka.
Kõrvaltoimed võivad olla väikesed kõrvalekalded normist, näiteks:
- koordinatsiooni rikkumine motoorses aparaadis;
- sagedane pearinglus;
- sagedane iiveldus, aeg-ajalt oksendamine;
- kuivus või kibedus suus;
- ärrituvus;
- sagedased ja teravad valud kõhus;
- sagedane isutus;
- raske seedehäire;
- vedelikupeetus kehas, ilmne turse;
- tugev higistamine, kuumahood, õhupuudus;
- naha pigmentatsioon;
- järsk kaalutõus;
- pidev uimasus, nõrkus ja jõukaotus.

Võib esineda tõsisemaid rikkumisi:
- hallutsinatsioonid, tavalised ja segatüüpi (nägemine, kuulmine);
- agressiivne käitumine;
- orientatsiooni kaotus ruumis (inimene ei tea, kus ta on, kes seisab tema ees);
- psühhomotoorne liigne erutus (inimene ei leia enda jaoks kohta, pahandab);
- düsartria (inimene ei mäleta elementaarseid sõnu, ei suuda neid lausesse siduda);
- haiguse progresseerumine, psühhoos.
Finlepsiin võib põhjustada mitte ainult neuropsühhiaatrilisi reaktsioone, vaid ka allergilisi reaktsioone. Põhimõtteliselt on need punetus urtikaaria kujul, harvadel juhtudel tõsine naha ja limaskestade ärritus. Seda saab mõista inimese üldise seisundi järgi – välimus ja käitumine, ta kammib haavu, aevastab, köhib ja pühib vesiseid silmi. Keerulisemat ja tõsisemat reaktsiooni väljendab näiteks erütrodermia, mis avaldub mitte ainult punetuse, vaid ka naha koorumise, kehatemperatuuri tõusu, sageli palavikuga. Perioodiliselt võib patsiendil olla palavik, ta tunneb jäsemete nõrkust.

Ravimi võtmisel võib esineda ka väga tõsiseid kõrvalekaldeid normist:
- veresoonte ja arterite kudede immunopatoloogiline põletik;
- hüpertensioon (vererõhu rikkumine);
- südamepuudulikkus, südame isheemiatõve ägenemine;
- väikesed kapillaaride hemorraagiad;
- lümfadenopaatia (lümfadenopaatia) on üldnimetus teatud haiguse tuvastamiseks, manifestatsiooni tunnused on sarnased haiguse endaga: ühe või mitme lümfisõlme suurenemine ja sellega seotud häired organismis.
- probleemid küpsetamise tööga kuni selle ebaõnnestumiseni;
- neerupuudulikkus;
- Mõnel juhul kannatavad ka teised inimelu organid ja süsteemid: kardiovaskulaarsüsteem, neerud, sooled, kõhunääre. On ka patsiente, kes on saanud ravimist hingamisdepressiooni, kopsuturse, kopsupõletiku, aseptilist tüüpi meningiidi.
Finlepsiini võtmisel võivad vereloomeorganid kannatada ka:
- leukotsüütide vähenemine veres;
- trombotsüütide arvu vähenemine veres;
- eosinofiilide sisalduse suurenemine veres;
- suurenenud prolaktiini tase;
- igat tüüpi aneemia;
- kaltsiumfosfori metabolismi probleemid organismis;
- teatud vitamiinide ja komponentide puudus: raud, foolhape.
Bioloogiliste rasestumisvastaste vahendite kasutamisel samaaegselt finlepsiiniga võib menstruaaltsükkel eksida, ilmneda järsk üleerutus.
Teine Finlepsini kõrvalnäht, mida meditsiin täielikult ei mõista, on enesetapp. Epilepsiavastane ravi mõjutab patsiente erineval viisil, mõnda sel viisil. Normist tõsiste kõrvalekalletega patsienti tuleb jälgida ööpäevaringselt, parim valik oleks statsionaarne ravi.
Muidugi on sellised rasked tagajärjed kaasaegse ravimi puhul väga haruldased, peamiselt on need ülalkirjeldatud kesknärvisüsteemi sagedased depressioonid (unisus, nõrkus jne), kuid siiski esinevad need. Seetõttu tuleb enne kasutamist või õigemini ravi patsienti täielikult uurida. Vastavalt arsti ettekirjutusele ja tema range järelevalve all peaks toimuma ka iseravimine, mille käigus on parem välistada muud ravimid. Ühe reaktsiooni ilmnemisel tuleb ravi katkestada ja pöörduda kiiresti meditsiiniasutuse poole. Patsiendi või tema eestkostjate iseseisev samm võib saada saatuslikuks – pidage seda meeles.
Iseseisva ja järsu ravi katkestamise korral ootab patsienti erineva avaldumisastmega võõrutussündroom. Seda hetke täheldati isegi sündinud lastel, kelle emad kasutasid ravimit raseduse ajal.
Finlepsiin - manustamisviis
Igal ravimil on konkreetsed kasutusjuhised. Finlepsiini kasutatakse nii ainsa ravivormina monoteraapiana kui ka samaaegse ravina koos teiste ravimitega, kuid arsti range järelevalve all. Kui haigus nõuab annuse suurendamist, ei tohiks kohandamist teha iseseisvalt, vaid ainult kõrgema koostisega meditsiinitöötajate abiga. Pillide võtmist on täiesti võimatu vahele jätta. Möödumise korral ei tohi mingil juhul tühimikku täita topeltannustega, vastasel juhul tekib patsiendil kohe üleannustamine. Isegi kergel määral, kuid see on üldisele seisundile ohtlik.
Täiskasvanutele määratakse tavaliselt üks või kaks tabletti (olenevalt inimese kaalukategooriast ja tema haiguse kulgu tähelepanuta jätmisest). Annuse järkjärgulist suurendamist määrab ainult arst ja mitte keegi teine, tema mõõdab ka maksimaalset lubatud ööpäevast kogust. Keskmiselt on see 600–1100 mg päevas. Tõsisematel juhtudel kohandatakse annust 1,8 mg-ni. Ülejääk võib põhjustada tõsiseid kõrvaltoimeid. Ravimeid tuleks võtta kas söögi ajal või täis kõhuga, nii väldid mõningaid kõrvalmõjusid.
Näiteks kolmiknärvi neuralgia korral määratakse kõigepealt üks tablett, pärast teatud perioodi annust suurendatakse, kuid mitte rohkem kui kolm tabletti päevas. Tabletid võivad olla 200 mg või 400 mg, päevane annus ei tohi sel juhul ületada 1,2 mg. Üldiselt ei ületa keskmine päevane annus haiguse kerge kulgemise korral 600 mg. Esiteks määrab arst 1-2 tabletti, seejärel suureneb see kolme tabletini päevas. Raskemaid juhtumeid käsitletakse muidugi teise nurga alt. Selgete valusümptomite korral määratakse kuni 800 mg, kuni valu täielikult kaob.
Mõõduka võõrutussündroomi vabanemisel ei ole ette nähtud rohkem kui 200 mg päevas. Kui arst peab seda vajalikuks, suurendab ta aja jooksul annust 400 mg-ni, kuid mitte rohkem, ja siis ainult monoteraapiaga. Kui ravimit kombineeritakse teiste ravimitega, hoitakse annust minimaalselt 200 mg.
Väike annus on kehtestatud ka psühhoosi ennetamise eesmärgil - mitte rohkem kui 200  mg päevas. Üldiselt võtavad arstid annuse valimisel arvesse toimeaine finlepsiini kontsentratsiooni inimvere vedelas osas. Seetõttu võib arsti minimaalse ja optimaalse annuse suurus erineda juhistes nähtust.
mg päevas. Üldiselt võtavad arstid annuse valimisel arvesse toimeaine finlepsiini kontsentratsiooni inimvere vedelas osas. Seetõttu võib arsti minimaalse ja optimaalse annuse suurus erineda juhistes nähtust.
Proovige tablette võtta rohke veega. Päeva jooksul, kui turse kujul ei esine kõrvaltoimeid, peaksite järgima ka joomise režiimi. Turse korral tuleb pöörduda arsti poole, võib esineda häireid endokriinsüsteemi või neerude töös. Vesi aitab kaasa mitte ainult toimeaine heale imendumisele, vaid ka jääkainete eemaldamisele.
Ravi tuleb läbi viia arsti range järelevalve all ja vastavalt tema poolt spetsiaalselt koostatud skeemile. Skeem arvutatakse vastavalt haiguse keerukusele, see hõlmab stabiilset ravi, samuti annuse suurendamist ja vähendamist. Kui tuvastatakse mõni ülaltoodud kõrvalsümptomid. Raviarsti tuleb koheselt teavitada.
Krooniliste haiguste korral jälgib arst hoolikalt haiguse kulgu. Kui ravi on kasulik ja eredaid sähvatusi ei esine, määrab ta annuse vähendamise ja ravi aeglase lõpetamise. Pillide järsult viskamine võib põhjustada ettearvamatuid tagajärgi.
Laste ravi, samuti ravi lõpetamine toimub arstide ja vanemate range järelevalve all. Ravimi käeulatuses hoidmine, samuti annuse sõltumatu määramine on väga ohtlik. Rasedate naiste ravi ei tohiks kunagi toimuda iseseisvalt. Ainult arst saab sellise kesknärvisüsteemi sekkumise meetodi välja kirjutada ja ka selle tühistada.

Finlepsiini üleannustamine
Selle ravimi üledoosi saate väga kiiresti ja lihtsalt. Kuid sellest vabanemine on palju keerulisem. Arsti soovituste ja ettekirjutuste täpne täitmine on suurepäraseks abiks ja tagatiseks nii-öelda patsiendi tervise säilitamisel. Et seda ei juhtuks, peab arst võtma kõik kliinikusse pöördunud inimese analüüsid.
- üldine vereanalüüs;
- uurea tase veres;
- Uriini analüüs;
- Elundite ultraheli;
- silmapõhja ja silmarõhu uurimine;
- üksikasjalik pilt vereanalüüsist (hemoglobiin, trombotsüüdid, leukotsüüdid, elektrolüütide kontsentratsioon jne);
Patsient peab pidevalt jälgima vererõhku, samuti enne ravi, selle ajal ja pärast seda. Arst peaks ravimi kasutamise ajal hoolikalt jälgima reaktsiooni, võib-olla avaldub psühhoosi varjatud kulg mis tahes annuse ja veelgi enam üleannustamise korral.
Üleannustamise peamine põhjus on tablettide ebaregulaarne kasutamine ja vahelejäänud ravimite korduv hüvitamine. Kui te unustate pilli võtta, on parem mitte kompenseerida järgmist annust kahekordsete annustega, vaid jätta kõik nii nagu on ja jätkata ravi samas järjekorras. Teatades arstile. Patsient, kes rikub seda reeglit mitte kohe, vaid alles päeva pärast, kogeb paljusid ülaltoodud sümptomeid.
See võib olla:
- tugev iiveldus ja oksendamine;
- naha punetus ja sügelus;
- tõsine koordinatsiooni puudumine;
- kummardus, ajatuse tunne;
- ajutine ja sagedane teadvusekaotus;
- hallutsinatsioonid (kuulmis- ja visuaalsed);
- närvihäired, tagakiusamismaania, psühhoos;
- kõne ja mälu halvenemine;
- tugev turse;
- neeru- ja maksaprobleemid.
Juhtudel, kui annust ületatakse kriitiliselt, eeldatakse patsiendi surma. Sageli ei kontrolli kesknärvisüsteemi talitlushäiretega inimesed oma tegevust ja järelvalveta jäetud ravimeid võivad nad kasutada. Kõik seda laadi ja tüüpi ravimid tuleb välja kirjutada range retsepti alusel ja neid tuleb hoida luku all, selle sõna otseses mõttes.
Teine põhjus võib olla kerge üleannustamine juhul, kui finlepsiini regulaarset taset vere vedelas osas pidevalt ei jälgita, võib tekkida ravimi üleannustamine. Süstemaatiline vereproovide võtmine üksikasjaliku uuringu jaoks on iga patsiendi ravi kohustuslik etapp.
Finlepsini kombineerimine alkohoolsete jookidega on samuti täis tõsiseid tagajärgi. Inimest võivad kummitada mitte ainult tugevad hallutsinatsioonid või jonnihood, ta võib langeda raskesse psühhoosi, mis viib ta enesetapumõteteni või, mis veelgi hullem, tegudeni. Lisaks kirjeldatud reaktsioonile on selline kombinatsioon tugevaks löögiks ka maksale ja neerudele, seetõttu tuleb ravi käigus seda jälgida. Patsient ei tohi alkoholi juua.
Põhimõtteliselt ei tohiks patsiente, kes võtavad nii tõsist ravimit, järelevalveta jätta, eriti alguses, samuti ravi lõpetamisel. Kindlasti jälgige, et patsient ei unustaks pillide võtmist ning et seda vastuvõttu ei dubleeriks tema ega tema eestkostja. Sellise keerulise ja tõsise ravimi üleannustamise surmav tulemus pole mitte ainult võimalik, vaid ka üsna ootuspärane. Lisaks, nagu ülalpool kirjutatud, põhjustab see patsientides enesetapukirge, kui see nii ei ole  üledoos tapab ta, ta võib käed külge panna, ilma et keegi seda vaataks. Üleannustamise korral olge valmis mitte ainult patsiendi vägivaldseks ja sobimatuks käitumiseks, vaid ka tema täielikuks infantiilsuseks ja lõõgastumiseks. Esineb ka segatüüpi käitumist: inimene võib esmalt olla täielikult puhanud ja teise järel käituda nagu metsloom. Olge valvsad ja tähelepanelikud, ärge jätke patsiente järelevalveta, ärge mingil juhul laske neil õue minna. Kõige parem on kutsuda mitte ainult kiirabi, vaid ka psühhiaatriahaigla abi, sest Finlepsini üledoos on ettearvamatu.
üledoos tapab ta, ta võib käed külge panna, ilma et keegi seda vaataks. Üleannustamise korral olge valmis mitte ainult patsiendi vägivaldseks ja sobimatuks käitumiseks, vaid ka tema täielikuks infantiilsuseks ja lõõgastumiseks. Esineb ka segatüüpi käitumist: inimene võib esmalt olla täielikult puhanud ja teise järel käituda nagu metsloom. Olge valvsad ja tähelepanelikud, ärge jätke patsiente järelevalveta, ärge mingil juhul laske neil õue minna. Kõige parem on kutsuda mitte ainult kiirabi, vaid ka psühhiaatriahaigla abi, sest Finlepsini üledoos on ettearvamatu.
Erakorraline abi Finlepsiini üleannustamise korral
Finlepsin on väga tõsine ravim, mille üleannustamine on täiesti võimalik. See määratakse ametisse ja tühistatakse ning selle vastuvõtt toimub meditsiinitöötaja range järelevalve all. Eriti rasketele patsientidele määratakse ravi haiglas või spetsiaalselt koolitatud meditsiinilise haridusega õe abiga. Üleannustamine võib tekkida nii mõne tunni kui ka päeva pärast. Juhul, kui te ise pole tema tegemistega seotud, vaid hoolitsete ainult patsiendi eest, peaksite temalt uurima, mis juhtus ja kui palju ta ligikaudu jõi. Hea viis kontrolli all hoidmiseks on pillide lugemine.
Kui patsient on adekvaatne ja vastab teile sisuliselt, saab olukorra kontrolli alla võtta. Muidu üksi hakkama ei saa, üledoos võib rahuliku inimese vägivaldseks muuta. Ühe tableti ületamine ei ütle meile midagi, peate lugema milligrammides. 200 mg ei vaja kiirabi kutsumist. Selle ülesandega saate muidugi ise hakkama, kui olete ülejäägi täpses koguses kindel. Kõigepealt tuleb teha maoloputus. Võite kasutada tavalist kraanivett, vähemalt kolm liitrit. Lühikese aja jooksul peate valama (jooma) kogu vee ja kutsuma esile oksendamise. Seda tuleb teha järjestikku: kaks klaasi vett, kutsuge esile oksendamine, veel kaks klaasi vett, kutsuge esile oksendamine jne. Pärast põhjalikku maoloputust jooge kindlasti rehüdrooni ja glükoosi lahust, kuna koos kahjulike ainetega saate eemaldada kasulikke ja vältida dehüdratsiooni.
Regidron ja glükoos lahjendatakse vastavalt retseptile, sissevõtmine toimub 5 ml (lusikas) vaheldumisi iga 5-8 minuti järel. Regidron aitab taastada vee-soola tasakaalu ja glükoos annab jõudu.
Kui annus ületab näiteks 200 mg, jõite või teie hoolealune jõite täiendavalt 400 mg tableti, on kõige parem kutsuda kiirabi. Enne tema saabumist on vaja alustada esmaabi andmist. Sama kiiresti korraldada maoloputus. Oksendamise esilekutsumiseks ärge kasutage mingeid vahendeid, sealhulgas oksendamisjuurt. Ei saa kontrollimatult kasutada  absorbendid, pole teada, milline reaktsioon sellisest ravimite segamisest ees ootab. Piisab rohke vee pealekandmisest. Seejärel peate tegema klistiiri, kuna ravim imendub kiiresti sooleseina. Kui kiirabi olukorda ohtlikuks ei pea ja patsienti haiglasse ei vii, siis tuleb järgneva viie päeva jooksul juua rohkelt puhast vett. Ravim kipub kogunema, mistõttu on mõttekas jätkata selle eemaldamist kehast. Seejärel on vaja ühendust võtta raviarstiga ja selgitada edasise ravi protsess. Loomulikult ei saa annus jääda samaks, kuid samuti on keelatud ravimi järsk tühistamine.
absorbendid, pole teada, milline reaktsioon sellisest ravimite segamisest ees ootab. Piisab rohke vee pealekandmisest. Seejärel peate tegema klistiiri, kuna ravim imendub kiiresti sooleseina. Kui kiirabi olukorda ohtlikuks ei pea ja patsienti haiglasse ei vii, siis tuleb järgneva viie päeva jooksul juua rohkelt puhast vett. Ravim kipub kogunema, mistõttu on mõttekas jätkata selle eemaldamist kehast. Seejärel on vaja ühendust võtta raviarstiga ja selgitada edasise ravi protsess. Loomulikult ei saa annus jääda samaks, kuid samuti on keelatud ravimi järsk tühistamine.
Poolteist liitrit vett lisage lusikatäis soola, segage kõik kuni täieliku lahustumiseni. Kõige parem on klistiiri korrata. Pärast kõiki protseduure jooge kindlasti klaas vett, ülaltoodud glükoosi ja rehüdrooni.
Kui me räägime lapsest, peate kiiresti kutsuma mitte ainult kiirabi, vaid intensiivravi vagunit ja hakkama esmaabi andma, seda on raske teha. Valage lapsele vett pärast mähkmesse mähkimist, et ta ei segaks teid käte ja jalgadega ega vigastaks ennast. Oksendamist on lubatud esile kutsuda ainult käte abil, muid esemeid lapse kurku panna ei tohi. Seda tuleb hoida nii, et oksendamine ei satuks ninaneelu. Pidage meeles, et mida rohkem vett sinna valate, seda lihtsam on oksendamist esile kutsuda, mõnikord tehakse seda isegi kergelt kõhule vajutades. Vett saab lapsele anda Janeti süstla abil, see on suur ja lihtsalt hallatav. Seejärel valmistage ette klistiir ja valmistage see lapsele, umbes 300-500 ml sooja vett, mis on kõige parem järk-järgult valada.
Kui laps on mürgitatud finlepsiiniga, on naljad halvad, kõige parem on olukord eelnevalt ära hoida. Hoidke seda ja sarnaseid ravimeid väga kaugel, pidage meeles, et vastutate lapse elu eest. Kui mürgistus tekkis ravi ajal, on esmaabi andmise tegevusskeem täpselt sama. Kiirabi küsimusele vastamiseks peate täpselt vastama, mitu milligrammi te lapsele andsite ja millal ravi algas. Paanika sellistel juhtudel ei ole täiesti asjakohane.
Psühhoos
Kui patsient käitub vägivaldselt, ei luba teil kõhtu pesta ega nõustu sellega  sekkumisel on vaja kutsuda nii psühhiaatriakliiniku korrapidajad kui ka kiirabi. Ootamise ajal ärge temaga vaidlege ega püüdke teda kinni.
sekkumisel on vaja kutsuda nii psühhiaatriakliiniku korrapidajad kui ka kiirabi. Ootamise ajal ärge temaga vaidlege ega püüdke teda kinni.
Peame püüdma temaga igal korral kokku leppida ja igale pretensioonile vastata, eemaldama kõik teravad ja purunevad esemed tema vaateväljast ja käeulatusest. Pärast mao pesemist peaksite proovima anda vett juua, isegi pettuse teel. Loomulikult peab konteiner samal ajal olema ohutu. Kui patsiendil on hallutsinatsioonid, mängige kaasa. Võib-olla saate sel viisil tema käitumist mõjutada.
Kindlustage ennast ja teda kindlasti akende osas. Sulgurid on vaja kinnitada nii, et sellises olekus inimene ei avaks aknaid või ei eemaldaks käepidemeid üldse. Selliste inimestega võitlemine on ohtlik, uimasti mõju all muutuvad nad mitu korda tugevamaks. Finlepsiini võtmine väikestes annustes suurendab adrenaliini tootmist ja veelgi enam, mürgistuse korral võib patsient muutuda täiesti kontrollimatuks.
Ja loomulikult ei tohiks lasta alkoholi sisaldavatel jookidel tema kätte sattuda. Need kaks ainet on kokkusobimatud. Esiteks on see tohutu löök maksale, mida on raske parandada, ja mitte vähem suur löök psüühikale. Inimene ei kontrolli oma tegusid, ei allu, ei tunne ära oma keskkonda ja läheduses olevaid inimesi. Ta võib käituda väga järsult ja ebaviisakalt või isegi vihastada. Sellistes olukordades on tragöödia vältimiseks kõige parem eemaldada kõik mitte nii ohutud esemed, sulgeda aknad, eemaldada käepidemed ja lahkuda majast. Juba rahulikus keskkonnas helistage kogu kiirabi.
Teid üllatab, kuid alkohol on pärast ravimi kasutamise lõpetamist pikka aega keelatud. Finlepsin on 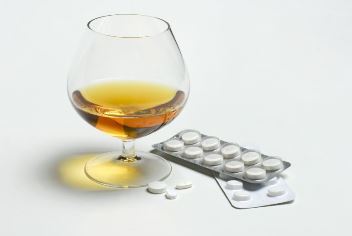 omamoodi patogeen, mis kipub organismi kogunema ja eritub halvasti. Alkohol on ka vallandaja. Kaks patogeeni võivad põhjustada ägeda reaktsiooni. Kuigi enamasti loobuvad inimesed, kes isegi sellist eesmärki ei taotle, pärast ravikuuri alkoholi, mõistmata, miks see nendega juhtus. Näiteks kolmiknärvi neuralgia ravis on sageli alkoholi tarvitaval inimesel joomine keelatud. Raviprotsessi lõpus unustab ta oma sõltuvuse ning tänu pillidele on alkoholisõltuvusest tekkinud võõrutussündroom palju leebem.
omamoodi patogeen, mis kipub organismi kogunema ja eritub halvasti. Alkohol on ka vallandaja. Kaks patogeeni võivad põhjustada ägeda reaktsiooni. Kuigi enamasti loobuvad inimesed, kes isegi sellist eesmärki ei taotle, pärast ravikuuri alkoholi, mõistmata, miks see nendega juhtus. Näiteks kolmiknärvi neuralgia ravis on sageli alkoholi tarvitaval inimesel joomine keelatud. Raviprotsessi lõpus unustab ta oma sõltuvuse ning tänu pillidele on alkoholisõltuvusest tekkinud võõrutussündroom palju leebem.
Kui patsient hüppas tänavale, peaksite talle järgnema, teatades samal ajal oma asukohast korrapidajatele ja kiirabile. Proovige veenda teda suletud ruumi tagasi pöörduma. Võimalik, et ta võib endale vigastada teedel, aga ka avalikes kohtades viibivaid inimesi.
Ravimi tühistamine
Pärast pikaajalist ravi, järgnevat mürgistust ja ravimi järsku katkestamist on võimalik ravimi ärajätusündroom. Südamelöögid sagenevad, temperatuur tõuseb, kuni kuumuse, higistamise ja luude valutamiseni, sellega kaasneb tugev valusündroom. Rääkige sellest kindlasti oma arstile. Kerged valuvaigistid ja palavikualandajad võivad sümptomeid leevendada, kuid parem on, kui arst määrab ravi, sealhulgas tilgutite. Mida kauem ravimit võtta, seda raskem võib olla sellest võõrutamine. Te ei tohiks iseseisvalt teha otsuseid oma edasise elu kohta ilma selleta ja võimalikult kiiresti võõrutussündroomi vabanemiseta.
Finlepsiin (karbamasepiin) on krambivastane ja antidepressant. Selle ravimi kasutamiseks on palju näidustusi, kõige sagedamini kasutatakse karbamasepiini epilepsia raviks. Finlepsiini kasutatakse ka alkoholisõltuvuse raviks.
Kas Finlepsin ja alkohol sobivad kokku? Kui kaua peaks mööduma viimase alkoholijoomise ja ravimi võtmise vahel? Kas on võimalik ravimit võtta, kui alkoholismi põdeval patsiendil tekkis ravikuuri ajal rike? Nendele küsimustele vastamiseks peate kaaluma, mis see ravim on ja milline on selle mõju kehale.
Finlepsiin kui farmakoloogiline ravim
Finlepsin on saadaval erinevate nimetuste all: Finlepsin, Carbamasepine, Zeptol, Tegretol, Carbalepsin. Kõik need on sama ravimi sünonüümid. Selle toimeaine on karbamasepiin.
Ravim on saadaval tablettidena, annuses 200 mg. On olemas Finlepsin retard’i pikaajaline vorm, millel on organismile leebem toime. Finlepsin retard on saadaval annustes 200 mg ja 400 mg. See on võimeline akumuleeruma kehas ja kestab kauem kui ravimi tavaline vorm. Pikaajalise ravimi kasutamisel patsiendi veres hoitakse pidevalt teraapiaks vajalikku ravimi taset. Finlepsin retard'i tuleb võtta harvemini kui tavalist vormi, terapeutilise toime saavutamiseks on vaja väiksemat annust.
Finlepsiini toime kehale
Finlepsiin mõjutab impulsside läbimist närvisüsteemi rakkudes. Neuronidel on naatriumikanalid, mis vastutavad signaali edastamise eest piki närvisüsteemi kiude. Finlepsiin blokeerib naatriumikanaleid, aeglustades seeläbi impulsi kiirust. See leevendab närvirakkudes ärritust. Seega on ravimil inimese kesknärvisüsteemi rahustav toime. Lisaks vähendab Finlepsin norepinefriini ja dopamiini moodustumist organismis ning mõjutab seeläbi psüühika seisundit.
Meie püsilugeja jagas tõhusat meetodit, mis päästis tema mehe ALKOHOLISMISEST. Tundus, et miski ei aita, oli mitu kodeerimist, ravi dispanseris, miski ei aidanud. Elena Malysheva soovitatud tõhus meetod aitas. AKTIIVNE MEETOD

Mis juhtub Finlepsiniga inimkehas
Ühekordse annuse korral eritub ravim organismist 1,5 päeva jooksul. See on keskmine näitaja, taganemisperioodi saab pikendada kuni 2,5 päevani. See juhtub ravimi võtmise esimestel päevadel. Seejärel, kui ravimit võetakse pidevalt, lüheneb eliminatsiooniperiood 24 tunnini. Aja jooksul harjub maks karbamasepiini töötlemisega ja ravim eritub organismist kiiremini. Neeruhaiguste korral aga ravimi eritumine halveneb ja ravim võib püsida organismis pikka aega.
Terapeutiline toime avaldub täielikult mõne aja pärast, kui ravim koguneb kehas pideva kasutamisega. Kui Finlepsini kasutatakse neuralgia valu leevendamiseks, kulub 8–72 tundi, enne kui selle ravitoime avaldub. Kui ravimit võetakse ärevuse ja närvilisuse leevendamiseks, on selle mõju tunda 7-10 päeva pärast.
Tuleb meeles pidada, et Finlepsin võib tungida rinnapiima ja läbida platsentaarbarjääri. Seetõttu on selle kasutamine rasedatele ja imetavatele naistele vastunäidustatud.
Milliseid haigusi ravitakse Finlepsiniga
Selle ravimi laiaulatusliku toime tõttu kehale kasutatakse seda erinevate haiguste ravis. Need on kesknärvisüsteemi haigused ja psühhiaatrilised haigused ja isegi endokriinsed häired.
- Krambivastase ainena on Finlepsin ette nähtud epilepsia korral. Ta suudab peatada isegi rasked krambid. Tavaliselt kasutatakse seda ravimit koos teiste epilepsiaravimitega.
- Anesteetilise ravimina kasutatakse seda erinevate valusündroomide korral. See ravim on eriti kasulik neuralgia korral. Näiteks kasutatakse seda näonärvi neuralgia korral, samuti glossofarüngeaalse närvi neuralgia hooajalise ägenemise korral. Finlepsiini kasutatakse migreeni peavalu ennetamiseks. Seda kasutatakse ka jäsemete neuropaatilise valu leevendamiseks suhkurtõve korral, fantoomvalu leevendamiseks pärast amputatsioone.
- Finlepsiin leevendab ebamugavustunnet jäsemetes koos "rahutute jalgade sündroomiga" (Ekbomi sündroom).
Psühhotroopse ainena kasutatakse Finlepsinit peamiselt meeleolu stabiliseerimiseks afektiivsete häirete korral, millega kaasneb vahelduv maania ja depressioon (bipolaarne häire, skisoafektiivne häire). - Antidiureetilise ravimina kasutatakse Finlepsini diabeedi insipidus'e, endokriinse haiguse, mille puhul patsient on mures sagedase urineerimise (polüuuria) pärast.
Nagu juba mainitud, kasutatakse Finlepsini alkoholisõltuvuse raviks. Seda rakenduse aspekti tuleks üksikasjalikumalt käsitleda. Lõppude lõpuks on just alkoholismi ravis suur ebaõnnestumise oht ja ravimi samaaegne kasutamine alkoholiga. See võib kaasa tuua negatiivseid tagajärgi.
Finlepsini kasutamise tunnused alkoholisõltuvuse ravis
Finlepsini kasutamine alkoholismi ravis on tingitud selle krambivastasest ja psühhotroopsest toimest. Alkoholist keeldumisel kroonilise alkoholismiga patsientidel tekib abstinentsi (pohmelli) sündroom. Selle seisundi korral võivad esineda epilepsiahoogudele sarnased krambid. Sellistel juhtudel aitab karbamasepiin vähendada suurenenud lihastoonust ja kõrvaldada tahtmatud lihaskontraktsioonid. Ravimit kasutatakse ka ennetava meetmena, et vältida krambihoogude esinemist ärajätmise ajal.
Alkoholismiga patsiendi pohmelli sündroomi korral täheldatakse psüühika sümptomeid: ärevus, süütunne, depressioon, ärrituvus. Karbamasepiin normaliseerib patsiendi vaimset seisundit. Alkoholi ärajätusündroomi korral täheldatakse sageli unetust. Unehäirete põhjal on võimalik alkohoolse psühhoosi (delirious tremens, alkohoolne hallutsinoos) tekkimine. Finlepsiin soodustab kiiret uinumist ja sügavat und, mis aitab ennetada psühhootilisi häireid.
Ravimit ei kasutata mitte ainult pohmelli sündroomi leevendamiseks. Ravim on ette nähtud ka pärast alkoholi ärajätmist, et vältida rikete tekkimist. Kui kõik pohmelli rasked ilmingud on juba eemaldatud, säilib alkoholismiga patsiendil valus iha alkoholi järele. Finlepsiin normaliseerib meeleolu, rahustab närvisüsteemi ja vähendab seeläbi isu alkoholi järele.
Finlepsiini alkoholismi korral tuleb võtta ainult vastavalt arsti juhistele. Seda ravimit ei näidata igale patsiendile, eriti kui alkoholi kuritarvitamise kogemus on piisavalt pikk. Kui patsiendil on raske alkohoolne maksakahjustus, on Finlepsin vastunäidustatud. Lõppude lõpuks tekitab see ravim maksale täiendava raske koormuse.
Samuti tuleb meeles pidada, et alkoholismi ravis on võimatu ravimi võtmist järsult lõpetada. Vähendage annust järk-järgult või tühistage ravim teiste ravimite (nt antidepressandid või rahustid) varjus. Ravimi pikaajalisel kasutamisel ja järsul lõpetamisel võib tekkida võõrutussündroom. See põhjustab autonoomseid häireid, depressiooni, unetust ja on võimalikud krambid. Eriti ohtlik on ravimi järsk ärajätmine pohmelli sündroomi ravis. Sel juhul süvendavad kõik pohmelli sümptomid ravimi ärajätmise ilmingutega.
Millised on karbamasepiini võtmise kõrvaltoimed?
Nagu igal ravimil, on ka Finlepsinil kõrvaltoimed. Lõppude lõpuks on karbamasepiin üsna aktiivne ja tugev aine. Arvesse tuleks võtta kõrvaltoimeid, kuna ravimi võtmisel koos alkoholiga suurenevad kõik need negatiivsed ilmingud mitu korda. Juhtub, et kainuses patsient talus seda ravimit hästi. Kuid kui inimene võtab karbamasepiini tableti vahetult pärast alkoholi võtmist, võivad ilmneda valulikud ilmingud, mida pole varem täheldatud.

Need kõrvaltoimed tekivad sageli ravimi suurte annuste võtmisel, samuti Finlepsini võtmisel koos alkoholi ja karbamasepiini toimet tugevdavate ravimitega.
Finlepsiini koostoime alkohoolsete jookidega
Finlepsin on kategooriliselt kokkusobimatu alkoholitarbimisega. See ravim on antidepressant, samas kui alkohol on depressant. Nende mõju inimese psüühikale on täiesti vastupidine. Alkoholi tarbimine võib tühistada kogu ravimi terapeutilise toime.
 Kuid alkohol mitte ainult ei mõjuta karbamasepiini terapeutilist toimet, vaid nende ühine kasutamine võib põhjustada tõsiseid tagajärgi. Inimkehas interakteerub ravim alkoholiga, mis põhjustab tõsise seisundi väljakujunemist. Isegi kui patsient võttis ainult ühe tableti karbamasepiini annuses 200 mg ja alkoholi kogus oli väike, on negatiivsed tagajärjed võimalikud.
Kuid alkohol mitte ainult ei mõjuta karbamasepiini terapeutilist toimet, vaid nende ühine kasutamine võib põhjustada tõsiseid tagajärgi. Inimkehas interakteerub ravim alkoholiga, mis põhjustab tõsise seisundi väljakujunemist. Isegi kui patsient võttis ainult ühe tableti karbamasepiini annuses 200 mg ja alkoholi kogus oli väike, on negatiivsed tagajärjed võimalikud.
Finlepsini kombineerimisel alkoholiga on raske ette arvata, milline organ on rünnaku all. Karbamasepiini ja alkoholi mõju organismile on ju mitmekesine. Kuid negatiivsed tagajärjed tulevad suure tõenäosusega.
Sellest võime järeldada, et ravikuuri ajal on vaja hoiduda alkoholi tarvitamisest. Aga mis siis, kui inimene kogemata joob ravi ajal? Mida teha, kui alkoholismi põdeval patsiendil on ravi käigus rike?
Toime koos Finlepsiniga alkoholi tarvitamisel
Kui inimene on ravimiga ravi ajal alkoholi tarvitanud, peate käituma nii, nagu oleksite mürgitanud või üledoseerinud ravimit. Kõigepealt on vaja magu pesta, juues klaasi vett ja tekitades oksendamist. Mõnikord on oksendamist raske esile kutsuda, kuna karbamasepiin lõdvestab lihaseid tugevalt. Sel juhul peate sisse võtma aktiivsütt või mõnda muud enterosorbenti. Järgmisena peaksite jooma lahtistit, et puhastada keha mürgistest ainetest.

Sellised meetmed võivad aga esialgu aidata alles siis, kui alkoholi tarvitamise hetkest on veidi aega möödas. Kindlasti tuleks konsulteerida arstiga. Sellise tugevatoimeliste ainete kombinatsiooni tagajärjed ei pruugi avalduda kohe, vaid alles mõne aja pärast. Seetõttu on meditsiiniline nõustamine vajalik. Pärast alkoholi võtmist võib arst ravimi tühistada teiste ravimite varjus. Kui patsient on raskes seisundis, tuleb kutsuda kiirabi. Sellistel juhtudel viiakse keha detoksikatsioon läbi haiglas.
Kui palju aega peaks mööduma alkoholi ja Finlepsini võtmise vahel
Kui patsient saab ravi karbamasepiiniga, tuleb alkohol täielikult välistada. Kui kasutatakse ravimi pikaajalist vormi (Finlepsin retard), ei tohi te alkoholi juua isegi mõnda aega pärast ravi lõpetamist. See ravimivorm võib kehas püsida pikka aega. Alkoholist hoidumise kestus sõltub ravimi annusest ja ravikuuri kestusest.
 Kui patsienti raviti karbamasepiiniga alkoholisõltuvuse vastu, peaks alkoholist hoidumine kestma kogu elu. Lõppude lõpuks seisneb selle haiguse ravi alkoholi täielikus tagasilükkamises. Ja Finlepsini võtmine ainult hõlbustab alguses alkoholist hoidumist.
Kui patsienti raviti karbamasepiiniga alkoholisõltuvuse vastu, peaks alkoholist hoidumine kestma kogu elu. Lõppude lõpuks seisneb selle haiguse ravi alkoholi täielikus tagasilükkamises. Ja Finlepsini võtmine ainult hõlbustab alguses alkoholist hoidumist.
Tavaliselt määratakse ravim kursuste kaupa. Pärast Finlepsini ravikuuri peab mööduma vähemalt 3 päeva, enne kui väikese koguse alkoholi saab tarbida ilma negatiivsete tagajärgedeta. Kui võeti Finlepsin retard, pikeneb see periood.
Ühekordse annuse puhul on vajalik, et alkoholi ja ravimi võtmise vahele jääks piisav paus. On vaja, et alkohol kehast täielikult lahkuks. Alkoholi ärajätuaeg on igal inimesel individuaalne. See sõltub vanusest, kaalust ja soost. Alkoholi väljatõmbeaja saate arvutada spetsiaalse alkoholikalkulaatori abil. Ainult siis, kui alkohol on täielikult eemaldatud, võite juua karbamasepiini tableti. Näiteks kui keskmise kehakaaluga inimene tarbis 0,5 liitrit kanget alkoholi (üle 30 kraadi), siis võib Finlepsini võtta mitte varem kui päev hiljem. Kui joodi väike kogus alkoholi, näiteks 100 grammi lahjat veini (umbes 10-12 kraadi), siis on ravimi võtmine võimalik mõne tunni pärast.
Arstide sõnul on Finlepsini ravis oluline pidev pidev ravimi tarbimine. Ravi tuleb lõpetada. Isegi kui patsiendile tundub, et kõik haiguse sümptomid on juba selja taga ja tema tervis on normaliseerunud, ei tohiks ravi katkestada. Ja loomulikult ei tohiks te mingil juhul katkestada ravi alkoholiga. Mõnikord võib see tühistada kõik ravi tulemused.
Üldised omadused. Ühend:
Toimeaine: 200 mg karbamasepiin
abiained: želatiin, magneesiumstearaat, mikrokristalne tselluloos, kroskarmelloosnaatrium.
Kirjeldus: valged ümmargused tabletid, ühelt poolt kumerad; faasiga ja ristusega piki tableti läbimõõtu teisel küljel kiilukujulise süvendi kujul.
Farmakoloogilised omadused:
Epilepsiavastane ravim (dibensasepiini derivaat), millel on ka antidepressant, antipsühhootiline, antimaaniline ja antidiureetiline toime, on neuralgiaga patsientidel valuvaigistava toimega. Toimemehhanism on seotud pingest sõltuvate naatriumikanalite blokeerimisega, mis viib üleergastatud neuronite membraani stabiliseerumiseni, neuronite järjestikuste tühjenemise pärssimiseni ja impulsside sünaptilise juhtivuse vähenemiseni. Hoiab ära Na+-sõltuvate aktsioonipotentsiaalide taastekke depolariseeritud neuronites. Vähendab ergastava neurotransmitteri aminohappe glutamaadi vabanemist, suurendab kesknärvisüsteemi alanenud krambiläve ja vähendab seega epilepsiahoo tekkeriski. Suurendab K+ juhtivust, moduleerib pingest sõltuvaid Ca2+ kanaleid, mis võib samuti kaasa aidata ravimi krambivastasele toimele. Efektiivne fokaalsete (osaliste) epilepsiahoogude korral (lihtsad ja keerulised), millega kaasneb või ei kaasne sekundaarne generalisatsioon, koos generaliseerunud toonilis-klooniliste epilepsiahoogudega, samuti seda tüüpi epilepsiahoogude kombinatsiooniga (tavaliselt ebaefektiivne väikeste epilepsiahoogude korral - petit mal). , absansid ja müokloonilised krambid). Epilepsiahaigetel (eriti lastel ja noorukitel) oli positiivne mõju ärevuse sümptomitele ning samuti vähenes ärrituvus ja agressiivsus. Mõju kognitiivsele funktsioonile ja psühhomotoorsele jõudlusele on annusest sõltuv. Krambivastase toime algus varieerub mitmest tunnist mitme päevani (vahel kuni 1 kuu ainevahetuse autoinduktsiooni tõttu). Olulise ja sekundaarse enamikul juhtudel hoiab see ära valuhoogude esinemise. Valu leevendust täheldatakse 8-72 tunni pärast.Alkohoolse ärajätusündroomi korral tõstab see konvulsioonivalmiduse läve (mis selle seisundi puhul tavaliselt väheneb) ja vähendab sündroomi kliiniliste ilmingute raskust (ärritatavus, kõnnihäired). Antipsühhootiline (maaniavastane) toime areneb 7-10 päeva pärast, põhjuseks võib olla dopamiini ja norepinefriini metabolismi pärssimine.
Farmakokineetika. Imendumine on aeglane, kuid täielik (toidu tarbimine ei mõjuta oluliselt imendumise kiirust ja ulatust). Pärast tableti ühekordset annust saavutatakse maksimaalne kontsentratsioon 12 tunni pärast Maksimaalse kontsentratsiooni saavutamise aeg on 4-5 tundi.kasutatud, ravimid), samuti patsiendi seisund, ravimi annus ja kestus. ravist. Täheldatakse olulisi individuaalseid erinevusi tasakaalukontsentratsioonide väärtustes terapeutilises vahemikus: enamikul patsientidel on need väärtused vahemikus 4 kuni 12 μg / ml (17-50 μmol / l). Karbamasepiin-10,11-epoksiidi (farmakoloogiliselt aktiivse metaboliidi) kontsentratsioon on ligikaudu 30% karbamasepiini kontsentratsioonist. Suhtlemine plasmavalkudega lastel - 55-59%, täiskasvanutel - 70-80%. Näiv jaotusruumala on 0,8...1,9 l/kg. Tserebrospinaalvedelikus ja süljes tekivad kontsentratsioonid proportsionaalselt valkudega seondumata toimeaine kogusega (20-30%). Tungib läbi platsentaarbarjääri. Rinnapiima kontsentratsioon on 25–60% plasmakontsentratsioonist. See metaboliseerub maksas, peamiselt mööda epoksürada, moodustades peamised metaboliidid: aktiivne - karbamasepiin-10,11-epoksiid ja inaktiivne konjugaat glükuroonhappega. Peamine isoensüüm, mis tagab karbamasepiini biotransformatsiooni karbamasepiin-10,11-epoksiidiks, on tsütokroom P450 (CYP 3A4). Nende metaboolsete reaktsioonide tulemusena moodustub ka kergelt aktiivne metaboliit 9-hüdroksümetüül-10-karbamoüülakridaan. Võib indutseerida enda ainevahetust. Poolväärtusaeg pärast ühekordse suukaudse annuse võtmist on 25-65 tundi (keskmiselt umbes 36 tundi), korduval manustamisel, olenevalt ravi kestusest, 12-24 tundi (maksa monooksügenaasi süsteemi autoinduktsiooni tõttu). Patsientidel, kes saavad lisaks muid krambivastaseid aineid (monooksügenaasi süsteemi indutseerijad - fenütoiin, fenobarbitaal), on poolväärtusaeg keskmiselt 9-10 tundi Pärast karbamasepiini ühekordset suukaudset annust eritub 72% võetud annusest uriiniga ja 28% väljaheites. Umbes 2% võetud annusest eritub uriiniga muutumatul kujul karbamasepiinina, umbes 1% 10,11-epoksümetaboliidina. Lastel võib karbamasepiini kiirema eliminatsiooni tõttu olla vaja suuremaid ravimiannuseid kehakaalu kilogrammi kohta kui täiskasvanutel. Puuduvad andmed selle kohta, et karbamasepiini farmakokineetika eakatel patsientidel muutuks.
Näidustused kasutamiseks:
Epilepsia: lihtsate sümptomitega osalised krambid (fokaalsed krambid), komplekssümptomitega osalised krambid, psühhomotoorsed krambid, grand mal krambid, peamiselt fokaalse päritoluga (grand mal krambid une ajal, difuussed grand mal krambid), segavormid;
.kolmiknärvi neuralgia;
.idiopaatiline glossofarüngeaalne;
.valu koos perifeersete närvide kahjustustega suhkurtõve korral, valu koos;
.epileptiformne hulgiskleroosiga, näolihaste spasmid koos, toniseerivad, paroksüsmaalsed kõne- ja liikumishäired (paroksüsmaalsed ja), paroksüsmaalsed ja valuhood;
.alkoholi võõrutussündroom (ärevus, ülierutuvus,);
.psühhootilised häired (afektiivsed ja skisoafektiivsed häired, psühhoosid, limbilise süsteemi talitlushäired).
Annustamine ja manustamine:
Tabletid suukaudseks manustamiseks.
Finlepsiini võib määrata peamise raviainena ja kombinatsioonis teiste krambivastaste ainetega.
Tablette võetakse söögi ajal või pärast sööki koos piisava koguse vedelikuga. Finlepsiini terapeutiline kontsentratsioon vereplasmas on 4-12 mcg/ml. Üldtunnustatud annuste vahemik on 400-1200 mg finlepsiini ööpäevas, mis jagatakse 1-2 annuseks päevas.
Päevase koguannuse 1200 mg ületamine ei ole mõttekas. Maksimaalne ööpäevane annus ei tohi ületada 1600 mg, sest. suuremad annused võivad suurendada kõrvaltoimete arvu.
Kui patsient unustas järgmise ravimiannuse õigel ajal võtta, tuleb vahelejäänud annus võtta kohe, niipea kui see puudus on märgatud, ning kahekordset ravimiannust ei tohi võtta.
Krambivastane ravi
Võimaluse korral tuleb karbamasepiini manustada monoteraapiana. Ravi algab väikese päevase annuse kasutamisega, mida seejärel aeglaselt suurendatakse kuni optimaalse efekti saavutamiseni.
Karbamasepiini lisamine juba käimasolevale epilepsiaravile peaks toimuma järk-järgult, samal ajal kui kasutatavate ravimite annused ei muutu või vajadusel korrigeeritakse.
Täiskasvanutel suurendatakse aeglaselt algannust 1-2 tabletti päevas (vastab 200-400 mg karbamasepiinile) kuni optimaalse ravitoime saavutamiseni, säilitusannus vastab 4-6 tabletile päevas (vastab 800-le. 1200 mg karbamasepiini).
Soovitatav on järgmine annustamisskeem:
Algannus päevas Säilitusannus iga päev
Täiskasvanutele on ette nähtud 1 tablett 1 kord päevas, 1-2 tabletti 3 korda päevas
Lapsed on ette nähtud, vaadake juhiseid
1 kuni 5 aastat ½ tabletti 1-2 korda päevas 1 tablett 1-2 korda päevas
6 kuni 10 aastat ½ tabletti 2 korda päevas 1 tablett 3 korda päevas
11-15 aastat, ½ tabletti 2-3 korda päevas, 1 tablett 3-5 korda
Alla 4-aastastel lastel algab ravi finlepsiini ööpäevase annusega, mis on 20-60 mg. Optimaalse annuse saavutamiseks võib seda ööpäevast annust suurendada igal teisel päeval 20-60 mg võrra päevas. Üle 4-aastastele lastele võib algannus olla 100 mg päevas. Seda ööpäevast annust võib igal teisel päeval suurendada 100 mg võrra, kuni saavutatakse optimaalne annus. Ülaltoodud annuste vahemikke ei tohi ületada.
Alkoholi ärajätmise ravi haiglas.
Keskmine päevane annus on 1 tablett 3 korda päevas (vastab 600 mg arbamasepiinile).
Rasketel juhtudel võib esimestel päevadel annust suurendada 2 tabletini 3 korda päevas (vastab 1200 mg karbamasepiinile).
Kolmiknärvi neuralgia, tõeline glossofarüngeaalneuralgia.
Algannus on 1-2 tabletti (vastab 200-400 mg karbamasepiinile), mida kuni valu täieliku kadumiseni suurendatakse keskmiselt 2-4 tabletini (vastab 400-800 mg karbamasepiinile), mis on jagatud 1-2 annuseks päevas. Pärast seda võib teatud osal patsientidest ravi jätkata väiksema säilitusannusega 1 tablett 2 korda päevas (vastab 400 mg karbamasepiinile).
Eakatele patsientidele ja karbamasepiini suhtes tundlikele patsientidele määratakse finlepsiini algannus 1/2 tabletti
2 korda päevas (vastab 200 mg karbamasepiinile).
Valu diabeetilise neuropaatia korral.
Keskmine päevane annus on 1 tablett 3 korda päevas (vastab 600 mg karbamasepiinile). Erandjuhtudel võib finlepsiini välja kirjutada annuses 2 tabletti 3 korda päevas (vastab 1200 mg karbamasepiinile).
Epileptiformsed krambid hulgiskleroosi korral.
Keskmine päevane annus on 1-2 tabletti 2 korda päevas (vastab 400-800 mg karbamasepiinile).
Psühhoosi ravi ja ennetamine
Algannus, millest tavaliselt piisab ka säilitusannusena, on 1...2 tabletti päevas (vastab 200...400 mg karbamasepiinile). Vajadusel võib seda annust suurendada 2 tabletini 2 korda päevas (vastab 800 mg karbamasepiinile).
Kasutamise kestus sõltub näidustustest ja patsiendi individuaalsest vastusest ravimile. Epilepsia ravi võtab kaua aega. Patsiendi üleviimise Finlepsinile, kasutamise kestuse ja selle tühistamise peab igal üksikjuhul otsustama eriarst. Ravimi annust võib vähendada või ravi täielikult lõpetada mitte varem kui pärast 2-3 aastat krampide puudumist.
Ravi peatatakse ravimi annuse järkjärgulise vähendamisega 1...2 aastaks. Sel juhul peaksid lapsed arvestama kehakaalu suurenemisega. Elektroentsefalogrammi parameetrid ei tohiks halveneda.
Neuralgia ravis on soovitav määrata finlepsiini annuses, mis on piisav valu leevendamiseks mitme nädala jooksul. Annust vähendades on vaja välja selgitada sümptomite taastumise võimalus. Valu taastudes jätkatakse ravi säilitusannusega.
Valuravi kestus diabeetilise neuropaatia ja epileptiformsete krampide korral hulgiskleroosi korral on sama, mis neuralgia korral.
Alkoholi ärajätusündroomi ravi finlepsiiniga peatatakse annuse järkjärgulise vähendamisega 7-10 päeva jooksul.
Rakenduse omadused:
Allergilised reaktsioonid:
harva - hiline tüüpi mitmeorgani ülitundlikkusreaktsioonid koos palavikuga, nahalööve, vaskuliit (sh naha vaskuliidi ilminguna), lümfadenopaatia, lümfoomi sarnased nähud, artralgia, leukopeenia, eosinofiilia, hepatosplenomegaalia ja erinevad maksafunktsiooni testid (näidustatud ilmingud esinevad kombinatsioonid). Kaasatud võivad olla ka muud elundid (nt kopsud, neerud, kõhunääre, müokard, käärsool), aseptiline meningiit, foolhappe puudulikkus, kollaps, neerufunktsiooni häired (nt albuminuuria,
Karbamasepiini manustamine koos CYP 3A4 inhibiitoritega võib põhjustada selle plasmakontsentratsiooni tõusu ja põhjustada kõrvaltoimeid. CYP 3A4 indutseerijate kombineeritud kasutamine võib põhjustada karbamasepiini metabolismi kiirenemist, karbamasepiini kontsentratsiooni langust vereplasmas ja terapeutilise toime vähenemist, vastupidi, nende tühistamine võib vähendada karbamasepiini biotransformatsiooni kiirust. karbamasepiini ja põhjustada selle kontsentratsiooni suurenemist.
Suurendage karbamasepiini kontsentratsiooni plasmas: verapamiil, diltiaseem, felodipiin, dekstropropoksüfeen, viloksasiin, fluoksetiin, fluvoksamiin, tsimetidiin, atsetasoolamiid, danasool, desipramiin, nikotiinamiid (täiskasvanutel ainult suurtes annustes); makroliidid (erütromütsiin, josamütsiin, klaritromütsiin, troleandomütsiin); asoolid (itrakonasool, ketokonasool, flukonasool), terfenadiin, loratadiin, isoniasiid, propoksüfeen, greibimahl, HIV-nakkuse ravis kasutatavad viiruse proteaasi inhibiitorid (nt ritonaviir) - annustamisskeemi korrigeerimine või karbamasepiini plasmakontsentratsiooni jälgimine on nõutud.
Felbamaat vähendab karbamasepiini plasmakontsentratsiooni ja suurendab karbamasepiin-10,11-epoksiidi kontsentratsiooni, samal ajal on võimalik felbamaadi seerumikontsentratsiooni langus.
Karbamasepiini kontsentratsiooni vähendavad fenobarbitaal, fenütoiin, primidoon, metsuksimiid, fensuksimiid, teofülliin, rifampitsiin, tsisplatiin, doksorubitsiin, võib-olla: klonasepaam, valpromiid, valproehape, okskarbasepiini ja joomaani sisaldavad taimsed preparaadid. Võimalik, et karbamasepiin asendatakse valproehappe ja primidooniga selle seose tõttu plasmavalkudega ja suureneb farmakoloogiliselt aktiivse metaboliidi (karbamasepiin-10,11-epoksiid) kontsentratsioon. Finlepsiini ja valproehappe kombineeritud kasutamisel võib erandjuhtudel tekkida kooma ja segasus.
Isotretinoiin muudab karbamasepiini ja karbamasepiini 10,11-epoksiidi biosaadavust ja/või kliirensit (vajalik on jälgida karbamasepiini plasmakontsentratsiooni).
Karbamasepiin võib vähendada plasmakontsentratsiooni (vähendada või isegi täielikult kõrvaldada toimed) ja nõuda järgmiste ravimite annuse kohandamist: klobasaam, klonasepaam, digoksiin, etosuksimiid, primidoon, valproehape, alprasolaam, glükokortikosteroidid (prednisoloon, deksametasoon), tsüklosporiin (doksütsükliin, tetratsükliin). ), haloperidool, metadoon, östrogeeni ja/või progesterooni sisaldavad suukaudsed preparaadid (vajalik alternatiivsete rasestumisvastaste meetodite valik), teofülliin, suukaudsed antikoagulandid (varfariin, fenprokumoon, dikumarool), lamotrigiin, topiramaat, tritsüklilised antidepressandid (imipramiin, amitriptüliin, klomipramiin), klosapiin, felbamaat, tiagabiin, okskarbasepiin, HIV-nakkuse ravis kasutatavad proteaasi inhibiitorid (indinaviir, ritonaviir, sakvinoviir), kaltsiumikanali blokaatorid (dihüdropüridoonide rühm, nt felodipiin), itrakonasool, levotüroksiin, midasolaam, olasapiin , prasikvanteel, risperidoon, tramadool, tsipra zidon.
Karbamasepiini taustal on võimalik plasma fenütoiinisisalduse suurenemine või vähenemine ja mefenütoiini taseme tõus (harvadel juhtudel).
Finlepsiini ja liitiumi preparaatide samaaegsel kasutamisel võib mõlema toimeaine neurotoksiline toime suureneda.
Tetratsükliinid võivad nõrgendada finlepsiini terapeutilist toimet.
Karbamasepiin, kui seda kasutatakse koos paratsetamooliga, suurendab selle toksilise toime riski maksale ja vähendab terapeutilist efektiivsust (paratsetamooli metabolismi kiirendamine).
Karbamasepiini samaaegne manustamine fenotiasiini, pimosiidi, tioksanteenide, molindooni, haloperidooli, maproliini, klosapiini ja tritsükliliste antidepressantidega suurendab kesknärvisüsteemi inhibeerivat toimet ja nõrgestab karbamasepiini krambivastast toimet.
Monoamiini oksüdaasi inhibiitorid – suurendavad hüperpüreetiliste kriiside, hüpertensiivsete kriiside, krambihoogude, surma riski (enne karbamasepiini väljakirjutamist tuleb monoamiini oksüdaasi inhibiitorid tühistada vähemalt 2 nädalat ette või kui kliiniline olukord seda võimaldab, isegi kauem).
Diureetikumide (hüdroklorotiasiid, furosemiid) samaaegne kasutamine võib põhjustada hüponatreemiat, millega kaasnevad kliinilised ilmingud.
Nõrgendab mittedepolariseerivate lihasrelaksantide (pankurooniumi) toimet. Sellise kombinatsiooni kasutamisel võib osutuda vajalikuks lihasrelaksantide annuse suurendamine ja patsiente hoolikalt jälgida, kuna nende toime võib kiiremini peatuda).
Vähendab etanooli taluvust.
Kiirendab kaudsete antikoagulantide, hormonaalsete rasestumisvastaste vahendite, foolhappe metabolismi; prasikvanteel võib suurendada kilpnäärmehormoonide eritumist.
Kiirendab anesteetikumide (enfluraan, halotaan, halotaan) metabolismi, suurendades hepatotoksilise toime riski; suurendab metoksüfluraani nefrotoksiliste metaboliitide moodustumist.
Suurendab isoniasiidi hepatotoksilist toimet.
Vastunäidustused:
luuüdi hematopoees (aneemia, leukopeenia),
.atrioventrikulaarne blokaad,
.ülitundlikkus toimeainete ja abiainete, tritsükliliste antidepressantide suhtes,
.äge vahelduv (kaasa arvatud ajalugu),
.samaaegselt liitiumipreparaatide ja MAO inhibiitoritega.
Ettevaatlikult tuleb ravimit kasutada:
.koos raske
.maksa- ja neerufunktsiooni puudulikkuse korral,
.eakatel patsientidel,
.aktiivse alkoholismiga (suurenenud kesknärvisüsteemi depressioon, karbamasepiini metabolismi kiirenemine),
lahjendatud hüponatreemia (ADH hüpersekretsiooni sündroom, neerupealiste puudulikkus),
.eesnäärme hüperplaasia,
.silmasisese rõhu tõus,
.kombinatsioonis rahustavate-uinutavate ainetega.
Kasutamine raseduse ja imetamise ajal.
Reproduktiivses eas naistel tuleks võimalusel karbamasepiini kasutada monoteraapiana (kasutades väikseimat efektiivset annust) – kaasasündinud anomaaliate esinemissagedus vastsündinutel, kes on saanud kombineeritud epilepsiavastast ravi, on suurem kui neil, kes said kõiki neid ravimeid. monoteraapiana.
Raseduse ilmnemisel (karbamasepiini määramise üle raseduse ajal) tuleb hoolikalt võrrelda ravi eeldatavat kasu ja selle võimalikke tüsistusi, eriti raseduse esimesel 3 kuul. Teada on, et epilepsiaga emadele sündinud lapsed kannatavad suurema tõenäosusega väärarengute käes. Karbamasepiin võib suurendada nende häirete riski. On üksikuid teateid kaasasündinud haiguste ja väärarengute juhtudest, sealhulgas lülisambakaarte mitteliitumisest (spina bifida). Patsiente tuleb teavitada kaasasündinud väärarengute tekkeriski suurenemise võimalusest.
Karbamasepiin süvendab raseduse ajal sageli täheldatavat foolhappevaegust, mis võib kaasa aidata laste sünnidefektide esinemissageduse suurenemisele (ja enne rasedust ja selle ajal on soovitatav kasutada foolhapet). Vastsündinute hemorraagiliste tüsistuste vältimiseks soovitatakse viimastel rasedusnädalatel ja ka vastsündinutel määrata K1-vitamiini.
Karbamasepiin eritub rinnapiima, tuleb võrrelda rinnaga toitmise eeliseid ja võimalikke soovimatuid tagajärgi käimasoleva ravi kontekstis. Karbamasepiini võtvad emad võivad oma lapsi rinnaga toita, eeldusel, et last jälgitakse võimalike kõrvaltoimete (nt tugev unisus, allergilised nahareaktsioonid) suhtes.
Üleannustamine:
Üleannustamise ajal ilmnevad sümptomid ja kaebused peegeldavad tavaliselt kesknärvisüsteemi, südame-veresoonkonna ja hingamisteede häireid:
;Ravi: Spetsiifilist antidooti ei ole. Ravi põhineb patsiendi kliinilisel seisundil; haiglaravi, karbamasepiini kontsentratsiooni määramine plasmas (selle ainega mürgistuse kinnitamiseks ja üleannustamise astme hindamiseks), mao sisu evakueerimine, aktiivsöe manustamine (maosisu hiline evakueerimine).
võib põhjustada imendumise hilinemist 2. ja 3. päeval ning sümptomite kordumist taastumise ajal). Ebaefektiivne ja (dialüüs on näidustatud raske mürgistuse ja. Lapsed võivad vajada vereülekannet. Sümptomaatiline toetav ravi intensiivravi osakonnas, südametegevuse, kehatemperatuuri, sarvkesta reflekside, neerude ja põie funktsiooni jälgimine, elektrolüütide häirete korrigeerimine.
Säilitustingimused:
Säilivusaeg 3 aastat. Hoida temperatuuril mitte üle 30 °C. Hoida lastele kättesaamatus kohas! Ärge kasutage ravimit pärast kõlblikkusaja lõppu. Nimekiri B.
Lahkumise tingimused:
Retsepti alusel
Pakett:
10 tabletti PVC/PVDC/alumiinium blisterpakendis.
5 blistrit koos kasutusjuhendiga pappkarbis.