Симптомы последней стадии цирроза печени
Когда пациенту ставят такой страшный диагноз, как последняя , то его волнует один вопрос: «Сколько можно еще прожить, если диагноз подтвердился окончательно?».
Причины, вызывающие цирроз и возможные осложнения
Ответ на поставленный вопрос не бывает однозначным, потому что сказать точно, сколько отведено больному с подобным диагнозом нельзя. Все очень индивидуально и зависит от многих факторов.
Причин, вызывающих заболевание, существует немало. Это вирусный гепатит, наследственная предрасположенность, заболевания желчевыводящих путей, фиброз, гемохроматоз и прочее.
Кроме того, нарушения обменных процессов, заболевания, при которых кровь застаивается в печени, а также продолжительный прием токсичных препаратов может стать причиной поражения органа.
Но чаще всего болезнь начинает прогрессировать на фоне продолжительного злоупотребления крепкими спиртными напитками.
Интересный факт: Чтобы клетки печени начали трансформироваться (перерождаться), достаточно употреблять на протяжении 10 лет ежедневно 60 мл алкоголя мужчинам и всего 20 мл – женщинам.
Признаки и симптомы, характерные для этого заболевания обычно ярко выраженные.
Болезнь очень опасна своими осложнениями, такими как: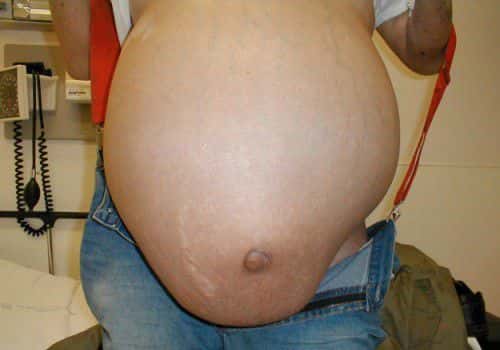
- бактериальный перитонит;
- язва желудка и двенадцатиперстной кишки;
- большая кровопотеря (сильные кровотечения);
- печеночная энцефалопатия, в результате такого диагноза нередко возникает печеночная кома и рак.
Обычно при таком недуге здоровые клетки печени заменяются соединительной тканью, которая называется рубцовой. Происходит это постепенно. В результате образуются узлы, которые начинают давить на здоровые ткани и кровеносные сосуды.
Вследствие этого кровообращение и отток желчи нарушается, происходит сбой в работе органа, а далее и всего организма в целом.
Стадии заболевания
Начальная стадия цирроза (компенсационная форма) характеризуется усиленной работой здоровых клеток, которые остались неповрежденными. Они успевают частично компенсировать рабочую функцию поврежденных участков и поэтому человек на этой стадии почти ничего не чувствует и, как правило, не придает большого значения небольшим симптомам заболевания. А ведь нередко уже на этом этапе заболевания человек начинает терять вес и чувствует постоянную разбитость и усталость.
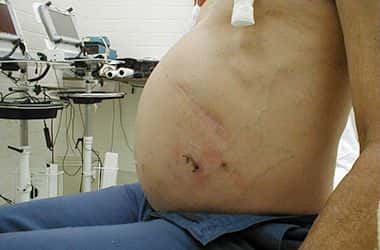 Более выраженные симптомы и признаки появляются, когда болезнь входит во вторую стадию своего развития. В этот период человек начинает ощущать болезненность в животе, кожные покровы окрашиваются в желтоватый оттенок, может появиться сильный зуд, а в брюшной полости скапливается жидкость. Болезнь характеризуется двумя стадиями – обострение или активная фаза и неактивная – ремиссия. Коварное заболевание на самом деле может протекать очень долгое время совершенно бессимптомно.
Более выраженные симптомы и признаки появляются, когда болезнь входит во вторую стадию своего развития. В этот период человек начинает ощущать болезненность в животе, кожные покровы окрашиваются в желтоватый оттенок, может появиться сильный зуд, а в брюшной полости скапливается жидкость. Болезнь характеризуется двумя стадиями – обострение или активная фаза и неактивная – ремиссия. Коварное заболевание на самом деле может протекать очень долгое время совершенно бессимптомно.
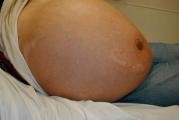
Последняя стадия характеризуется печеночной недостаточностью, которая проявляется значительным уменьшением размеров печени. Орган становится уплотненным, живот раздувается и все это протекает на фоне сильнейших отеков. Естественно, ни о каком лечении в домашних условиях на последней стадии цирроза речь идти не может и пациент однозначно должен быть госпитализирован.
По статистике стоит на 6 месте заболеваний, приводящих к смерти пациента.
Как протекает болезнь
У больного констатируют серьезные осложнения и необратимые процессы. Вены, снабжающие пищевод кровью, начинают сильно кровоточить, внутри желудка возникают гепатогенные язвы.
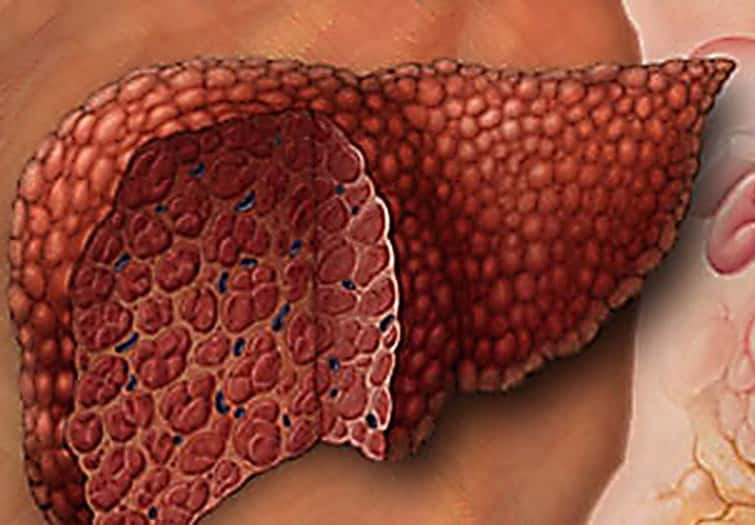 Самое страшное, что симптомы могут совершенно отсутствовать. Даже когда открывается сильное кровотечение в пищеводе и желудке, больной может ничего не замечать. В медицине есть термин – точка невозврата. В период, когда наступает последняя стадия цирроза, у больного ничего не болит, он не ощущает никаких болей и тяжести в районе желудка и печени, в этом и заключается коварство серьезной и опасной болезни.
Самое страшное, что симптомы могут совершенно отсутствовать. Даже когда открывается сильное кровотечение в пищеводе и желудке, больной может ничего не замечать. В медицине есть термин – точка невозврата. В период, когда наступает последняя стадия цирроза, у больного ничего не болит, он не ощущает никаких болей и тяжести в районе желудка и печени, в этом и заключается коварство серьезной и опасной болезни.
Далее, у пациента диагностируют напряженный асцит, бактериальный перитонит, и затем ставят диагноз – рак печени на фоне печеночной комы. Самая большая опасность заключается именно в наступлении печеночной комы и энцефалопатии. При таком развитии заболевания у человека происходит расстройство памяти, умственная деятельность сильно нарушается - может измениться почерк, а речь становиться замедленной, далее наступает нейромышечная дисфункция (шатающаяся походка, напоминающая ходьбу пьяного человека). Причем все описанные симптомы, обычно бывают четко выраженными, но больные и окружающие почему-то часто путают эти признаки с обычной депрессией.
Часто у больного могут наблюдаться следующие симптомы: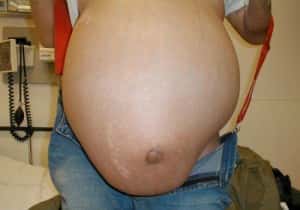
- пропадает аппетит, возникает отвращение к любой пище;
- периодическая тупая боль под правым ребром;
- селезенка увеличивается;
- печень уплотняется;
- в животе скапливается много жидкости, он раздувается (асцит);
- может случиться гинекомастия – мужское заболевание, при котором молочные железы сильно увеличиваются;
- в редких случаях возникает атрофия яичек;
- ладони становятся красноватого цвета, а на коже повсеместно могут появиться сосудистые «звездочки»;
- кожные покровы и склеры глаз окрашиваются в желтый цвет;
- сильно потемнеет моча;
- кровоточивость повысится (кровоточить могут десна, кровь идет из носа и прочее);
- в пищеводе, прямой кишке и под кожей на животе возникает варикозное расширение вен.
Все описанные признаки бывают одиночными редко, чаще больной ощущает несколько симптомов одновременно.
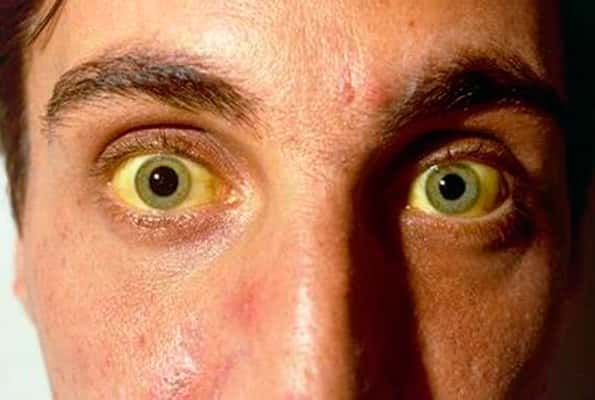 Чем раньше будет поставлен точный диагноз и начато лечение, тем больше шансов, что человек проживет еще достаточное количество времени.
Чем раньше будет поставлен точный диагноз и начато лечение, тем больше шансов, что человек проживет еще достаточное количество времени.
Подобное заболевание излечить полностью, не получиться, но приостановить быстрое развитие болезни вполне возможно.
Лечение препаратами и хирургические методы
Когда у пациента наблюдаются частые кровотечения, медики рекомендуют проводить операцию на сосудах, которая называется реконструктивной (порто-ковальное шунтирование).
Сегодня технологии позволяют операцию провести без большого надреза.
Все манипуляции проводятся через прокол, сделанный в сосуде под рентгенологическим оборудованием.
Диагноз – печеночная недостаточность, в большинстве случаев, если подобранная комплексная терапия медикаментами неэффективна, часто является показанием для пересадки, то есть трансплантации органа.
При диагностировании асцита назначают препараты мочегонного действия, а больному рекомендуется бессолевая диета. Также необходимо снизить потребление жидкости до 1 литра в сутки.
 Если описанные действия не помогают, то выполняют откачку жидкости (эвакуацию) из брюшной полости через небольшой прокол в области брюшной стенки (лапароцентез). Также вводят препараты белкового состава и выполняют плазмаферез.
Если описанные действия не помогают, то выполняют откачку жидкости (эвакуацию) из брюшной полости через небольшой прокол в области брюшной стенки (лапароцентез). Также вводят препараты белкового состава и выполняют плазмаферез.